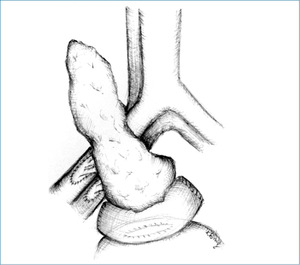
Metoda drenażu pęcherzowego jest wykorzystywana coraz rzadziej. Polega ona na zespoleniu dwunastnicy dawcy ze sklepieniem pęcherza moczowego bok do boku (ryc. 2).
Główną zaletą tej metody jest możliwość łatwego monitorowania ewentualnego odrzucania przeszczepu dzięki oznaczaniu aktywności amylazy w moczu. Drenaż pęcherzowy powoduje jednak wiele powikłań. Powikłania urologiczne występują u ponad 50% chorych. Najczęściej są to nawracające zakażenia układu moczowego (60-62,5%), krwiomocz (17,7-30%) oraz przeciek w obrębie kikuta dwunastnicy lub pęcherza moczowego (10-15,4%).24-26 Stosunkowo często stwierdza się również refluksowe zapalenie trzustki. Utrata soku trzustkowego i co za tym idzie węglowodanów z organizmu prowadzi do kwasicy hipochloremicznej i odwodnienia. Zatem z powodu dużej liczby powikłań odchodzi się od tego rozwiązania chirurgicznego. Natomiast u około 16-24% chorych operowanych tą metodą stosuje się konwersję do drenażu jelitowego.27,28
Drenaż jelitowy jest obecnie najczęstszą metodą odprowadzania soku trzustkowego. W 2010 r. w Stanach Zjednoczonych zastosowano ją podczas 91% transplantacji SPK, 89% PAK oraz 85% PTA.3
W tej metodzie dwunastnicę dawcy można zespolić zarówno z bliższym odcinkiem jelita czczego, jak i dalszym odcinkiem jelita krętego, na pętli Roux-Y bądź bez niej, sposobem bok do boku (ryc. 3).
Najczęstsze powikłania chirurgiczne
Przeszczepianie trzustki jest nadal zabiegiem trudnym technicznie, a odsetek powikłań jest stosunkowo duży. Nawet w ośrodkach o bardzo dużym doświadczeniu występują one u 31-32% chorych.29 Przebieg pooperacyjny w dużym stopniu zależy od odpowiedniego doboru dawcy i biorcy. Udowodniono, że otyłość zwiększa ryzyko powikłań pooperacyjnych, w tym zakrzepicy, zakażenia oraz zapalenia graftu trzustkowego. Krótki czas zimnego niedokrwienia sprzyja z kolei ograniczeniu powikłań pooperacyjnych. Dzięki odpowiedniemu przechowywaniu narządu podczas transportu teoretycznie może być on przeszczepiany nawet do 30 godzin po pobraniu, udowodniono jednak, że wydłużanie się okresu zimnego niedokrwienia, zwłaszcza powyżej 12 godzin, zwiększa ryzyko późniejszych powikłań.19-21,30-35
Zakrzepica naczyń graftu trzustkowego (około 10-20% powikłań pooperacyjnych) u 70% chorych ujawnia się w ciągu pierwszego tygodnia i zazwyczaj powoduje konieczność usunięcia trzustki.20,30,31,33 Jest najczęstszą wczesną przyczyną usunięcia przeszczepionego narządu.28,30,31,33 Zakrzepica żylna występuje niemal 2-krotnie częściej niż tętnicza i jest częstsza po transplantacji PAK i PTA niż po SPK.31 Opracowano różne schematy profilaktyki przeciwzakrzepowej, wśród których najczęściej wykorzystuje się heparynę drobnocząsteczkową lub niefrakcjonowaną.31,33,34 Ryzyko rozwoju zakrzepicy mogą też zwiększać pewne czynniki zależne od dawcy, np. wiek powyżej 45 lat, otyłość, duża podaż katecholamin i naczyniowo-mózgowa przyczyna śmierci dawcy.20,31-33,35
Jedną z najczęstszych przyczyn relaparotomii po transplantacji trzustki jest krwawienie.35 Może być ono spowodowane nieszczelnością zespolenia naczyniowego, krwawieniem wewnątrzbrzusznym, a także krwawieniem do światła przewodu pokarmowego. Stwarza ono jednak stosunkowo niewielkie, oszacowane na 0,3% ryzyko utraty graftu.35,36
Zapalenie graftu trzustkowego o łagodnym, ograniczonym przebiegu pojawia się prawie zawsze w następstwie urazu niedokrwiennego spowodowanego samą transplantacją. Może ono trwać do 3-4 tygodni po operacji i bardzo trudno je odróżnić od wczesnego zapalenia graftu.35 Objawami są ból w okolicy graftu, gorączka, nudności i wymioty, podwyższone wyniki oznaczeń parametrów stanu zapalnego, natomiast nie zawsze obserwuje się zwiększenie aktywności amylazy i lipazy.19,35 Czynnikami ryzyka wystąpienia zapalenia graftu trzustkowego są m.in. czynniki zależne od dawcy (wiek, otyłość, masywna resuscytacja płynowa, przedłużony czas zimnego niedokrwienia), wykonanie zespolenia pęcherzowego (refluksowe zapalenie graftu), a także czynniki związane z biorcą (dializy otrzewnowe, zakażenie CMV).19,35 Zapalenie graftu może prowadzić do wystąpienia martwicy graftu oraz do powstania ropni okołotrzustkowych, przetok lub torbieli rzekomych trzustki. Przebieg zapalenia graftu z częściową martwicą graftu bywa wskazaniem do usunięcia przeszczepionej trzustki. Zapalenie graftu może się pojawić także w późnym okresie po transplantacji (miesiącach lub latach) w następstwie refluksu po zastosowaniu zespolenia pęcherzowego, bezpośredniego urazu bądź zakażenia CMV.17
Do powstania przetoki jelitowej dochodzi najczęściej w ciągu pierwszych 3 miesięcy od transplantacji. Ujawnia się ona objawami ostrego brzucha, a większość chorych wymaga pilnej interwencji chirurgicznej. Przetoki jelitowe są przyczyną około 0,5% graftektomii.35,36
Zakażenia wewnątrzbrzuszne rozwijają się zazwyczaj w ciągu 3 miesięcy od operacji, a czynnikami sprzyjającymi są starszy wiek dawcy, konieczność retransplantacji, stosowanie dializ otrzewnowych przed przeszczepieniem, długi czas zimnego niedokrwienia, zapalenie graftu trzustkowego oraz immunosupresja z zastosowaniem syrolimusu.35 Najczęstszym wywołującym je drobnoustrojem chorobotwórczym są gronkowce, a wśród grzybów Candida albicans.19,37,38 Wewnątrzbrzuszne zakażenia grzybicze są szczególnie niebezpieczne dla chorych i zwiększają śmiertelność pooperacyjną.37,38
Podsumowanie
Przeszczepienie trzustki jest obecnie jedyną i najskuteczniejszą metodą leczenia chirurgicznego chorych na cukrzycę typu 1 oraz innych chorych z niestabilnym przebiegiem cukrzycy. Wieloletnia ewolucja technik chirurgicznych, ale również leczenia immunosupresyjnego, farmakologicznego, kwalifikacji dawców i biorców doprowadziła do osiągania coraz lepszych wyników i uznania transplantacji trzustki za cenną metodę leczenia. Dzięki niej szansę 5-letniego przeżycia ma ponad 80% chorych z wieloletnią cukrzycą i jej powikłaniami wielonarządowymi.