Limfadenektomia
W trakcie subtotalnej ezofagektomii należy usunąć węzły chłonne okołoprzełykowe do wysokości rozwidlenia tchawicy.
Rak gruczołowy połączenia przełykowo-żołądkowego typu II
W źródłowych pracach twórcy podziału raków wpustu, Siewerta, wyróżnienie nowotworów typu II i III zasadniczo wpłynęło na sposób leczenia chirurgicznego. U chorych na raka typu II wykonywano rozległe operacje polegające na wycięciu przełyku i żołądka oraz odtworzeniu ciągłości przewodu pokarmowego za pomocą jelita grubego. Obecnie z doświadczenia zdecydowanej większości ośrodków wynika, że u chorych na raka typu II wystarcza na ogół wykonanie gastrektomii poszerzonej o przezrozworową resekcję dolnego odcinka przełyku.2,4,5 Zabieg ten należy uzupełnić limfadenektomią D2 rozszerzoną o wycięcie węzłów chłonnych z tylnego dolnego śródpiersia. Problem stwarza nadal leczenie chorych na zaawansowanego raka, u których przeprowadzenie doszczętnej resekcji od strony jamy brzusznej jest niemożliwe. Z mojego doświadczenia wynika, że optymalnym wyjściem jest u nich wykonanie torakotomii prawostronnej, pozwalającej na uzyskanie dobrego dostępu do przełyku i węzłów śródpiersia.
W trakcie subtotalnej ezofagektomii należy usunąć również węzły chłonne okołoprzełykowe do wysokości rozwidlenia tchawicy. W zależności od sytuacji klinicznej ciągłość przewodu pokarmowego odtwarza się za pomocą pętli Roux-Y, żołądka lub jelita grubego.
Niektórzy chirurdzy preferują dostęp piersiowo-brzuszny. Z doświadczenia niektórych ośrodków japońskich wynika, że wykonanie dodatkowo torakotomii znamiennie zwiększa częstość występowania powikłań i zgonów po operacji, głównie z powodu niewydolności układu oddechowego.4 Wydaje się to oczywiste. Dlatego tak ważne jest właściwe kwalifikowanie chorych do operacji, uwzględniające ich ogólnoustrojową rezerwę czynnościową. Lerut i wsp. udowodnili przewagę operacji poszerzonych, które ich zdaniem zwiększają odsetek resekcji R0.11 Wydaje się, że najlepiej znaleźć rozsądny kompromis między rozległością operacji a możliwością bezpiecznego przeprowadzenia chorego przez okres okołooperacyjny.
Rak gruczołowy połączenia przełykowo-żołądkowego typu III
Najmniej kontrowersji budzą nowotwory typu III. Rozpoznanie raka podwpustowego naciekającego okolice połączenia przełykowo-żołądkowego jest wskazaniem do wykonania gastrektomii poszerzonej o przezrozworowe wycięcie dolnego odcinka przełyku z zespoleniem na pętli Roux-Y. Klasyczny zakres wycięcia węzłów chłonnych to limfadenektomia D2 połączona z wycięciem węzłów tylnego dolnego śródpiersia.2,4,5 Stopień zaawansowania nowotworu rzadko zmusza do wykonania torakotomii.
Wczesny rak połączenia przełykowo-żołądkowego
Współczesna chirurgia onkologiczna zmierza do uzyskania wyleczenia za pomocą środków powodujących możliwie najmniejsze uszkodzenia strukturalne, przy zachowanej skuteczności postępowania. Z oczywistych względów metody te dotyczą chorych na wczesne postacie nowotworu.
Operacje oszczędzające
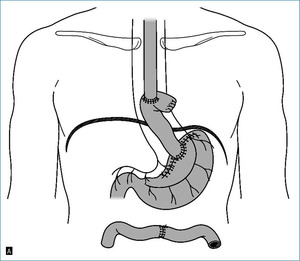
Operacja radykalna z reguły polega na wycięciu całego narządu. Operacja oszczędzająca umożliwia zachowanie części narządu i zwykle przyczynia się do poprawy jakości życia. W Klinice Chirurgii Ogólnej, Transplantacyjnej i Wątroby u chorych z pozapalnym zwężeniem dolnego odcinka przełyku od lat wykonywano operację wycięcia wpustu wraz z dolnym odcinkiem przełyku, a resekowaną część przewodu pokarmowego zastępowano wstawką z jelita cienkiego (ryc. 4).
Operację tę zaadaptowano u chorych na wczesną postać raka połączenia przełykowo-żołądkowego, a uzyskiwane wyniki są zadowalające. Wykorzystujemy ją również u będących w podeszłym wieku chorych na nowotwór nieprzekraczający błony surowiczej przełyku.
Operacje małoinwazyjne
Możliwość dostępu od strony światła przewodu pokarmowego pozwala na miejscowe wycięcie wczesnych zmian metodami endoskopowymi, takimi jak endoskopowa resekcja błony śluzowej (EMR – endoscopic mucosal resection) lub endoskopowe preparowanie warstwy podśluzówkowej (ESD – endoscopic submucosal dissection). Usunięte ognisko nowotworu jest wnikliwie badane przez patomorfologów. Operację uznaje się za doszczętną, jeśli margines tkanek zdrowych wynosi 2 mm. Do operacji miejscowego wycięcia nowotworu należy kwalifikować chorych bardzo starannie, a sam zabieg powinien być wykonywany w ośrodku referencyjnym, w którym chirurdzy są doświadczeni w przeprowadzaniu zarówno endoskopowych, jak i klasycznych operacji z powodu raka połączenia przełykowo-żołądkowego.
W leczeniu chorych na raka połączenia przełykowo-żołądkowego coraz częściej stosuje się techniki małoinwazyjne (laparoskopię, torakoskopię), w tym wykorzystujące zrobotyzowane systemy operacyjne. Ich niewątpliwą zaletą jest znacznie rzadsze powodowanie powikłań pooperacyjnych, zwłaszcza wynikających z niewydolności krążeniowo-oddechowej. Wczesne wyniki takich zabiegów uzyskiwane w ośrodkach specjalistycznych są bardzo dobre.12,13 Połączenie niewielkiej inwazyjności chirurgicznej z doskonałą precyzją działania pozwala na zmniejszenie pola manipulacji chirurgicznych, zmniejszenie utraty krwi, ograniczenie leczenia przeciwbólowego po zabiegu, szybszy powrót czynności przewodu pokarmowego, ograniczenie powikłań pooperacyjnych oraz uzyskanie lepszego efektu kosmetycznego.
Zajęcie węzłów chłonnych jest istotnym czynnikiem rokowniczym u chorych na raka żołądka. Nawet u chorych na raka w stopniu zaawansowania T1, ograniczonego do błony śluzowej i warstwy podśluzówkowej, częstość występowania przerzutów w węzłach chłonnych sięga 2-18%, a u chorych z zajęciem warstwy mięśniowej i podsurowicówkowej wzrasta do ponad 50%. Dlatego ustalenie indywidualnego zakresu limfadenektomii, nawet u chorych na wczesną postać nowotworu, miałoby ogromne znaczenie praktyczne. Niestety, dotychczasowa wiedza i doświadczenie nie wystarczają, by u chorych na raka żołądka lub połączenia przełykowo-żołądkowego o zakresie limfadenektomii decydować na podstawie wyniku badania histopatologicznego węzła wartowniczego, choć wyniki niektórych badań przeprowadzonych wśród chorych na wczesną postać nowotworu są zachęcające.