Onkodermatologia
Pemfigoid błon śluzowych jako objaw paraneoplastyczny
dr n. med. Magdalena Jałowska1,2
dr hab. n. med. Justyna Gornowicz-Porowska2,3
prof. dr hab. n. med. Marian Dmochowski2
• Charakterystyka kliniczno-molekularna pemfigoidu błon śluzowych (MMP)
• Odpowiedź autoimmunizacyjna w MMP
• Związek pomiędzy MMP a procesem nowotworzenia
Pemfigoid błon śluzowych: cechy kliniczno-molekularne
Pemfigoid błon śluzowych (MMP – mucous membrane pemphigoid, dawniej określany jako CP – cicatricial pemphigoid) jest przewlekłą i nawrotową autoimmunologiczną chorobą pęcherzową, dotykającą błonę śluzową w jednej lub kilku różnych lokalizacjach. Proces chorobowy może obejmować również skórę. W MMP najczęściej zajęta jest jama ustna, następnie spojówki, nos, nosogardziel, srom, prącie, odbyt, krtań i przełyk. Jama ustna jest zajęta w 85-90% przypadków, rzadziej stwierdza się wykwity na spojówkach (64-70%), skórze (24%), gardle (19%), narządach płciowych zewnętrznych (17%), nosie (15-23%), krtani (8-21%), odbycie i przełyku (po 4%)1,2.
Bardzo charakterystyczne jest występowanie złuszczającego zapalenia dziąseł. Wykwity w jamie ustnej prawie zawsze goją się bez bliznowacenia. Zmiany oczne zwykle początkowo przebiegają jako jednostronne zapalenie spojówek, z uczuciem obecności ciała obcego i pieczenia. Postępujące bliznowacenie prowadzi do skrócenia sklepienia spojówkowego1,2. Tworzą się zrosty między powieką a gałką oczną, co najlepiej można uwidocznić poprzez odwinięcie powieki dolnej, gdy chory patrzy do góry. Następstwa pierwotnego bliznowacenia obejmują keratynizację powierzchni gałki ocznej, zniekształcenie powiek z ich podwinięciem lub wywinięciem, podwinięcie rzęs, podwójny rząd rzęs, niedrożność gruczołów tarczkowych, zniszczenie przewodu łzowego, zwyrodnienie nabłonkowe rogówki, nowotworzenie naczyń. Może dojść do wtórnego zakażenia drobnoustrojami (zapalenie rogówki, zapalenie powiek)1,2. Wszystkie te procesy wskutek postępującego zmętnienia rogówki mogą prowadzić do całkowitej ślepoty. Przebicie rogówki może spowodować utratę oka. Zajęcie błon śluzowych nosa może manifestować się krwawieniami z jamy nosowej. Zajęcie krtani powoduje chrypkę, stridor krtaniowy, a nawet trudności z oddychaniem. Bliznowacenie przełyku prowadzi do zaburzeń połykania i niedożywienia. Zmiany skórne występują u 25% chorych i są zlokalizowane na głowie, szyi lub górnej części tułowia1,2. Na owłosionej skórze głowy wykwity mogą prowadzić do łysienia bliznowaciejącego3.
MMP występuje najczęściej u pacjentów pomiędzy 60 a 80 r.ż., z przewagą u kobiet4,5.
Odpowiedź autoimmunizacyjna w pemfigoidzie błon śluzowych
Bezpośrednie badanie immunofluorescencyjne (DIF – direct immunofluorescence test) ujawniające złogi immunoreaktantów wzdłużnie w błonie podstawnej nabłonka (bywa, że zarówno IgG, jak i IgA) w tkance okołowykwitowej ma podstawowe znaczenie w diagnozowaniu MMP. Do najbardziej charakterystycznych dla MMP należą przeciwciała skierowane przeciwko antygenowi BP180/BPAG2 (domena NC16a) oraz BP230, lamininie 332 (α3β3γ2, z odpowiedzią immunologiczną najczęściej skierowaną przeciwko łańcuchowi α3) i lamininie 331 (dawniej laminina 6), kolagenowi typu VII, integrynie β4 i integrynie α6 (odpowiednio w ocznym MMP i MMP z zajęciem jamy ustnej) oraz innym antygenom białkowym (45 kDa, 168 kDa, 120 kDa, unceinie)2. Zmiany skórne w MMP są uwarunkowane występowaniem przeciwciał przeciwko antygenowi BP180, natomiast przeciwciała przeciwko lamininie 332 są powiązane ze zmianami występującymi w jamie ustnej, gardle i krtani. Przypuszcza się, że u osób, u których występują przeciwciała przeciwko lamininie 332 (dawniej laminina 5, epiligryna, kalinina, niceina), występuje zwiększone ryzyko nowotworów narządów wewnętrznych6. MMP z obecnymi przeciwciałami przeciwko lamininie 332 do tej pory był określany jako pemfigoid z przeciwciałami anty-laminina 5 lub bliznowaciejący pemfigoid epiligrynowy (AECP – anti-epiligrin cicatricial pemphigoid).
Pemfigoid błon śluzowych a nowotworzenie złośliwe
Egan i wsp. opisali związek między obecnością przeciwciał przeciwko lamininie 5 a występowaniem nowotworów u 29% osób z MMP7. Mechanizm nie jest do końca znany. Przypuszcza się, że nieprawidłowa synteza podjednostki γ2 lamininy 5 przez komórki nowotworowe pobudza układ odpornościowy do produkcji przeciwciał anty-laminina 58. W badaniach przeprowadzonych u pacjentów z rakiem prostaty wykryto syntezę nieprawidłowej lamininy 5 (z brakiem β3 i γ2 łańcuchów)9. Opisywano współwystępowanie MMP i chorób nowotworowych: raka drobnokomórkowego płuca, wielkokomórkowego płuca, gruczołowego płuca, raka krtani, żołądka, trzustki, endometrium, jajnika, prostaty, pęcherza moczowego, glejaka złośliwego, raka tarczycy, piersi i wątroby,8,10,11.
Gibson i wsp. w 1997 r. opisali przypadek pacjenta z MMP i rakiem płuca12, Lish i wsp. – MMP i adenocarcinoma płuca u pacjenta zakażonego HIV13, Lenz i wsp. – MMP i raka endometrium14, Fujimoto i wsp. – MMP i raka żołądka15, Chamberlain i wsp. – MMP i raka macicy oraz jajnika16, Uchiyama i wsp. – MMP i raka żołądka17, Shibuya i wsp. – MMP i raka jajnika18. Yamada i wsp. opisali pacjenta z MMP i pęcherzycą paraneoplastyczną (PNP – paraneoplastic pemphigus), u którego w sekcji pośmiertnej wykryto raka tarczycy z przerzutami do węzłów chłonnych szyjnych, raka jasnokomórkowego nerki oraz mięsaka z komórek dendrytycznych grudki11. Sadler i wsp. opisali pacjenta z ziarniniakiem grzybiastym, u którego po 12 latach trwania choroby rozwinął się MMP19, a Shannon i wsp. chorego z MMP i chłoniakiem z dużych komórek B4.
Bernard i wsp. analizowali 154 pacjentów z MMP; u 18 z nich (tj. 11,7%) wykazano współistnienie pemfigoidu z nowotworami narządów wewnętrznych5. Wykazano, że obecność przeciwciał anty-laminina 332 korelowała z nasileniem objawów chorobowych w MMP, ale nie z obecnością nowotworów. Z 18 pacjentów z MMP i nowotworem tylko 2 (tj. 6,4%) miało przeciwciała anty-laminina 332, podczas gdy u 16 (tj. 13%) nie wykryto obecności tych przeciwciał. U większości z tych pacjentów odstęp czasowy między wystąpieniem MMP a nowotworem wynosił więcej niż 8 lat, a nowotwór częściej poprzedzał MMP. W badaniu, które przeprowadzili La Placa i wsp. w grupie 22 pacjentów z MMP, w przypadku 4 osób (18%) wykryto nowotwory narządów wewnętrznych (raka piersi, adenocarcinoma trzustki, raka krtani, hepatocarcinoma)20. U tych pacjentów nie wykryto obecności przeciwciał anty-laminina 332.
Różnicowanie serologiczne w MMP jest potrzebne, mimo że obraz kliniczny pacjentów z autoimmunizacją i bez autoimmunizacji wobec lamininy 332 nie różni się istotnie. Wiadomo jednak, że stwierdzona reaktywność wobec lamininy 332 często jest związana z aktywnością choroby oraz rozwojem procesu nowotworowego21. Warto zatem zauważyć, że niedawno pojawił się na rynku system umożliwiający wykrywanie przeciwciał IgG wobec lamininy 332 immunofluorescencją pośrednią, z wykorzystaniem rekombinowanych podjednostek lamininy 332: α3 – LAMA3, β3 – LAMB3, γ2 – LAMC2.
Zależność między autoimmunizacją a nowotworzeniem złośliwym
Opis przypadku
Pacjentka 64-letnia od roku odczuwa ból związany z nadżerkami na błonie śluzowej jamy ustnej (ryc. 1) i gardła, skarży się także na okresową chrypkę. Cztery miesiące po wystąpieniu dolegliwości była diagnozowana laryngologicznie – wykonano fiberoskopię. W badaniu uwidoczniono zmiany pęcherzowe w obrębie powierzchni językowej nagłośni oraz okolicy podgłośniowej.
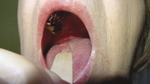
Rycina 1. Kobieta 64-letnia z rozpoznanym pemfigoidem błon śluzowych (MMP) – nadżerki głównie na podniebieniu twardym. Ustalone rozpoznanie było bodźcem do poszukiwania złośliwego nowotworzenia oraz nadzoru onkologicznego. Przyczyniło się to do wykrycia raka piersi prawej po 6 miesiącach od postawienia diagnozy MMP


