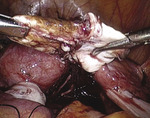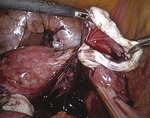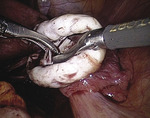
Rycina 10. Poszerzenie nacięcia w obu kierunkach do brzegów torbieli (kontynuacja zabiegu z ryciny 9)
Po uwolnieniu jajnika ze zrostów z otrzewną blaszki tylnej więzadła szerokiego macicy powstają warunki do bezpiecznego dotarcia do dna torbieli. Po uchwyceniu ostrym narzędziem torebki torbieli w jej dnie pod kontrolą wzroku delikatnie nacinamy torebkę (ryc. 9), następnie preparując torebkę, nacinamy ją w dwóch kierunkach do brzegu torbieli (ryc. 10). Pociągając od dna, wyłuszczamy kolejno obie połówki torbieli (ryc. 11). Podczas tego manewru loża jajnika ulega wynicowaniu. Punktową hemostazę kleszczykami bipolarnymi lub szycie jajnika wykonujemy po odprowadzeniu wynicowanej wnęki jajnika. Metoda ta charakteryzuje się lepszą kontrolą oddzielanych tkanek i zarazem mniejszym krwawieniem (ryc. 12), ponieważ wyłuszczanie rozpoczynamy z loży jajnika, miejsca, które sprawia najwięcej problemów podczas wyłuszczania ze względu na krwawienie z tej okolicy. Niebezpieczeństwo pozostawienia fragmentów torbieli w przypadku rwącej się ściany torbieli przy użyciu tej metody jest mniejsze.
Praktyczne wskazówki
- Zabieg laparoskopowego wyłuszczenia torbieli endometrialnej jajnika zaleca się wykonywać z wykorzystaniem 4 portów (port optyczny i 3 manipulatory). Nie zaleca się wykorzystywania do tego zabiegu technik jednoportowych (single incision).
- Przed rozpoczęciem wyłuszczania torbieli bezwzględnie należy uwolnić jajnik ze zrostów z otrzewną dołka jajnikowego. Torbiel czekoladowa jajnika jest zmianą inkluzyjną (pseudotorbiel). Miejsce przyrośnięcia torbieli do blaszki tylnej więzadła szerokiego jest najczęstszym punktem powstawania torbieli endometrialnej jajnika i zarazem miejscem, w którym ściana jajnika przechodzi w ścianę torbieli. Podczas uwalniania tych zrostów dochodzi do fenestracji torbieli i wylania się z jajnika treści o barwie czekoladowej. Jest to jeden z elementów zabiegu wyłuszczenia torbieli endometrialnej jajnika.
- W przypadku braku możliwości uwolnienia jajnika ze zrostów z otrzewną nie zaleca się wyłuszczania torbieli na ślepo, ponieważ krwawienia z loży są bardzo trudne do opanowania. W takich przypadkach użycie diatermii może doprowadzić do uszkodzenia moczowodu ze względu na jego położenie pod otrzewną, w miejscu zrostu jajnika z otrzewną.
- Podczas uwalniania torbieli ze zrostów z otrzewną dołka jajnikowego często dochodzi do krwawienia z otrzewnej. Jak wspomniano powyżej, w tej okolicy przebiega moczowód i jest to jedno z miejsc, w których moczowód najczęściej ulega uszkodzeniu podczas zabiegów w miednicy mniejszej. Uzyskanie hemostazy jest niekiedy trudne. Koagulując tę okolicę, należy sprawdzić przebieg moczowodu. W uzyskaniu hemostazy przydatne może być wykorzystanie włożonego przez trokar 10 mm małego setonu (osuszanie krwawiącego miejsca i ewentualnie ucisk). Pomocne, lecz niekiedy trudne do wykonania, może być użycie środków hemostatycznych zarówno w postaci proszku, jak i żelu, gąbek lub matryc.
- Krwawienia z naczyń w loży po wyłuszczonej torbieli należy delikatnie skoagulować diatermią bipolarną. Należy koagulować większe, krwawiące naczynia punktowo „na sucho”, unikać rozległego koagulowania branszami kleszczyków bipolarnych ustawionymi równolegle do powierzchni jajnika. Do koagulacji nie powinno się używać diatermii monopolarnej.
- Przy uzyskiwaniu hemostazy należy zwrócić uwagę na krwawienie z okolicy więzadła własnego jajnika i więzadła lejkowo-miednicznego. Agresywna koagulacja w tej okolicy może doprowadzić do pozbawienia jajnika ukrwienia.
- W przypadku zakładania szwów zaleca się założenie maksymalnie 1-2 szwów zetkowych na lożę
- Wyłuszczoną torbiel jajnika bezwzględnie należy wyjmować w endobagu. Nie wolno wyjmować preparatu bezpośrednio przez nacięcie po trokarze.
Omówienie
Endometrioza jest przewlekłą chorobą dotykającą około 5-10% kobiet,1 której głównym objawem jest ból zarówno związany z krwawieniem miesiączkowym, jak i przewlekły w obrębie miednicy mniejszej oraz ograniczona płodność. Uważa się, że nawet 30-50% kobiet z endometriozą jest niepłodnych.1 Jednym z częstych objawów klinicznych choroby są torbiele endometrialne (czekoladowe) jajników, występujące nawet u około 17-44% pacjentek z endometriozą.2 Ich występowanie przeważnie jest związane z bólem miednicy mniejszej (pelvic pain) oraz niepłodnością.3,4
Leczenie farmakologiczne (NLPZ, antykoncepcja, progestageny i inne) może być zastosowane w endometriozie jako terapia pierwszego rzutu, główne działanie tych leków sprowadza się jednak tylko do minimalizowania dolegliwości bólowych. W przypadku występowania torbieli endometrialnych najczęściej konieczna jest interwencja chirurgiczna, ponieważ nie odpowiadają one na próby leczenia farmakologicznego.5 Zabiegi chirurgiczne mogą być przeprowadzone zarówno drogą laparotomii, jak i laparoskopii, ta druga jest jednak w ostatnich latach uznawana za złoty standard w przypadku niezłośliwych torbieli jajnika.6
Zakres zabiegu zależy oczywiście od zaawansowania choroby, przeszłości operacyjnej pacjentki, jej wieku oraz planów prokreacyjnych i może obejmować wycięcie chorych przydatków lub wyłuszczenie torbieli z jajnika, czyli usunięcie jej torebki i zapewnienie hemostazy za pomocą koagulacji bipolarnej lub szycia jajnika.7 W przeszłości stosowane były także zabiegi fenestracji lub waporyzacji torebki torbieli, udowodniono jednak, że jej wyłuszczenie jest związane z mniejszą częstością nawrotów.8 W piśmiennictwie pojawiły się także sugestie, że wyłuszczenie torbieli endometrialnej wiąże się ze zmniejszeniem rezerwy jajnikowej, co jest szczególnie istotne u młodych kobiet planujących w przyszłości ciążę.
Przeglądy prac analizujące badania dotyczące chirurgicznych zabiegów wyłuszczenia torbieli endometrialnych sugerują, że stężenie hormonu antymüllerowskiego (AMH) w surowicy kobiet po zabiegu jest zmniejszone.9 Spadek ten wydaje się większy w przypadku dużych torbieli (>4 cm średnicy),10 obustronnego występowania torbieli,11 u pacjentek starszych12 oraz jeśli zabieg przeprowadzany jest przez mniej doświadczonego chirurga13. Nie bez znaczenia jest w tym przypadku również sposób przeprowadzenia zabiegu, a przede wszystkim metoda użyta do uzyskania hemostazy jajnika po wyłuszczeniu torbieli.
W przeglądzie prac opublikowanym w 2015 roku w „American Journal of Obstetrics and Gynecology” zasugerowano, że użycie koagulacji bipolarnej w porównaniu z szyciem jajnika skutkuje znacząco niższym stężeniem AMH w surowicy oraz mniejszą liczbą pęcherzyków antralnych (AFC – antral follicle count) przez pierwsze 3 miesiące po operacji, a według niektórych badaczy efekt ten wydaje się utrzymywać także w 6 i 12 miesiącu po zabiegu.14 Jednocześnie nie wykazano różnic w odsetku ciąż po operacjach z użyciem tych dwóch metod. Utrata krwi była większa w przypadku szycia jajnika,15 ale ze względu na ogólną małą utratę krwi podczas tego rodzaju zabiegów i tym samym małą istotność kliniczną tego parametru, można nie brać go pod uwagę podczas decyzji o sposobie uzyskania hemostazy.
Należy również zwrócić uwagę, że nie tylko zabieg, ale również sam charakter torbieli endometrialnych może wpływać na zmniejszenie rezerwy jajnikowej kobiety. Kilka badań sugeruje, że w korze jajników, które zawierają torbiel endometrialną, średnica i zagęszczenie pęcherzyków pierwotnych są zmniejszone; w korze, która bezpośrednio otacza torbiel, zaburzona jest też sieć naczyń krwionośnych.16,17
Uncu i wsp. w swojej pracy przedstawili wniosek, że zarówno występowanie torbieli endometrialnej, jak i operacja jej usunięcia powodują zmniejszenie stężenia AMH (kobiety z torbielą endometrialną już przed operacją mają mniejsze stężenie AMH w surowicy oraz mniejszą AFC niż zdrowe). Stężenie AMH w surowicy oznaczone w 6 miesiącu po operacji było mniejsze niż przed zabiegiem, natomiast nie odnotowano statystycznie istotnych zmian w AFC.18 Autorzy zauważyli jednak, że potrzebne są badania, które pozwolą porównać, czy w przypadku pozostawiania torbieli bez leczenia operacyjnego wraz z upływem czasu stężenie AMH nie zmniejszy się także do podobnego poziomu, jaki oznaczono po operacji. Warto też zwrócić uwagę, że w innych badaniach zaobserwowano brak znaczących różnic w AFC w jajniku z torbielą endometrialną przed operacją i po niej.19 Samo występowanie torbieli prowadzi do zmniejszenia AFC w stosunku do drugiego, zdrowego jajnika u tej samej pacjentki. Jeśli weźmie się pod uwagę te wyniki oraz fakt, że ostatnio znaczenie stężenia AMH w surowicy jako markera rezerwy jajnikowej jest podważane, może się okazać, że leczenie chirurgiczne torbieli endometrialnych jest bezpieczniejsze dla rezerwy jajnikowej niż do tej pory sądzono.20
W kontekście licznych badań trudno jasno określić wytyczne, kiedy operować torbiele endometrialne. Nie ulega wątpliwości, że zabieg chirurgiczny jest potrzebny u kobiet, u których istnieje podejrzenie, iż zmiana może nie mieć charakteru łagodnego, jest szybko rosnąca, daje objawy (głównie bólowe i uciskowe) lub pękła i z powodu krwawienia do jamy brzusznej wymaga operacji w trybie pilnym.
Kontrowersje budzi wymiar bezobjawowych torbieli wymagających operacji. Esinler i wsp. w swojej pracy przedstawili wniosek, że pojedyncza torbiel endometrialna o średnicy ≤3 cm nie ma negatywnego wpływu na rezerwę jajnikową.20 Również w pracy opublikowanej w 2015 roku przedstawiono wniosek, że torbiele endometrialne, nawet o średnicy >6 cm, nie wpływają na liczbę spontanicznych owulacji w zajętym jajniku.21 W tej samej pracy odnotowano również wysoki odsetek spontanicznych ciąż u pacjentek z jednostronnymi torbielami endometrialnymi o średnicy >2 cm (43%).
Również występowanie dolegliwości bólowych miednicy mniejszej może nie być bezpośrednio związane z samą torbielą, ale, jak zauważyli w swojej pracy Khan i wsp., prawdopodobnie z współistniejącymi ogniskami endometriozy na otrzewnej.22 W tym badaniu dolegliwości bólowe zgłaszało nawet 85% kobiet, u których podczas operacji stwierdzono występowanie torbieli i ognisk na otrzewnej, oraz tylko około 38% kobiet z samymi torbielami; różnica ta była istotna statystycznie.
Osobnym zagadnieniem są torbiele endometrialne u kobiet przed planowaną stymulacją jajników i procedurą zapłodnienia pozaustrojowego (IVF – in vitro fertilization). W swoim przeglądzie Yang i wsp. sugerują, że chirurgiczne usuwanie torbieli endometrialnych przed zabiegami IVF nie wpływa na zwiększenie szans na sukces tej procedury.23 Badacze, podobnie jak Gupta i wsp.,24 nie znaleźli różnic w odsetku ciąż klinicznych i żywych urodzeń u pacjentek z torbielą endometrialną i bez niej. Jajniki zawierające torbiel endometrialną wykazywały podobną odpowiedź na stymulację jak drugi, zdrowy jajnik u tej samej pacjentki.23 Nie wykazano również różnic w zapotrzebowaniu na gonadotropiny ani w czasie trwania stymulacji w grupach pacjentek z torbielą endometrialną i bez niej. Należy jednak zauważyć, że liczba pobranych oocytów i całkowita liczba powstałych zarodków była mniejsza w grupie z torbielą endometrialną jajnika.23
Ponadto Somigliana i wsp. w swojej pracy przedstawili wniosek, że pozostawienie małej torbieli endometrialnej przed procedurą IVF nie powoduje zwiększonego ryzyka infekcji torbieli, kontaminacji płynu pęcherzykowego komórkami endometrioidalnymi, powikłań ciąży ani rozwoju nowotworu w późniejszym okresie życia (torbiel taką można wyciąć po zakończeniu rozrodu). Biorąc pod uwagę te dane oraz nie do końca pewny wpływ operacji na rezerwę jajnika, autorzy nie zalecają obligatoryjnego kierowania pacjentek z małą torbielą endometrialną (o średnicy <3 cm) na zabieg operacyjny.25