Kardiologia
Bezpieczniejsza ablacja
Wojciech Skowroński
Dziś najważniejsze jest zwiększenie precyzji i skuteczności zabiegu, dzięki pomiarowi siły nacisku końcówki elektrody na tkankę w trakcie mapowania i ablacji, a także redukcja dawki promieniowania
Kardiolodzy ze Śląskiego Centrum Chorób Serca w Zabrzu jako pierwsi w Polsce zastosowali nowoczesne oprogramowanie zwiększające precyzję i bezpieczeństwo poprzez redukcję dawki promieniowania rentgenowskiego w czasie wykonywania zabiegów ablacji. To przełom w polskiej kardiologii, ponieważ dotyczy kilkuset tysięcy pacjentów z zaburzeniami rytmu serca.
Przedsionki i komory serca kurczą się pod wpływem impulsów elektrycznych. U zdrowego pacjenta mają one jedno źródło – węzeł zatokowy oraz naturalną drogę przewodzenia układem Hisa-Purkinjego. U chorych z arytmiami takich możliwości jest o wiele więcej; w przypadku częstoskurczów, szczególnie prowadzących do niestabilności hemodynamicznej, mogą zagrażać życiu chorego.
Bardziej precyzyjna metoda
Zabiegi ablacji polegające na selektywnym zniszczeniu fragmentu tkanki serca za pomocą prądu o wysokiej częstotliwości lub niskiej temperatury, wykonywane w celu trwałego wyleczenia zaburzeń rytmu serca, możemy podzielić na dwa typy:
- proste, dotyczące np. częstoskurczu węzłowego, przedsionkowego czy ablacji drogi dodatkowej, przeprowadzane w lekkiej sedacji,
- złożone, związane z migotaniem przedsionków czy komorowymi zaburzeniami rytmu.
Typowy zabieg rozpoczyna się od wprowadzenia elektrod diagnostycznych do serca i badania elektrofizjologicznego. Ma ono na celu indukcję arytmii oraz potwierdzenie jej mechanizmu i lokalizacji ogniska. W przypadku ablacji drogi dodatkowej potwierdza się jej położenie, ocenione wstępnie na podstawie powierzchniowego EKG, a następnie, w przypadku położenia lewostronnego, po nakłuciu transseptalnym, wprowadza elektrodę ablacyjną i wykonuje aplikację. W przypadku migotania przedsionków wykonuje się izolację okrężną żył płucnych i ewentualnie modyfikację substratu w obrębie przedsionka. Jeśli kardiolog elektrofizjolog napotka miejsca zwłóknienia, stanowiące potencjalne ogniska arytmogenne, również stara się je odizolować od pozostałej części przedsionka w celu zwiększenia skuteczności odległej zabiegu. Ablacje migotania przedsionków wykonywane są na Oddziale Chorób Serca i Naczyń Śląskiego Centrum Chorób Serca w asyście anestezjologicznej, w głębokiej sedacji.
– Te zabiegi trwają dłużej niż pozostałe i bywają bolesne, więc zniesienie bólu przy zastosowaniu pełnej sedacji odgrywa istotną rolę dla komfortu chorego. Dodatkowo, systemy wykorzystywane do pozycjonowania elektrod ablacyjnych wymagają, aby pacjent leżał nieruchomo, co jest kolejnym argumentem za znieczuleniem. Z zasady, o ile pacjent przesunie się względem referencyjnych punktów odniesienia umieszczonych pod stołem zabiegowym, o tyle przesuwa się mapa, którą konstruujemy wcześniej. W czasie sedacji łatwiej umieścić sondę w przełyku pacjenta w celu kontrolowania temperatury w trakcie aplikacji w lewym przedsionku podczas ablacji migotania przedsionków – mówi dr n. med. Piotr Buchta z III Kliniki Kardiologii w ŚCChS w Zabrzu (ryc. 1).
Ryc. 1. Od lewej: lek. med. Krzysztof Myrda, dr n. med. Piotr Buchta, Pracownia Elektrofizjologii i Elektroterapii, Oddział Chorób Serca i Naczyń Śląskiego Centrum Chorób Serca.
Ograniczyć dawkę promieniowania
Aby zlokalizować miejsca powstawania nieprawidłowych impulsów, kardiolodzy, używając elektrod, szukają ich i tworzą tym samym specjalną mapę elektroanatomiczną serca pacjenta. Zabieg trwa w przypadku złożonych arytmii nawet kilka godzin – pacjent i personel obecny przy zabiegu mogą otrzymać wysokie dawki promieniowania.
– Prawie każda pracownia elektrofizjologii jest wyposażona w system umożliwiający stworzenie wirtualnej mapy, która na zasadzie wizualizacji „ciepło – zimno” pozwala znaleźć miejsce powstania arytmii. Nowoczesne oprogramowanie zainstalowane w Pracowni Oddziału Chorób Serca i Naczyń pozwala na nałożenie w jednym systemie, w czasie rzeczywistym, obrazu uzyskanego przy użyciu lampy rentgenowskiej na trójwymiarową, wirtualną mapę i bardzo dokładne zlokalizowanie miejsca arytmii (ryc. 2, 3).
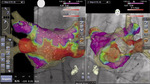
Ryc. 2. Mapa potencjałowa lewego przedsionka przed ablacją migotania przedsionków u chorego po wcześniejszej ablacji chirurgicznej z widocznym obszarem blizny na tylnej ścianie. Mapa elektroanatomiczna nałożona w systemie CARTO Univu na rekonstrukcję 3D przedsionka z tomografii komputerowej oraz obraz rentgenowski. Po stronie lewej projekcja PA, po prawej – LAO.
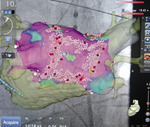
Ryc. 3. Rekonstrukcja 3D przedsionka z tomografii komputerowej oraz obraz rentgenowski, projekcja PA.
Przy zastosowaniu kontrastu i wykonaniu wenografii czy angiografii naczyń wieńcowych otrzymujemy dodatkowo precyzyjną wizualizację struktur serca u konkretnego pacjenta. System pozwala na jednoczesne wybranie i podgląd kilku projekcji rentgenowskich oraz ich zmianę tylko na ekranie systemu CARTO, bez konieczności poruszania lampą RTG. De facto poruszamy się w świecie wirtualnym przy zachowaniu efektu ciągłego obrazowania lampą rentgenowską – mówi dr Buchta i dodaje: – Promieniowanie rentgenowskie wykorzystujemy do kilku krótkich jedno- lub kilkusekundowych ujęć oraz procedury przygotowującej, takiej jak nakłucie transseptalne. Jest to jeden z nielicznych momentów zabiegu, w którym użycie lampy jest konieczne.
Lampa rentgenowska i system 3D odnoszą się do rzeczywistego położenia pacjenta, pozycjonowanego dzięki wspólnej kalibracji „co do milimetra” na początku zabiegu. Do tej pory manualne nakładanie podobnych rekonstrukcji struktur serca było obarczone ryzykiem przesunięć wobec faktycznej anatomii. Producenci sprzętu starają się dodatkowo zwiększyć precyzję i skuteczność zabiegu, umożliwiając pomiar siły nacisku końcówki elektrody na tkankę w trakcie mapowania i ablacji. Najwięcej uwagi poświęca się jednak obecnie redukcji dawki promieniowania.
– Przygotowanie pacjenta do zabiegu wymaga standardowego postępowania. Na tym etapie nowy system nie jest nam pomocny, ale po wykonaniu badania elektrofizjologicznego, w zdiagnozowaniu tła arytmii, daje możliwość stworzenia precyzyjnej mapy. Ograniczamy skopię rentgenowską mającą niekorzystne działanie i zyskujemy na precyzji. Ta metoda nie przekłada się jeszcze na skrócenie czasu zabiegu, ale pracujemy nad tym – dodaje dr n. med. Krzysztof Myrda. Zabiegi ablacji z wykorzystaniem nowoczesnego systemu przeznaczone są dla wszystkich pacjentów, u których wykonuje się zabiegi CARTO, czyli dla chorych z migotaniem przedsionków, częstoskurczami komorowymi czy nawet ze zdiagnozowaną prostą arytmią. W kraju jest to nawet kilkaset tysięcy pacjentów. W zabrzańskim ośrodku – rocznie kilkuset chorych.