Nie ma natomiast jednoznacznych zaleceń dotyczących farmakoterapii otyłych chorych na nadciśnienie tętnicze. Natomiast na podstawie przedstawionych powyżej zagadnień patofizjologicznych i wyników badań klinicznych z wyodrębnieniem grup pacjentów otyłych możliwe wydaje się wskazanie grup leków, które powinny być preferowane w tej grupie chorych.
Leki hamujące układ renina-angiotensyna
Z punktu widzenia patofizjologii nadciśnienia tętniczego u chorych otyłych uzasadnione wydaje się zastosowanie leków blokujących RAS w pierwszej kolejności terapii nadciśnienia tętniczego w tej grupie chorych. Takie postępowanie wspierają również wyniki badań klinicznych wskazujące na znaczny wpływ hipotensyjny tych leków przy jednoczesnym pozytywnym lub neutralnym wpływie metabolicznym.
W populacji ogólnej ACEi poprawiają rokowanie chorych na nadciśnienie tętnicze, niewydolność serca i u chorych po zawale serca. W piśmiennictwie można znaleźć nieliczne badania na populacji osób otyłych, niemniej jednak stwierdzono w nich m.in. wysoką skuteczność lizinoprilu u osób otyłych w osiąganiu normalizacji rozkurczowego ciśnienia tętniczego (< 90 mmHg), która sięgała 60% badanej populacji. Dodatkowo, w przeciwieństwie do stosowanego w grupie kontrolnej hydrochlorotiazydu, nie stwierdzono niekorzystnego wpływu stosowanego leku na profil lipidowy lub tolerancję metaboliczną glukozy (17).
Więcej danych pochodzących z badań zaplanowanych na ocenę terapii nadciśnienia tętniczego u chorych otyłych dostępne jest dla leków z grupy ARB. Irbesartan oraz telmisartan skutecznie obniżają ciśnienie tętnicze o otyłych pacjentów, w monoterapii zwiększają stężenie cholesterolu HDL i zmniejszają glikemię na czczo, a ponadto są w stanie zabezpieczyć chorego przed niekorzystnymi metabolicznymi efektami wywoływanymi przez diuretyki tiazydowe, jeżeli są stosowane w terapii skojarzonej (18). Działanie to wynika z częściowego pobudzania receptorów PPAR gamma (jest to główny mechanizm działania leków przeciwcukrzycowych z grupy glitazonów, które zmniejszają insulinooporność) (19). Ma to ważne znaczenie, ponieważ u znacznej części chorych musimy opierać się na polifarmakoterapii, w tym stosowaniu diuretyków, będącym jednym z kryteriów rozpoznania nadciśnienia tętniczego opornego. Jednak działanie telmisartanu na receptory PPAR gamma nie przekłada się bezpośrednio na zmniejszenie ryzyka rozwoju cukrzycy typu 2 w porównaniu np. z ramiprilem, co wykazano w badaniu ONTARGET (20). Podobną skuteczność hipotensyjną i działanie „ochronne” przed niekorzystnym wpływem diuretyków tiazydowych wykazuje walsartan, który nie wykazuje bezpośredniego wpływu na receptor PPAR gamma (21). Jego działanie plejotropowe wynika ze znacznego tłumiącego wpływu na stan zapalny w tkance tłuszczowej (22), który odpowiada za m.in. pogorszenie tolerancji metabolicznej glukozy (23). W dużym badaniu klinicznym (VALUE) porównującym walsartan z amlodypiną stwierdzono rzadsze występowanie cukrzycy i niewydolności serca u pacjentów stosujących walsartan (24). Walsartan skutecznie zmniejsza także częstość świeżo rozpoznawanej cukrzycy u chorych z nieprawidłową tolerancją metaboliczną glukozy (25), a ponadto wykazano niezwykle korzystny profil nefroprotekcyjny tego leku, który obejmuje zwolnienie progresji uszkodzenia nerek, redukcję białkomoczu (26). Warto także nadmienić o wpływie walsartanu na adipokiny (zmniejszenie stężenia leptyny i zwiększenie stężenia adiponektyny) (27) oraz wskaźniki stanu zapalnego przejawiającego się m.in. zmniejszeniem CRP (26), co przekłada się na skuteczność kliniczną walsartanu u chorych na cukrzycę (28) i zespół metaboliczny (29). Jak wspomniano powyżej, u chorych otyłych często współwystępuje zespół bezdechu we śnie, który charakteryzuje się m.in. brakiem fizjologicznego spadku ciśnienia tętniczego w czasie spoczynku nocnego. To niekorzystne zjawisko może zostać ograniczone przez walsartan, który zapewnia ochronę przez co najmniej 24 h (30).
Grupą leków bardzo użyteczną, ale niewykorzystywaną do rozpoczynania leczenia nadciśnienia tętniczego są antagoniści receptorów mineralokortykoidowych (spironolakton, eplerenon). Jest to grupa leków polecana w terapii otyłych chorych z opornym nadciśnieniem tętniczym zwłaszcza ze współistniejącą niewydolnością serca (31). Antagoniści aldosteronu są wyjątkowo skuteczni w tej grupie chorych pomimo braku korelacji pomiędzy stężeniem aldosteronu a odpowiedzią na leczenie. Obserwację tę przypisuje się zjawisku zwiększonej pobudliwości receptorów mineralokortykoidowych u chorych otyłych, która jest częściowo niezależna od RAS (32).
Inhibitory reniny (np. aliskiren) nie są aktualnie zalecane jako leki podstawowe do terapii nadciśnienia tętniczego, co spowodowane jest niejednoznacznym wpływem aliskirenu na zdarzenia sercowo-naczyniowe w badaniu ALTITUDE (33).
Blokery kanałów wapniowych
Drugą grupą leków polecanych w terapii otyłych chorych na nadciśnienie tętnicze są CaB. Za ich stosowaniem przemawia duża skuteczność hipotensyjna i neutralny wpływ na profil lipidowy i insulinowrażliwość (34). Z tego powodu stawiane one bywają na równi z lekkimi blokującymi RAS przy rozpoczynaniu terapii nadciśnienia tętniczego. Brak jest porównań bezpośrednich powyższych grup leków u chorych otyłych, aby jednoznacznie wskazać pierwszeństwo grupy lekowej. Powinny w tych okolicznościach decydować choroby współistniejące (np. niewydolność serca – ACEi/ARB). Nie ulega natomiast wątpliwości, że w przypadku konieczności zastosowania leczenia złożonego warto rozważyć połączenie leku blokującego RAS z CaB. Takie postępowanie w badaniu ACCOMPLISH (przeprowadzonym w populacji ogólnej, a nie u otyłych, choć średnie BMI wyniosło 31 kg/m2) wiązało się z poprawą rokowania u leczonych amlodypiną z benazeprilem w porówananiu z hydrochlorotiazydem z benazeprilem (35). Również ARB w połączeniu z amlodypiną cechują się dużą skutecznością hipotensyjną oraz pozytywnym wpływem na parametry wyrównania metabolicznego (36,37).
Diuretyki
W populacji ogólnej u chorych na nadciśnienie tętnicze z prawidłową funkcją nerek preferowane są diuretyki tiazydowe lub tiazydopodobne. Jak przedstawiono powyżej, nadciśnienie tętnicze u pacjentów otyłych cechuje się istotną „sodowrażliwością”, dlatego zastosowanie diuretyków w tej grupie chorych wydawałoby się szczególnie pożądane z punktu widzenia patofizjologii. Ponadto stosowanie diuretyku jest również jednym z elementów definicji nadciśnienia tętniczego opornego – zjawiska często spotykanego u osób z podwyższonym BMI. Skuteczność hipotensyjna jest porównywalna z lekami działającymi na RAS oraz CaB, a chlortalidon wykazuje nawet większą skuteczność w tym zakresie (38). Jednak pomimo skuteczności nie są one preferowane jako leki pierwszego wyboru u osób otyłych. Wiąże się to z niekorzystnym wpływem diuretyków na wyrównanie parametrów metabolicznych (lipidy, glikemia) (7). Nie oznacza to jednak, aby leków tych nie stosować u osób otyłych! Biorąc pod uwagę ich dużą skuteczność oraz częstą konieczność stosowania terapii złożonej, należy rozważyć dodanie leku do zastosowanego uprzednio leku blokującego RAS i CaB. Następnie należy wzmóc czujność nad chorym w zakresie parametrów lipidowych oraz glikemii. Jeżeli pojawią się przesłanki, należy odpowiednio włączyć lub zintensyfikować terapię hipolipemizującą bądź przeciwcukrzycową (oczywiście po wdrożeniu zaleceń dotyczących zdrowego stylu życia).
Beta-blokery
Względne pobudzenie współczulnego układu nerwowego i towarzysząca temu tachykardia u otyłych chorych na nadciśnienie tętnicze (39) uzasadnia stosowanie leków blokujących przekaźnictwo beta-adrenergiczne. Niemniej jednak podobnie jak w przypadku diuretyków cechują się one niekorzystnym wpływem metabolicznym i w trakcie ich stosowania obserwowano pogorszenie tolerancji metabolicznej glukozy i profilu lipidowego (40). Natomiast w pewnych okolicznościach, np. ze względu na choroby współistniejące (stan po zawale serca, niewydolność serca) ich stosowanie jest jak najbardziej uzasadnione (7). Warto rozważyć wtedy nowe beta-blokery o dodatkowych właściwościach rozszerzających naczynia krwionośne, takie jak karwedilol lub nebiwolol, o niemal neutralnym wpływie metabolicznym (41,42).
Pozostałe leki
Jeżeli przedstawione powyżej leki nie powodują normalizacji ciśnienia tętniczego, a ponownie wykluczono wtórne przyczyny nadciśnienia tętniczego, to leczenie obniżające ciśnienie tętnicze należy zintensyfikować. Farmakoterapię uzupełnia się często o wspomnianych uprzednio antagonistów receptorów mineralokortykoidowych (spironolakton, eplerenon) (43). Można rozważyć również włączenie antagonistów receptorów alfa1-adrenergicznych (np. doksazosyna). Cechują się one korzystnym wpływem metabolicznym, a ich zastosowanie jest polecane u mężczyzn z łagodnym przerostem prostaty. Ten pozytywny wpływ jest okupiony nieznacznie zwiększonym odsetkiem hipotensji ortostatycznej, dlatego pierwsze dawki powinny być mniejsze i podawane na noc (44). Jeżeli i takie postępowanie okaże się nieefektywne, to do rozważenia pozostają leki działające ośrodkowo, zmniejszające napięcie układu współczulnego poprzez stymulację receptorów alfa2-adrenergicznych (np. klonidyna). Są to leki bardzo skutecznie obniżające ciśnienie tętnicze, ale z ich stosowaniem wiąże się występowanie działań niepożądanych obwodowych (hipotensja) oraz ośrodkowych (senność, zaburzenia potencji) (45).
Podsumowanie
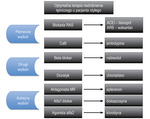
Zalecając farmakoterapię nadciśnienia tętniczego, należy jednoznacznie uświadomić choremu, że podstawą leczenia jest zmiana stylu życiu – restrykcja kalorii, soli kuchennej i adekwatna aktywność fizyczna (co najmniej 150 minut w tygodniu). Stojąc przed wyborem leku do rozpoczęcia leczenia nadciśnienia tętniczego u chorego otyłego, powinniśmy wybrać lek chroniący pacjenta przed zwyżkami ciśnienia tętniczego przez całą dobę, chronić przed powikłaniami nerkowymi i działający korzystnie na metabolizm węglowodanów i lipidów, a także ograniczać nasilenie przewlekłego stanu zapalnego odpowiedzialnego za proces aterogenezy. Jeżeli nadciśnienie jest stopnia łagodnego, zwykle wystarczające jest podanie jednego leku (preferencyjni z grupy blokującej RAS lub CaB). W wyborze leku pierwszego rzutu pomocny będzie wywiad w kierunku chorób współistniejących. Jeżeli nadciśnienie tętnicze jest stopnia umiarkowanego, ciężkiego lub stosowanie jednego leku w terapii jest niewystarczające, to wtedy powinniśmy dodać drugi lek. Najlepszym połączeniem z punktu widzenia metabolicznego będzie tutaj lek blokujący RAS i CaB. Jeżeli takie postępowanie jest wciąż niewystarczające, konieczne stanie się dodanie kolejnego preparatu (rycina). W takich okolicznościach naszym celem jest osiągnięcie celu terapeutycznego dla nadciśnienia tętniczego. Natomiast ewentualny negatywny wpływ metaboliczny obliguje nas do wnikliwej kontroli pacjenta i szybkiego reagowania na stwierdzane odchylenia.