Opis przypadku
Dwa poważne zabiegi u pacjenta z ostrym zawałem serca
Wojciech Skowroński
Konsultacja medyczna: prof. Zbigniew Gąsior
Małoinwazyjne, przezskórne zabiegi uszczelnienia zastawek lub komór serca wykonywane są w Górnośląskim Centrum Medycznym w Katowicach od kilku lat, jednak przeprowadzony ostatnio dwuetapowy zabieg polegający na zamknięciu perforacji wolnej ściany lewej komory serca i przezskórnym uszczelnieniu zastawki mitralnej u pacjenta z ostrym zawałem serca to procedura unikatowa w skali kraju.
61-letni pacjent trafił do katowickiego ośrodka z ostrym zawałem mięśnia sercowego i ostrą niewydolnością serca pod postacią obrzęku płuc. Z wywiadu wynikało, że chory odczuwał dolegliwości już tydzień przed wizytą u lekarza, a więc można przypuszczać, że zawał rozpoczął się właśnie wtedy. Ze szpitala miejskiego, do którego trafił, został przetransportowany do GCM.
– Prawdopodobnie zignorowanie przez pacjenta dolegliwości bólowych skutkowało powikłaniem, które rozpoznaliśmy już w izbie przyjęć. Pęknięcie ściany lewej komory serca stanowiło bezpośrednie zagrożenie życia, więc decyzje musieliśmy podejmować szybko – mówi prof. dr hab. med. Zbigniew Gąsior, ordynator II Oddziału Kardiologii w Szpitalu Klinicznym nr 7 SUM w GCM w Katowicach.
Przyczyna zawału
Chory przed dziewięciu laty był już pacjentem GCM. Kardiochirurdzy wykonali wtedy u niego pomostowanie aortalno-wieńcowe, które sprawiło, że przez kilka lat czuł się dobrze. Przeprowadzone natychmiast po przyjęciu do szpitala badanie koronarograficzne wykazało, że dwa wykonane wtedy pomosty tętnicze funkcjonują bez zarzutu, a przyczyną zawału było zamknięcie trzeciej tętnicy w odcinku dystalnym.
Ryc. 1. Stan po zamknięciu okluderem perforacji wolnej ściany lewej komory oraz założeniu klipsa na zastawkę mitralną.
– Ten przypadek konsultowałem z kardiochirurgami, którzy przed dziewięciu laty operowali chorego, i doszliśmy do wniosku, że ryzyko wykonania zabiegu kardiochirurgicznego u pacjenta w ciężkim stanie ogólnym, obciążonego pęknięciem ściany lewej komory serca z wynaczynieniem krwi do worka osierdziowego i ciężką niedomykalnością zastawki mitralnej, byłoby nieakceptowalnie wysokie. Istniało także duże ryzyko uszkodzenia w czasie zabiegu dobrze funkcjonujących, operowanych przed laty pomostów tętniczych. Doszliśmy więc do wniosku, że warto spróbować pomóc pacjentowi, stosując dwuetapowo przezskórną interwencję małoinwazyjną z zastosowaniem cewników i elementów uszczelniających – dodaje prof. Gąsior.
Dwa etapy zabiegu
W celu wspomagania upośledzonej pracy serca kardiolodzy zastosowali u chorego kontrapulsację wewnątrzaortalną, co nieznacznie poprawiło jego stan hemodynamiczny i pomogło w przygotowaniu do małoinwazyjnych, choć ryzykownych zabiegów. Pierwszy odbył się w trzecim dniu od przyjęcia pacjenta, a drugi po trzech kolejnych dobach. Czas również był istotnym elementem, ponieważ jak wynikało z badań echokardiograficznych, w ciągu dwóch dni średnica otworu w ścianie lewej komory zwiększyła się z 3 do 10 mm, co oznaczało, że perforacja dosyć szybko się poszerza.
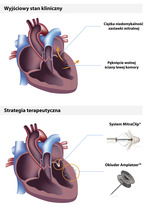
– Zabiegi zaplanowaliśmy dwuetapowo. Najpierw zależało nam na zamknięciu perforacji ściany lewej komory serca, z której krew przedostawała się do częściowo wykrzepionej jamy osierdzia, a później uszczelnieniu niedomykalnej zastawki mitralnej za pomocą metody klipsowania płatków zastawki – opisuje prof. Gąsior.
Pacjent miał dużo szczęścia, które podarował mu jego własny organizm.
– To był chory wysokiego ryzyka. Mieliśmy przecież do czynienia z pękniętym sercem otoczonym krwiakiem samoograniczonym przez osierdzie ścienne. Przez cały czas istniało zagrożenie poszerzenia obszaru krwiaka i perforacji do śródpiersia. Natura, która samoograniczyła obszar krwiaka, dała nam jednak czas na interwencję – opisuje dr n. med. Grzegorz Smolka z III Oddziału Kardiologii GCM (specjalizuje się w leczeniu interwencyjnym strukturalnych chorób serca). Opracowanie przez niego i zmodyfikowanie techniki działania pozwoliło na przeprowadzenie zabiegu u tak obciążonego pacjenta.
Przezskórny zabieg pozwolił na zamknięcie ubytku ściany wielkości półtora centymetra, co wstrzymało przepływ krwi między lewą komorą a tętniakiem. To nie oznaczało jednak pełnego sukcesu, gdyż krew cofała się przez zastawkę mitralną. Stąd konieczność wykonania drugiego zabiegu.
– Mając przetrenowane różne techniki w czasie wykonywanych dotychczas zabiegów, wiedzieliśmy, jak się do tego zabrać. Przemyślenia wymagało jednak wykonanie zabiegu w stanie ostrym. Dotyczyło to zarówno zamknięcia perforacji, jak i klipsowania zastawki – dodaje dr Smolka.
Wykorzystany system MitraClip polega na leczeniu wady zastawki mitralnej za pomocą specjalnego klipsa, który wprowadzono do ujścia zastawki mitralnej poprzez żyłę udową, żyłę główną dolną, następnie do lewego przedsionka. Klipsem zostały połączone płatki zastawki, zmniejszając stopień niedomykalności.
Po wykonaniu zabiegów stan pacjenta poprawił się na tyle, by móc odstąpić od wspomagania pracy serca za pomocą kontrapulsacji wewnątrzaortalnej. Pacjent przechodzi rehabilitację ruchową, porusza się samodzielnie, ale tempo rehabilitacji musi być wolniejsze niż u chorych po niepowikłanym zawale mięśnia sercowego. Jeśli jego stan poprawi się na tyle, by mógł uczestniczyć w grupowej rehabilitacji kardiologicznej, zostanie przekazany do specjalistycznego ośrodka.
Trudne decyzje
Po przebyciu zawału serca z opisanymi komplikacjami lekarze przez cały czas kontrolują kurczliwość lewej komory, która jest poważnie uszkodzona na skutek dwóch zawałów – tego sprzed dziewięciu lat i tego, który doprowadził do pęknięcia serca. Zgodnie z zaleceniami Europejskiego Towarzystwa Kardiologicznego lekarze z Katowic nie wykluczają wszczepienia w późniejszym czasie pacjentowi defibrylatora serca.
– Zabiegi przezskórnego zamykania perforacji ściany/przegrody komór serca czy uszczelniania niedomykalności zastawki mitralnej wykonywane są w naszym ośrodku stosunkowo często i do działania w takim obszarze jesteśmy przygotowani. Jednak teraz musieliśmy te same metody zastosować u pacjenta z ostrym zawałem w niestabilnym stanie hemodynamicznym. Nie oznacza to, że zabiegi były trudniejsze, ale wymagały trafnych decyzji, pełnej, dokładnej diagnostyki i niewielkich zmian w zastosowanej technice – opisuje dr Smolka i dodaje: – Stanowimy zespół, który realizuje program rozwoju interwencyjnego leczenia strukturalnych chorób serca od wielu lat. Myślę nie tylko o kardiologach, lecz również o personelu zajmującym się obrazowaniem, które jest istotnym elementem w przygotowywaniu i przeprowadzaniu zabiegu, o zespole pielęgniarskim i rehabilitacyjnym.