Leczenie. Największe znaczenie w leczeniu ektopowo umiejscowionych pasożytów ma wykorzystanie odpowiedzi immunologicznej gospodarza – nieco podobnie jak w przypadku neurocysticerkozy (wągrzycy ośrodkowego układu nerwowego). Prazykwantel powoduje wytwarzanie się otworów w powłoce ciała (tegumencie) robaka i eksponowanie w ten sposób uprzednio ukrytych antygenów organizmu gospodarza. Leczenie prazykwantelem może więc powodować nasilenie zjawisk patologicznych związanych z zakażeniem i powinno zostać poprzedzone podaniem glikokortykosteroidów.4 Wielu specjalistów stosuje przedłużone leczenie (np. prazykwantel w dawce 40 mg/kg przez trzy kolejne dni), ale nie ma dowodów z badań naukowych uzasadniających taką praktykę.
Ostra schistosomatoza
Podobnie jak w przypadku neurologicznej postaci schistosomatozy, w której do zachorowania wystarczy niewielka liczba dorosłych robaków w organizmie zakażonej osoby, innym charakterystycznym objawem klinicznym zawleczonej choroby jest tzw. gorączka Katayama. Po złożeniu jaj (co następuje zwykle po 2-8 tygodniach od zakażenia) dochodzi do pierwszej w życiu ekspozycji organizmu gospodarza na antygeny jaj, co wywołuje silną odpowiedź cytokinową typu 2 z eozynofilią. Objawy kliniczne są nieswoiste: zwykle występuje gorączka, nierzadko obserwuje się również bóle mięśniowe, ból głowy, biegunkę i kaszel. Często opisywaną uogólnioną wysypkę o charakterze pokrzywkowym (ryc. 1) stwierdza się jedynie u mniejszości pacjentów,5 w niektórych przypadkach występuje splenomegalia, a ponadto jednocześnie może dochodzić do zajęcia ośrodkowego układu nerwowego.
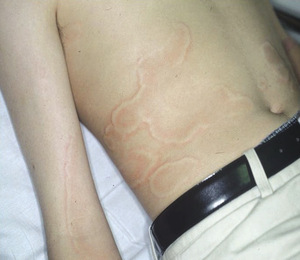
Rycina 1. Wysypka o charakterze pokrzywkowym u młodego mężczyzny z gorączką Katayama po podróży nad jezioro Niasa
W tym wczesnym stadium wytwarzania jaj wynik badania mikroskopowego moczu lub stolca w kierunku obecności jaj jest zwykle ujemny, a produkcja swoistych przeciwciał skierowanych przeciwko antygenom jaj, wykrywanych za pomocą większości testów serologicznych, jest początkowo niewystarczająca do uzyskania wyniku dodatniego. Docelowa odpowiedź rozwija się w pełni dopiero w kolejnych dniach.
Rozpoznanie ustala się zatem na podstawie obrazu klinicznego choroby. Charakterystyczne cechy to niedawna ekspozycja w wywiadzie oraz eozynofilia we krwi obwodowej (chociaż ta ostatnia może nie występować).7 Gorączkę Katayama można leczyć glikokortykosteroidami, a następnie prazykwantelem w dawce 40 mg/kg, którą należy powtórzyć po co najmniej 2-4 tygodniach (patrz niżej).
Identyfikacja i leczenie bezobjawowych pacjentów
U większości osób podróżujących, które ulegają przypadkowemu zakażeniu, liczba pasożytów jest bardzo mała i objawy nie pojawiają się – dlatego też rutynowa diagnostyka u osób podróżujących, u których doszło do ekspozycji, przyniosłaby ograniczone korzyści. Badania diagnostyczne powinno się wykonywać natomiast u osób z objawami klinicznymi, eozynofilią, a także u imigrantów z krajów o endemicznym występowaniu choroby, u których liczba dorosłych robaków w organizmie może być bardzo duża. Pasożyty żyją przeciętnie 5-10 lat, ale są dane wskazujące, że mogą one przeżywać wiele dziesięcioleci, a więc zakażenie utrzymuje się przez długi czas po migracji z rejonu endemicznego występowania choroby. Mimo iż jawne klinicznie zachorowania są nieczęstym zjawiskiem w rejonach nieendemicznych, gdzie rzadko obserwuje się ciężkie zakażenia, to nierozpoznana schistosomatoza u imigrantów może mieć konsekwencje, którym można zapobiec dzięki wczesnemu rozpoznaniu i leczeniu. Często jedynym przejawem zakażenia pasożytniczego jest eozynofilia stwierdzana we krwi obwodowej.
W ostatnio opublikowanych wytycznych (ryc. 2) przedstawiono prostą strategię wykluczania medycznie istotnych zakażeń pasożytniczych u pacjentów z eozynofilią, którzy podróżowali do krajów tropikalnych.8
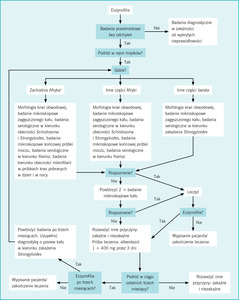
Rycina 2. Diagnostyka bezobjawowej eozynofilii w zależności od obszaru geograficznego, na którym doszło do ekspozycji
Te zalecenia są częściowo oparte na badaniach, w których stwierdzono, że schistosomatoza jest najczęstszym zakażeniem pasożytniczym wśród pacjentów kierowanych do londyńskiego szpitala chorób tropikalnych (Hospital for Tropical Diseases) z powodu eozynofilii,9 a u 50% pacjentów, u których rozpoznano schistosomatozę, zakażenie to przebiegało bezobjawowo.10 Nie zawsze musi występować eozynofilia: w tej kohorcie u 56% pacjentów zakażonych przywrami z rodzaju Schistosoma bezwzględna liczba granulocytów kwasochłonnych była prawidłowa. Ze względu na „okno” czasowe między zakażeniem a wytwarzaniem jaj (o czym wspomniano wcześniej) badania przesiewowe osób podróżujących, obejmujące badanie mikroskopowe kału i moczu oraz badania serologiczne, powinny być przeprowadzane nie wcześniej niż po 3 miesiącach od ekspozycji.11 Co więcej, prazykwantel charakteryzuje się niską skutecznością wobec niedojrzałych robaków, dlatego konieczne jest powtarzanie leczenia u osób z ostrą schistosomatozą.12
Najnowsze badania
Programy masowego leczenia prowadzone na szeroką skalę w krajach endemicznego występowania schistosomatozy są skutecznym sposobem zmniejszania chorobowości.13 Bezpośredni związek między ciężkością zakażeń mierzoną liczbą dorosłych pasożytów w organizmie zakażonej osoby a ciężkością choroby oznacza, że systematyczne leczenie przeciwpasożytnicze zmniejszy endemiczne rozpowszechnienie choroby i wynikającą z tego chorobowość, ale zmniejszenie transmisji choroby w populacji w stopniu wystarczającym do wyeliminowania tego zakażenia będzie wymagać dalszego globalnego zaangażowania politycznego i finansowego. Tematem niedawno zakończonych i trwających badań jest również wpływ zakażenia przywrami z rodzaju Schistosoma na inne patogeny, takie jak prątki gruźlicy, zarodźce malarii oraz ludzki wirus upośledzenia odporności (HIV – human immunodeficiency virus). Ryzyko osłabiania przez zakażenie pasożytnicze ochronnych odpowiedzi immunologicznych przeciwko innym antygenom uzasadnia zbadanie tej kwestii we właściwie przeprowadzonych, randomizowanych, kontrolowanych badaniach klinicznych.14
W niedawnych badaniach wykazano skuteczność działania leków przeciwmalarycznych (pochodne artemizyniny, meflochina oraz preparat skojarzony sulfadoksyny z pirymetaminą) na przywry z rodzaju Schistosoma, zwłaszcza przeciwko niedojrzałym pasożytom. Na razie nie ma jednak wystarczających dowodów, aby można było zalecać wykorzystywanie tych leków do prewencji lub leczenia tego zakażenia. Skuteczność skojarzenia dwóch leków wykazano w małych randomizowanych, otwartych badaniach klinicznych przeprowadzonych wśród dzieci w Afryce Zachodniej.15,16
Podziękowania
Składam podziękowania Anastasii Chew i Christopherowi Whitty’emu za udostępnienie danych z analizy dotyczącej pacjentów ze schistosomatozą leczonych w Hospital for Tropical Diseases w Londynie.