Leiszmanioza trzewna u osób z upośledzoną odpornością
U chorych z zaburzeniami odporności obraz kliniczny leiszmaniozy trzewnej jest odmienny, wymagają też oni innego postępowania. Na świecie wśród czynników upośledzających odporność współistniejących z leiszmaniozą trzewną najczęstszym jest zakażenie HIV, ale u chorych w Wielkiej Brytanii obserwuje się również wpływ innych czynników, takich jak podeszły wiek, leczenie immunosupresyjne lub leczenie biologiczne przeciwciałami przeciw czynnikowi martwicy nowotworu (anty-TNF).
Główne objawy kliniczne w leiszmaniozie trzewnej mogą nie występować lub bywają nietypowe, a pasożyty wywołujące leiszmaniozę znajdują się w nietypowych okolicach ciała, np. w skórze, jelicie i układzie moczowo-płciowym. Ustalenie rozpoznania jest zatem trudniejsze.10 U pacjentów pochodzących z obszarów endemicznych lub osób z upośledzoną odpornością należy przeprowadzić badania wszelkich zmienionych chorobowo tkanek w kierunku obecności pasożytów z rodzaju Leishmania.
U osób z utrzymującymi się zaburzeniami odporności leczenie wg standardowych protokołów może być mało skuteczne, dlatego kluczową rolę odgrywa polepszenie ich odporności. Jeśli to niemożliwe, po leczeniu wstępnym powinno się zastosować długotrwałe postępowanie profilaktyczne, ponieważ po z pozoru skutecznym leczeniu ryzyko nawrotu choroby jest duże. Pacjenci, u których leczenie pierwszego rzutu zawiodło, wymagają zastosowania terapii wg jednego ze schematów wymienionych w tabeli. Niewiele jest danych ułatwiających wybór metody postępowania profilaktycznego lub leczenia drugiego rzutu, dlatego należy je ustalić w porozumieniu z lekarzem będącym ekspertem w tej dziedzinie.
Leiszmanioza skórna
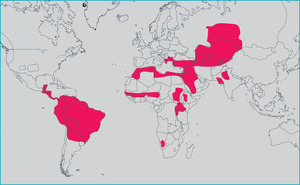
Miejscową leiszmaniozę skórną (CL – cutaneous leishmaniasis) wywołuje kilka gatunków świdrowców z rodzaju Leishmania. Ze względu na rozmieszczenie geograficzne (ryc. 2) gatunków powodujących leiszmaniozę dzielimy ją na leiszmaniozę skórną Starego Świata (OWCL – old world CL) (Afryka, Środkowy Wschód i Azja Środkowa) i leiszmaniozę skórną Nowego Świata (NWCL – new world CL) (Ameryka Południowa i Ameryka Środkowa).
Wśród pacjentów leczonych w szpitalu specjalizującym się w chorobach tropikalnych (Hospital for Tropical Diseases) w Londynie w latach 1998-2009 u 40% (90 osób) stwierdzono leiszmaniozę skórną Starego Świata, a u 60% (133 osoby) – Nowego Świata. W grupie chorych na OWCL 71% stanowili turyści odwiedzający kraje położone nad Morzem Śródziemnym, 36% pochodzący z tych krajów imigranci lub odwiedzający przyjaciół bądź krewnych, a 17% wojskowi lub osoby współpracujące z wojskiem. W grupie chorych na NWCL 44% było turystami podróżującymi indywidualnie, a 39% żołnierzami (Wall EC, dane niepublikowane).
Objawy
Typowym objawem leiszmaniozy skórnej jest guzek w miejscu ukąszenia moskita (lub liczne guzki w wielu takich miejscach), który w ciągu kilku tygodni powiększa się i powstaje w nim owrzodzenie. Okres inkubacji trwa od kilku miesięcy do kilku lat (zwykle <2 lat) od ukąszenia. Zmiany pojawiają się zwykle na odsłoniętych obszarach ciała, takich jak twarz lub dłonie (ryc. 3).
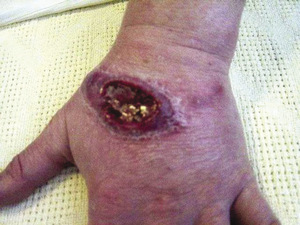
Rycina 3. Wczesna zmiana w przebiegu leiszmaniozy skórnej z uniesionymi stwardniałymi brzegami wokół owrzodzenia w części środkowej. Widoczny rozsiew grudkowy wywodzący się ze zmiany. Zdjęcie uzyskano dzięki uprzejmości Marka Baileya.
Brzeg zmiany jest dobrze odgraniczony i uniesiony, a w pobliżu mogą się znajdować zmiany satelitarne. Owrzodzenie może być pokryte strupem, może też się z niego sączyć krew lub ropa. Niekiedy można wyczuć palpacyjnie guzki tworzące się w przebiegu zapalenia naczyń chłonnych, zdarza się to jednak rzadko.
Zmiany ustępują czasem samoistnie i w trakcie zgłoszenia się do lekarza wykazują cechy gojenia się, zwłaszcza w części centralnej (po zarażeniu niektórymi gatunkami powodującymi OWCL nawet 50-75% zmian goi się w ciągu 4-6 miesięcy11). W rozpoznaniu różnicowym należy uwzględnić wtórnie zakażone miejsca po ukąszeniach przez owady, zakażenia skórne prątkami z rodzaju Mycobacterium oraz nowotwory złośliwe.
Rozpoznawanie
Leiszmaniozę skórną rozpoznaje się na podstawie wykrycia pasożytów w preparacie pod mikroskopem oraz w hodowli z wycinka pobranego z brzegu owrzodzenia. Typowymi zmianami w obrazie histopatologicznym są zapalenie ziarniniakowe oraz amastygoty. Metodą PCR można wykryć DNA pasożyta, a tym samym potwierdzić zarażenie nim i określić gatunek. Jest to ważne u chorych, u których podejrzewa się zarażenie podgatunkiem Viannia i w związku z tym leiszmaniozę skórno-śluzówkową.
Badanie metodą PCR przyspiesza ustalenie rozpoznania. W laboratorium parazytologicznym wspominanego wcześniej szpitala w Londynie (Hospital for Tropical Diseases) czułość badania mikroskopowego sięga 62-77%, a ostateczny wynik hodowli otrzymuje się średnio po 11,6 dnia, natomiast uzyskanie wyniku PCR wymaga przeciętnie ośmiu dni (Wall EC, dane niepublikowane). Z miejsc, z których trudno byłoby pobrać wycinek (takich jak twarz, ucho, palec), materiał do badania można zeskrobać lub zaaspirować, ale jego przydatność diagnostyczna jest mniejsza.
Leiszmanioza skórno-śluzówkowa
Leiszmanioza skórno-śluzówkowa (MCL – mucocutaneous leishmaniasis) powodowana jest przez Leishmania viannia spp. występujące w Ameryce Południowej. Tak zwana pendynka stanowi 1-10% przypadków NWCL rozpoznawanych na obszarach endemicznych.12