Objawy
U chorych stwierdza się upośledzenie drożności nosa i krwawienia z nosa oraz owrzodzenia i perforację przegrody nosowej z powodu stanu zapalnego i uszkodzenia błony śluzowej (ramka 2). Zmiany te mogą się pojawić jednocześnie z owrzodzeniami skórnymi w przebiegu NWCL lub wiele miesięcy po ich zagojeniu się. U chorych nieleczonych uszkodzenia postępują i rozprzestrzeniają się na podniebienie, wargi oraz policzki, uszkadzając przy tym tkanki.
Leczenie skórnych i skórno-śluzówkowych postaci leiszmaniozy
W leczeniu pierwszego rzutu w przypadku leiszmaniozy skórnej i leiszmaniozy skórno-śluzówkowej wykorzystuje się antymonoglukonian sodu. Wybierając najlepszą drogę podania tego leku i czas trwania terapii, należy uwzględnić kilka czynników (ryc. 4).
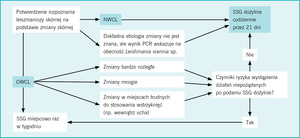
Rycina 4. Leczenie leiszmaniozy skórnej. NWCL – leiszmanioza skórna Nowego Świata; OWCL – leiszmanioza skórna Starego Świata; PCR – łańcuchowa reakcja polimerazy; SSG – antymonoglukonian sodu18,19
Działaniami niepożądanymi obserwowanymi po dożylnym podaniu antymonoglukonianu sodu są: bóle mięśni, nudności, zwiększona aktywność aminotransferaz i amylazy w surowicy oraz zaburzenia przewodzenia w mięśniu sercowym.13
Narażenie chorego na leiszmaniozę skórną Nowego Świata na wystąpienie takich działań niepożądanych jest uzasadnione w obliczu zagrożenia rozwojem rozległych uszkodzeń skórno-śluzówkowych u osób nieleczonych. Działaniom niepożądanym zapobiega podanie antymonoglukonianu sodu miejscowo, musi to jednak zrobić doświadczony lekarz, a samo wstrzyknięcie leku może być bolesne. Większość chorych na leiszmaniozę skórną Starego Świata może być leczonych antymonoglukonianem sodu stosowanym miejscowo, choć u osób z rozległymi lub licznymi zmianami, wymagającymi cotygodniowego powtarzania wstrzyknięć leku do zmian, lek ten można zastosować dożylnie. Prawdopodobieństwo wystąpienia działań niepożądanych po dożylnym podaniu antymonoglukonianu sodu jest większe u chorych z istniejącymi wcześniej zaburzeniami przewodzenia w mięśniu sercowym lub zaburzeniami czynności wątroby.
Opracowano wprawdzie alternatywne metody leczenia, ale korzyści wynikające z ich zastosowania przedstawiono jedynie w nielicznych opisach przypadków chorych. Wyniki leczenia chorych na OWCL metodami fizycznymi (łyżeczkowanie zmian, krioterapia lub termoterapia) wydają się niekorzystne, mogą bowiem powodować wtórne zakażenia, poszerzenie się i odbarwienie blizn, stwarzają też ryzyko rozsiewu leiszmaniozy skórnej. Leczenie miejscowe, np. paromomycyną, okazało się nieskuteczne. Po opublikowaniu wyników jednego z badań pojawiła się nadzieja na przydatność flukonazolu stosowanego doustnie w leczeniu chorych na OWCL,14 ale wyniki późniejszych badań były rozczarowujące. Alternatywnymi lekami dla chorych na NWCL są amfoterycyna B i miltefozyna, żaden z nich nie powodował jednak uzyskania tylu wyleczeń, co antymonoglukonian sodu.15-17
Ramka 2. Opis przypadku leiszmaniozy skórno-śluzówkowej
60-letni mężczyzna zgłosił się z powodu utrzymującego się od pół roku owrzodzenia kończyny dolnej, które początkowo wydawało się zakażeniem w miejscu zadrapania, po czym powoli powiększało się aż do średnicy 3 cm. Pacjent był operatorem specjalizującym się w filmowaniu dżungli w różnych miejscach na świecie (w Papui Nowej Gwinei, Beninie i Peru). W badaniu przedmiotowym stwierdzono owrzodzenie o uniesionych, zarumienionych i pogrubiałych brzegach. Węzły chłonne w pachwinie chorej kończyny dolnej były powiększone. Od trzech miesięcy pacjent odczuwał również dolegliwości ze strony nosa, z którego sączyła się lepka wydzielina zawierająca domieszkę krwi. Podczas badania jam nosa uwidoczniono pogrubienie i zmiany zapalne przegrody nosa. Wynik badania materiału pobranego podczas biopsji brzegu owrzodzenia i przegrody nosa ujawnił ziarniniakowe zmiany zapalne i amastygoty Leishmania sp. Za pomocą badania PCR wykryto DNA Leishmania viannia sp. Rozpoznano leiszmaniozę skórno-śluzówkową. Chorego leczono antymonoglukonianem sodu podawanym dożylnie przez 21 dni. W trakcie leczenia objawy choroby nie występowały, stwierdzono natomiast zwiększenie aktywności AlAT, wzrosła ona od wartości prawidłowych do 200 j.m./l. W zapisie EKG nie obserwowano odchyleń od normy. Pod koniec leczenia wielkość owrzodzenia nie zmieniła się, ale zmiana spłaszczyła się. Ustąpiły również wszelkie objawy ze strony jam nosa, a aktywność AlAT powróciła do wartości prawidłowych. Po czterech miesiącach obserwacji stwierdzono wygojenie owrzodzenia oraz niewielki obszar zaniku błony śluzowej przegrody nosowej, nie występowały natomiast cechy czynnej choroby.
Podsumowanie
Leiszmanioza jest chorobą pasożytniczą rzadko rozpoznawaną w Wielkiej Brytanii, a jej obraz kliniczny bywa różnorodny. Lekarze muszą pamiętać, by uwzględniać ją w rozpoznaniu różnicowym u chorych z obciążającym wywiadem dotyczącym podróży (m.in. w rejon Morza Śródziemnego) i korzystać z badań diagnostycznych wykonywanych w specjalistycznych laboratoriach parazytologicznych. Lekarze podstawowej opieki zdrowotnej mogą nie znać zalecanych schematów leczenia i powinni konsultować je ze specjalistami.
Specjalistyczne oddziały leczenia chorych na leiszmaniozę w Wielkiej Brytanii
Hospital for Tropical Diseases, Londyn
Specjalista: profesor D. N. Lockwood
Specjalista parazytolog: profesor P. L. Chiodini
Liverpool School of Tropical Medicine, Liverpool
Specjalista: dr T. O’Dempsey
Specjalista parazytolog: dr W. Bailey
The Infectious Diseases Unit, Birmingham Heartlands Hospital, Birmingham