Wstrząs kardiogenny
W przebiegu ciężkiej malarii wstrząs kardiogenny występuje stosunkowo rzadko. Ciśnienie tętnicze może mieć wartości bliskie dolnego zakresu wartości prawidłowych z powodu rozszerzenia naczyń i hipowolemii. Przyczyną obniżonego ciśnienia tętniczego bywa raczej nadkażenie bakteryjne o przebiegu septycznym.10
Krwawienie
Pomimo częstego występowania małopłytkowości, spowodowanej najprawdopodobniej sekwestracją płytek krwi,11 u osób chorych na malarię rzadko stwierdza się jawne objawy krwawienia. Istnieje większe prawdopodobieństwo, że krwawienie będzie związane z obrazem klinicznym zespołu rozsianego wykrzepiania wewnątrznaczyniowego (DIC – disseminated intravascular coagulation). Często stwierdza się nieznaczną aktywację układu krzepnięcia przy braku klinicznych objawów krwawienia.12
Zajęcie nerek i hemoglobinuria (blackwater fever)
Różnego stopnia upośledzenie funkcji nerek jest typowe dla ciężkiej malarii. Ostra niewydolność nerek pojawia się rzadko, może występować nie tylko w ostrej fazie parazytemii, ale również w fazie całkowitego wyeliminowania zarodźców i nie zawsze przebiega z oligurią. Przy współistniejącym niedoborze dehydrogenazy glukozo-6-fosforanowej (G6PD) lub w przypadku częściowo uodpornionych na zarażenie pacjentów otrzymujących chininę hemoglobinuria może mieć czasami dramatyczny przebieg, ale nie zawsze prowadzi do niewydolności nerek.13 Hiponatremia często normalizuje się samoistnie.
Ciężka niedokrwistość
Niedokrwistość towarzysząca malarii złośliwej spowodowanej P. falciparum ma charakter złożony i wieloczynnikowy. Spadek stężenia hemoglobiny w przebiegu samej utraty zakażonych krwinek czerwonych jest nadmierny w stosunku do oczekiwanego. Do mechanizmów odpowiedzialnych za wystąpienie niedokrwistości należą: rozpad erytrocytów spowodowany inwazją pasożytów, niszczenie zdrowych krwinek przez wytworzone w organizmie przeciwciała oraz zmiany fizykochemiczne w obrębie śledziony.
Rozpoznanie
U wszystkich pacjentów gorączkujących lub z gorączką w wywiadzie, którzy przebywali na obszarach endemicznego występowania malarii, należy uwzględnić rozpoznanie tej choroby, dlatego wywiad w kierunku podróży zagranicznych powinien być stałym elementem badania takich osób. Malaria może doskonale imitować objawy innych chorób, dlatego należy przeprowadzić diagnostykę różnicową w kierunku duru brzusznego, zakażeń wirusowych, takich jak gorączka denga, grypa i wirusowe zapalenie wątroby o różnej etiologii, brucelozy, a także zakażenia układu oddechowego, pokarmowego i moczowego.
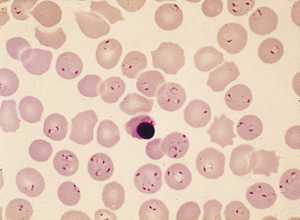
Rozmazy krwi
Rozpoznanie malarii potwierdza się na podstawie mikroskopowego badania rozmazów krwi (tzw. grubej kropli i cienkiego rozmazu). W malarii wywołanej przez P. falciparum wykrycie dojrzałych form trofozoitów, a także schizontów oraz nadmiaru pigmentu w neutrofilach i makrofagach może oznaczać gorsze rokowanie.14
Szybkie testy diagnostyczne
Szybkie testy diagnostyczne są oparte na metodzie wiązania antygenu i wykorzystują albo przeciwciała monoklonalne przeciw swoistemu dla P. falciparum białku II bogatemu w histydynę (pHRP-II – Plasmodium histidine-rich protein II), albo przeciwciała przeciw dehydrogenazie mleczanowej P. falciparum lub P. vivax. Ich przeprowadzenie nie wymaga dużego doświadczenia, ale są drogie i nie dają wyników ilościowych.15
Leczenie
Podstawą leczenia łagodnej postaci malarii jest wdrożenie odpowiednich leków przeciwmalarycznych.
Malaria niewywołana przez P. falciparum
Malaria wywołana przez P. vivax, P. ovale, P. malariae lub P. knowlesi wymaga standardowego leczenia chlorochiną (tab. 2). W przypadkach malarii o etiologii P. vivax opornych na leczenie chlorochiną można zastosować preparat złożony zawierający atowakwon z proguanilem, chininę z tetracykliną lub meflochinę.16 W zakażeniu P. vivax i P. ovale w celu eradykacji form pozakrwinkowych (wątrobowych) zarodźca po pomiarze stężenia G6PD stosuje się pochodną 8-aminochinolową – prymachinę (tab. 2).