Badanie przedmiotowe
- Istotnym elementem diagnostyki jest badanie ogólne moczu, na podstawie którego można określić, czy w przebiegu choroby doszło do zajęcia nerek. Jest to badanie często pomijane w postępowaniu lekarskim w stanach nagłych.
- Ważną wskazówkę diagnostyczną może stanowić obecność zmian skórnych i nieprawidłowości w obrębie wałów paznokciowych, np. w przebiegu podostrego bakteryjnego zapalenia wsierdzia występują linijne wylewy podpaznokciowe (w kształcie drzazgi).
- Przy podejrzeniu zapalenia naczyń związanego z chorobami układowymi tkanki łącznej niezbędnym elementem badania przedmiotowego jest badanie stawów.
- W gwałtownie postępującym kłębuszkowym zapaleniu nerek może występować nadciśnienie tętnicze, natomiast w zapaleniach dużych naczyń obserwuje się istotną różnicę w wartościach ciśnienia tętniczego pomiędzy kończynami górnymi.
- Konieczne jest badanie tętna we wszystkich typowych dla badania przedmiotowego miejscach.
- W podostrym bakteryjnym zapaleniu wsierdzia lub w zapaleniach dużych naczyń mogą występować szmery serca. Ich stwierdzenie w badaniu przedmiotowym wymaga dalszej diagnostyki.
- Obecność organomegalii może sugerować chorobę limfoproliferacyjną.
- W zapaleniach małych naczyń stwierdza się neuropatię obwodową.
- Badanie dna oka należy przeprowadzić w celu oceny zmian w obrębie siatkówki, które mogą wiązać się z podostrym bakteryjnym zapaleniem wsierdzia i nadciśnieniem tętniczym.
Diagnostyka
Diagnostyka podstawowa
Informacje kliniczne uzyskane na podstawie badania przedmiotowego i podstawowych badań dodatkowych powinny służyć zawężeniu dalszych badań diagnostycznych do najbardziej właściwych, a także określeniu, czy zapalenie naczyń ma charakter pierwotny czy wtórny. Jeśli choroba jest wtórna, konieczne jest określenie jej przyczyny.
Diagnostyka ma na celu (tab. 2):
|
Tabela 2. Zalecane badania w diagnostyce zapalenia naczyń (vasculitis) |
|
|
Rutynowe |
Immunologiczne |
|
Morfologia krwi obwodowej, z rozmazem |
Przy podejrzeniu choroby układowej tkanki łącznej oznaczenie przeciwciał ANA metodą immunofluorescencji. Jeśli ANA są obecne, badania w kierunku przeciwciał anty-dsDNA i ENA |
|
Oznaczenie CRP lub innego markera stanu zapalnego |
Oznaczenie stężenia składników dopełniacza C3 i C4. W aktywnej fazie chorób kompleksów immunologicznych |
|
Parametry biochemiczne funkcji nerek, paskowy test moczu (najlepiej z oceną mikroskopową osadu moczu w przypadku dodatniego wyniku na obecność hemoglobiny lub erytrocytów w teście paskowym) |
Oznaczenie stężenia Ig oraz elektroforeza białek surowicy w celu oceny obecności paraprotein występujących w chorobach limfoproliferacyjnych lub aktywacji poliklonalnej obserwowanej w układowej chorobie tkanki łącznej i przewlekłych zakażeniach |
|
Parametry biochemiczne funkcji wątroby |
Oznaczenie stężenia krioglobulin – w zależności od obrazu klinicznego; istotne jest skrupulatne pobranie materiału do badań.11 Niskie stężenie C4 może wiązać się z krioglobulinemią |
|
Posiew krwi w diagnostyce uogólnionej zakażenia (np. podostre bakteryjne zapalenie wsierdzia, choroba meningokokowa) |
Badanie metodą immunofluorescencji pośredniej na obecność ANCA, potem ELISA pod kątem PR3 i MPO12,13 |
|
Badania serologiczne w diagnostyce przewlekłego zakażenia związanego z zapaleniem naczyń (np. zapalenie wątroby typu C) |
Przeciwciała przeciwko błonie podstawnej kłębuszków nerkowych (anty-GBM) |
ANA (antinuclear antibody) – przeciwciała przeciwjądrowe; ANCA (antineutrophilic cytoplasmic antibody) – przeciwciała przeciwko cytoplazmie neutrofilów;
CRP (C-reactive protein) – białko C-reaktywne; ELISA (enzyme-linked immunosorbent assay) – test immunoenzymatyczny; ENA (extractable nuclear antigen)
– przeciwciała przeciwko rozpuszczalnym antygenom jądra komórkowego; GBM (glomerular basement membrane) – błona podstawna kłębuszka nerkowego;
Ig – immunoglobuliny; MPO – mieloperoksydaza; PR3 – proteinaza 3
- wykluczenie zakażenia
- potwierdzenie diagnozy klinicznej
- określenie zasięgu choroby/zajętych narządów
- określenie możliwości leczenia.
Badania dodatkowe w zależności od obrazu klinicznego
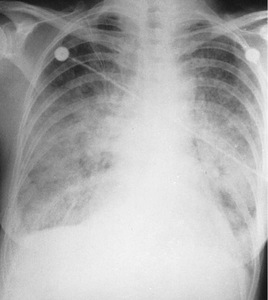
Rycina 2. Ostre krwawienie z dróg oddechowych. Pacjent z rozlanym krwawieniem pęcherzykowym w przebiegu zapalenia naczyń.
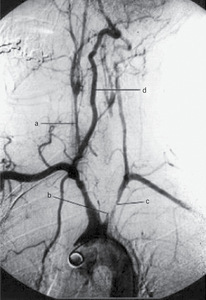
Rycina 3. Obraz angiografii metodą rezonansu magnetycznego wykonanej u pacjentki z chorobą Takayasu. Młoda kobieta z objawami udaru mózgu, szmerami naczyniowymi na przebiegu tętnic i różnicami w wartościach ciśnienia tętniczego mierzonego na obu kończynach górnych.
- Badania radiologiczne klatki piersiowej w celu oceny obecności zmian jamistych w ziarniniakowatości Wegenera, nacieków obwodowych w zespole Churga-Strauss, nacieków płucnych i krwawień w ziarniniakowatości Wegenera i chorobie anty-GBM. Niekiedy konieczne jest wykonanie bronchoskopii z płukaniem oskrzelowo-pęcherzykowym (ryc. 2).
- Echokardiografia w celu oceny obecności wegetacji bakteryjnych w sercu w przebiegu podostrego bakteryjnego zapalenia wsierdzia, niedomykalności zastawki aortalnej w chorobie Takayasu i zapaleniach dużych naczyń związanych z układowym chorobami tkanki łącznej oraz tętniaków tętnic wieńcowych w chorobie Kawasakiego.
- Angiografia w celu bezpośredniej oceny anatomii naczyń krwionośnych w diagnostyce zwężeń lub formowania się tętniaków (np. w chorobie Takayasu i guzkowym zapaleniu tętnic) (ryc. 3).
- Biopsja tkanki. Badanie histopatologiczne może potwierdzić rozpoznanie vasculitis oraz być pomocne w podejmowaniu decyzji terapeutycznych (np. biopsja tętnicy skroniowej, biopsja nerek, biopsja nerwu łydkowego i biopsja skóry).
Leczenie
Przy podejmowaniu decyzji terapeutycznych należy odpowiedzieć na podstawowe pytania:
1. Czy zapalenie naczyń wymaga wdrożenia leczenia w trybie pilnym?
2. Czy zapalenie naczyń ma charakter wtórny do określonej pierwotnej przyczyny, którą można wyleczyć?
Leczenie należy pilnie wdrożyć w obliczu gwałtownie postępującego kłębuszkowego zapalenia nerek w celu zachowania pozostałej funkcji nerek, a także w razie zapalenia tętnicy skroniowej w celu redukcji ryzyka wystąpienia nagłej ślepoty. W zakażeniach, np. podostrym bakteryjnym zapaleniu wsierdzia lub zakażeniach menigokokowych, konieczne jest niezwłoczne rozpoczęcie antybiotykoterapii w celu zminimalizowania powikłań. W przypadku zapaleń naczyń indukowanych lekami wystarczające może być odstawienie leku odpowiedzialnego za zmiany. U pacjentów, u których doszło do zajęcia kluczowych dla życia narządów, konieczne może być leczenie immunosupresyjne, jednak czas stosowania immunosupresji powinien być krótszy niż w przypadku pierwotnego vasculitis. Rokowanie jest dobre pod warunkiem odstawienia leku odpowiednio wcześnie.4
U pacjenta z chorobą w ostrej fazie i objawami wskazującymi na uogólnione zakażenie lub zapalenie naczyń zawężenie diagnostyki różnicowej na jej początkowych etapach może być trudne. Dlatego też w niektórych przypadkach uzasadnione może być wdrożenie empirycznej immunosupresji skojarzonej z antybiotykoterapią w oczekiwaniu na wyniki badań laboratoryjnych, obrazowych i histopatologicznych.
Pierwotne zapalenia naczyń
Zasady leczenia pierwotnych zapaleń naczyń obejmują dwie fazy: indukcję remisji oraz jej podtrzymanie. W celu indukcji remisji stosuje się często glikokortykosteroidy w skojarzeniu z cyklofosfamidem w różnych schematach: metyloprednizolon podawany dożylnie (500-1000 mg/24 h przez trzy dni), a następnie prednizolon doustnie lub schemat z prednizolonem stosowanym doustnie (1 mg/kg/24 h) w skojarzeniu z cyklofosfamidem podawanym doustnie (1,5-2 mg/kg/24 h) lub w pulsach dożylnych (0,5-1 g/m2 powierzchni ciała/miesiąc przez 3-6 miesięcy). Następnie należy rozważyć wdrożenie alternatywnej, nadal pozwalającej na redukcję dawek glikokortykosteroidów, terapii immunosupresyjnej w celu redukcji skumulowanej dawki cyklofosfamidu.16-18
Plazmafereza w połączeniu z systemowym leczeniem immunosupresyjnym ma zastosowanie u pacjentów z zapaleniem naczyń związanym z obecnością patogennych autoprzeciwciał (np. w ziarniniakowatości Wegenera19) oraz w chorobie anty-GBM. Leczenie takie przynosi najlepsze efekty, gdy zostanie wdrożone możliwie wcześnie. Badania na obecność tego typu przeciwciał powinny być zatem łatwo i szybko dostępne, co jednak rzadko ma miejsce w codziennej praktyce.
W leczeniu zapaleń naczyń związanych z obecnością patogennych autoprzeciwciał coraz częściej stosuje się przeciwciało monoklonalne skierowane przeciwko cząsteczce CD20 obecnej na błonie komórkowej limfocytów B – rytuksymab. Z dobrym efektem stosowano je w zapaleniu naczyń z obecnością ANCA oraz w krioglobulinemii.20,21 Z uwagi jednak na wysoki koszt tej terapii nie stanowi ona leczenia pierwszego wyboru.