Jeśli próba wysiłkowa nie wywołuje bólu w klatce piersiowej podobnego do tego, który był powodem zgłoszenia się na oddział ratunkowy, prawdopodobieństwo ostrego zespołu wieńcowego się zmniejsza. Choć czułość próby wysiłkowej w wykrywaniu choroby wieńcowej jest mniejsza niż innych metod obrazowych,79 uzyskiwanie dodatkowych informacji za pomocą tych metod może nie być efektywne kosztowo w populacji małego ryzyka.83,84
Efektywność kosztową przyspieszonych protokołów diagnostycznych obejmujących próbę wysiłkową na bieżni potwierdzono w badaniach, w których porównywano je z tradycyjnymi metodami postępowania. W jednym z badań próbę wysiłkową wykonano po 12 godz. obserwacji u 317 pacjentów z ujemnymi wynikami oznaczeń markerów sercowych i brakiem zmian w powtarzanym okresowo EKG. Ujemna wartość predykcyjna wyniosła 98%, a oszczędności w porównaniu z postępowaniem zakładającym hospitalizację, a następnie typowe opóźnione obrazowanie po uzyskaniu stabilizacji stanu klinicznego wyniosły 567 dol. na jednego pacjenta.74 W innym badaniu zastosowanie szybkiego protokołu diagnostycznego skróciło okres pobytu pacjenta w ośrodku z 23 do 11 godz. i zmniejszyło koszt o 624 dol. w porównaniu ze zwykłym postępowaniem. Dalsze badania porównujące przyspieszony protokół diagnostyczny ze standardowym postępowaniem nie wykazały różnic między grupami pod względem występowania incydentów wieńcowych w ciągu 6 miesięcy obserwacji, ale koszt opieki i procedur kardiologicznych w grupie diagnozowanej i leczonej standardowo był o 61% większy.85
Badania obciążeniowe w warunkach ambulatoryjnych
Najlepiej byłoby, gdyby przyspieszony protokół diagnostyczny był zawsze dostępny, jednak w wielu ośrodkach nie jest to możliwe. Alternatywna strategia postępowania uwzględniona w wytycznych ACC/AHA11 u wybranych pacjentów z bólem w klatce piersiowej należących do grupy małego ryzyka dopuszcza wykonywanie próby wysiłkowej w warunkach ambulatoryjnych. Pacjenci powinni jednak spełniać następujące kryteria: (1) brak utrzymujących się dolegliwości niedokrwiennych w klatce piersiowej, (2) prawidłowy lub nieświadczący o niedokrwieniu obraz początkowego i kolejnych zapisów EKG oraz (3) prawidłowe wyniki oznaczeń biomarkerów sercowych. Dane obserwacyjne wskazują, że takie postępowanie jest bezpieczne, ponieważ nie stwierdzano niepożądanych zdarzeń sercowych w okresie między wypisem ze szpitala a przeprowadzeniem próby wysiłkowej w warunkach ambulatoryjnych.86 Jeśli przed wypisaniem pacjenta nie ma warunków do wykonania testu wysiłkowego (noc, weekend), ze względu na bardzo małe krótkoterminowe prawdopodobieństwo wystąpienia incydentu wieńcowego możliwe jest wykonanie tego badania w warunkach ambulatoryjnych jako bezpiecznej alternatywy wobec przedłużonej hospitalizacji. Przydatność ambulatoryjnych prób wysiłkowych zależy od tego, czy takie badania można wykonać w ciągu 72 (a najlepiej 24) godzin od wypisu, czy pacjent zgłosi się w wyznaczonym terminie do ośrodka oraz czy istnieje ścisła współpraca między lekarzem CPU a lekarzem prowadzącym pacjenta.
Badania obrazowe serca w stanach nagłych
W niektórych ośrodkach do szybkiej stratyfikacji ryzyka jeszcze przed ukończeniem serii oznaczeń markerów sercowych i wykonaniem próby wysiłkowej wykorzystuje się dodatkowe badania obrazowe, m.in. wykonywaną w trybie pilnym spoczynkową scyntygrafię perfuzyjną mięśnia sercowego, angiotomografię komputerową (angio-TK) tętnic wieńcowych, echokardiografię i rezonans magnetyczny serca. Zaletą wczesnego wykonywania badań obrazowych (spoczynkowej scyntygrafii perfuzyjnej, rezonansu magnetycznego serca, echokardiografii) jest to, że pozwala rozpoznać zawał mięśnia sercowego, zanim dojdzie do wzrostu stężenia biomarkerów sercowych we krwi, ponieważ zaburzenia perfuzji i czynności skurczowej mięśnia sercowego pojawiają się już po upływie sekund od wystąpienia niedokrwienia. W ten sposób można też wykrywać niedokrwienie, dla którego nie ma obecnie swoistych biomarkerów.
Scyntygrafia perfuzyjna mięśnia sercowego w stanach nagłych
Wykazano, że wykonanie ze wskazań nagłych spoczynkowej scyntygrafii perfuzyjnej mięśnia sercowego z użyciem technetu pozwala precyzyjnie zakwalifikować pacjentów z bólem w klatce piersiowej do grupy małego lub dużego ryzyka.87 Ubytek perfuzji wskazuje na ostre niedokrwienie albo świeży lub przebyty zawał mięśnia sercowego. Izotop można podać w trakcie występowania objawów bólowych, a samo badanie odłożyć do czasu ustabilizowania się stanu pacjenta. Uzyskane obrazy dostarczają informacji na temat perfuzji mięśnia sercowego w chwili podania izotopu. Prawidłowa perfuzja wiąże się z bardzo małym ryzykiem klinicznym, co pozwala na wypisanie pacjenta, a następnie, jeżeli jest to wskazane, wykonanie w późniejszym terminie rutynowego ambulatoryjnego badania obciążeniowego w celu wykrycia ewentualnej choroby wieńcowej.87 Ponadto w trakcie tego samego badania można ocenić czynność skurczową i grubość mięśnia sercowego, co pozwala odróżnić ubytki perfuzji spowodowane artefaktami lub tłumieniem przez tkanki miękkie od tych zaburzeń perfuzji, które rzeczywiście są rezultatem niedokrwienia.88 Jednocześnie mierzy się też frakcję wyrzutową lewej komory, co umożliwia ilościową ocenę czynności skurczowej.
W jednym z nielicznych prospektywnych, wieloośrodkowych badań z randomizacją, przeprowadzonych w celu określenia optymalnych schematów postępowania na oddziale ratunkowym wykazano przydatność spoczynkowej scyntygrafii perfuzyjnej w grupie 2475 pacjentów, którzy zgłosili się na oddział ratunkowy z bólem w klatce piersiowej, ale EKG wykazało u nich zmiany inne niż niedokrwienne.89 Pacjentów przydzielano losowo do grupy diagnozowanej standardowo bądź do grupy, w której dodatkowo wykonywano spoczynkową scyntygrafię perfuzyjną. Czułość obu schematów diagnostycznych była zbliżona (odpowiednio 96% i 97%). Mimo że spoczynkowa scyntygrafia perfuzyjna jest kosztowna, pacjenci badani tą metodą byli znacznie rzadziej hospitalizowani, co sprawiło, że całkowity koszt leczenia był u nich niższy o 70 dol. na osobę. Koszty można zmniejszyć również dzięki precyzyjnemu dobieraniu testów diagnostycznych i zmniejszeniu częstości wykonywania koronarografii w grupie małego ryzyka.90 Ze względu na dużą czułość i ujemną wartość predykcyjną w obecnych wytycznych dotyczących diagnostyki u chorych, u których w EKG stwierdza się zmiany niewynikające z niedokrwienia, wykonywanie spoczynkowej scyntygrafii perfuzyjnej ma rangę zalecenia klasy 1.87
Stosowanie tej metody w stanach nagłych ma pewne ograniczenia. Ubytek perfuzji może oznaczać zarówno świeży, jak i wcześniej przebyty zawał mięśnia sercowego. Rozpoznanie zawału wymaga oznaczenia biomarkerów sercowych. W celu odróżnienia przebytego zawału od ostrego niedokrwienia konieczne jest też wykonanie kontrolnego badania obrazowego w czasie, kiedy pacjent nie odczuwa bólu. Zniknięcie ubytku perfuzji w powtórnym badaniu wskazuje na to, że był on wtórny do ostrego niedokrwienia, jeśli natomiast ubytek perfuzji utrzymuje się, to bardziej prawdopodobną przyczyną jest przebyty zawał mięśnia sercowego. Czułość spoczynkowej scyntygrafii perfuzyjnej zależy od łącznej wielkości obszaru niedokrwienia i niewielkie obszary zagrożonego mięśnia sercowego (3-5% lewej komory) mogą pozostać niewykryte. Dlatego też najlepiej jest wykorzystywać spoczynkową scyntygrafię perfuzyjną w połączeniu z oznaczeniami stężenia biomarkerów sercowych, które dostarczają uzupełniających informacji. Spoczynkowa scyntygrafia perfuzyjna pozwala ocenić ilościowo obszar niedokrwienia i dlatego może być lepszą metodą oceny ryzyka niż same oznaczenia biomarkerów sercowych. Problemem może być dostępność tej metody w warunkach ostrego dyżuru, tj. poza normalnymi godzinami pracy pracowni w ciągu dnia. W jednym z badań wykazano jednak, że jeśli pacjentom zgłaszającym się na oddział ratunkowy w godzinach 0.00-6.00 podano w tym czasie dożylnie sestamibi znakowane technetem-99m, a samo obrazowanie wykonano później, nie obserwowano różnic w dokładności wyników w porównaniu z badaniem wykonywanym od razu po podaniu izotopu.91 Na koniec należy zauważyć, że spoczynkowe obrazowanie nie eliminuje potrzeby wykonywania badań obciążeniowych u wszystkich pacjentów, dlatego też wymagana jest koordynacja dalszej diagnostyki pacjenta w warunkach ambulatoryjnych.
W optymalnych warunkach spoczynkowa scyntygrafia perfuzyjna powinna być wykonywana w ramach standaryzowanego protokołu oceny ryzyka (tab. 3).
|
Tabela 3. Wytyczne dotyczące diagnostyki bólu w klatce piersiowej opracowane przez Virginia Commonwealth University, uwzględniające scyntygrafię perfuzyjną mięśnia sercowego jako integralny element procesu diagnostycznego |
|||||||
|
Wstępna ocena ryzyka |
Prawdopodobieństwo świeżego zawału mięśnia sercowego |
Prawdopodobieństwo niedokrwienia |
Kryteria diagnostyczne |
Zalecenia |
Wtórna ocena ryzyka |
Metoda leczenia |
|
|
Poziom 1: świeży zawał mięśnia sercowego |
Bardzo duże (>95%) |
Bardzo duże (>95%) |
Niedokrwienne uniesienie odcinka ST Świeży zawał ściany tylnej |
Przyjęcie na oddział intensywnej opieki kardiologicznej |
Seryjne EKG |
Pierwotna PCI w ciągu 90 min |
|
|
Poziom 2: pewny lub wysoce prawdopodobny ostry zespół wieńcowy |
Średnie (10-50%) |
Duże (20-50%) |
Objawy niedokrwienia w EKG Zaostrzenie przewlekłej niewydolności serca Rozpoznana choroba wieńcowa z typowymi objawami |
Przyjęcie na oddział intensywnej opieki kardiologicznej Przyspieszony protokół diagnostyczny w celu potwierdzenia wstępnego rozpoznania |
Seryjne EKG Oznaczenie markerów sercowych Jeśli potwierdzono świeży zawał mięśnia sercowego (dodatni wynik oznaczenia markerów), kontynuować oznaczanie markerów sercowych co 6-8 h aż do osiągnięcia maksymalnych wartości |
Kwas acetylosalicylowy Klopidogrel Antagonista glikoproteiny IIb/IIIa, Cewnikowanie serca/PCI |
|
|
Poziom 3: prawdopodobny ostry zespół wieńcowy |
Małe (1-10%) |
Średnie (5-20%) |
Brak objawów niedokrwienia w EKG oraz: Typowe objawy >30 min bez choroby wieńcowej albo Nietypowe objawy |
Obserwacja |
Scyntygrafia perfuzyjna mięśnia sercowego Oznaczenie markerów sercowych w 0., 3., 6. i 8. h Seryjne EKG |
Kwas acetylosalicylowy Dodatni wynik oznaczenia markerów: Ujemny wynik oznaczenia markerów: |
|
|
Poziom 4: możliwa niestabilna dławica piersiowa |
Bardzo małe (<1%) |
Małe (<5%) |
Brak cech niedokrwienia w EKG oraz: Typowe objawy <30 min albo Nietypowe objawy |
Ocena na oddziale ratunkowym |
Scyntygrafia perfuzyjna mięśnia sercowego |
Nieprawidłowy wynik scyntygrafii perfuzyjnej mięśnia sercowego: hospitalizacja w celu leczenia wg protokołu dla poziomu 2 Prawidłowy wynik scyntygrafii perfuzyjnej |
|
|
Poziom 5: bardzo małe prawdopodobieństwo zawału lub niestabilnej dławicy piersiowej |
Bardzo małe (<1%) |
Bardzo małe (<1%) |
Ocena musi jasno wykazać niekardiologiczną przyczynę objawów |
Ocena na oddziale ratunkowym, o ile zostanie uznana za potrzebną |
W zależności od stanu klinicznego |
W zależności od stanu klinicznego |
|
PCI (percutaneous coronary intervention) – przezskórna interwencja wieńcowa Opracowano na podstawie Ann Emerg Med,92 za zgodą Elsevier.
W protokole tym ryzyko u poszczególnych pacjentów jest określane zgodnie ze wspomnianymi już wytycznymi ACC/AHA. Pacjentów z grupy małego ryzyka dzieli się następnie na grupę poziomu 3 (pacjenci przyjmowani do szpitala w celu obserwacji) oraz grupę poziomu 4 (pacjenci wypisywani do domu, u których planuje się badanie obciążeniowe w trybie ambulatoryjnym, jeżeli wynik wykonanej w trybie pilnym spoczynkowej scyntygrafii perfuzyjnej jest prawidłowy). Jeśli w spoczynkowej scyntygrafii perfuzyjnej stwierdza się nieprawidłowości, pacjentów z obu grup przyjmuje się do szpitala i wdraża u nich postępowanie jak u chorych z ostrym zespołem wieńcowym.92 W jednym z badań częstość występowania incydentów wieńcowych u pacjentów ze zmianami w spoczynkowej scyntygrafii perfuzyjnej była zbliżona do obserwowanej u chorych początkowo zakwalifikowanych do grupy dużego ryzyka incydentów sercowych (pacjenci z grupy poziomu 2) (ryc. 3).
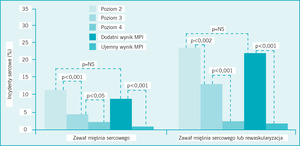
Rycina 3. Zastosowanie scyntygrafii perfuzyjnej mięśnia sercowego (MPI) w trybie pilnym w ramach schematu stratyfikacji ryzyka. Ryzyko incydentów sercowych, w tym zawału mięśnia sercowego lub zawału mięśnia sercowego i rewaskularyzacji łącznie, wzrastało wraz ze wzrostem ryzyka z poziomu 4 do 2. U pacjentów z dodatnim wynikiem MPI częstość występowania incydentów była zbliżona do obserwowanej u pacjentów w grupie poziomu 2 (grupa dużego ryzyka ostrego zespołu wieńcowego).
Angiotomografia komputerowa tętnic wieńcowych
W porównaniu z innymi badaniami obrazowymi angio-TK tętnic wieńcowych dostarcza raczej anatomicznych niż czynnościowych informacji na temat drożności tętnic wieńcowych. Zastosowanie tej techniki do obrazowania tętnic wieńcowych stało się możliwe po wprowadzeniu techniki wielowarstwowej TK. Rejestracja danych jest zsynchronizowana z wykonywanym równocześnie EKG i następuje przez 10-20 s w czasie zatrzymanego wdechu pacjenta podczas wstrzykiwania środka kontrastowego. Podobnie jak w przypadku walidacji innych metod, w większości badań sprawdzano dokładność diagnostyczną w ocenie pacjentów z grup średniego lub dużego ryzyka, u których koronarografia była wykonywana ze wskazań klinicznych. W tych badaniach stwierdzono dużą dokładność diagnostyczną z powtarzalnie dużą swoistością i bardzo dużą ujemną wartością predykcyjną tej metody pod względem wykluczania nasilonej choroby wieńcowej. Dodatnia wartość predykcyjna nie okazała się jednak aż tak duża.93
Liczba badań oceniających przydatność angio-TK tętnic wieńcowych w populacji pacjentów z grupy małego ryzyka trafiających na oddział ratunkowy jest niewielka. Spośród 368 osób z ostrym bólem w klatce piersiowej, które zostały poddane temu badaniu, u 31 (8%) stwierdzono ostry zespół wieńcowy.94 Czułość i ujemna wartość predykcyjna angio-TK tętnic wieńcowych w ostrym zespole wieńcowym wyniosły 100% dla niewystępowania choroby wieńcowej i odpowiednio 77% i 98% dla obecności istotnego zwężenia. Tylko w jednym przypadku rozpoznano ostry zespół wieńcowy przy nieobecności zwapniałej blaszki miażdżycowej. W grupie chorych z ostrym bólem w klatce piersiowej i małym lub średnim prawdopodobieństwem ostrego zespołu wieńcowego 50% pacjentów nie miało oznak choroby wieńcowej w tomografii komputerowej i nie stwierdzono u nich ostrego zespołu wieńcowego.95 Wyniki innych badań dotyczących stosowania tej metody w warunkach oddziału ratunkowego są zgodne z przedstawionymi powyżej wynikami uzyskanymi w krótkoterminowej obserwacji.96,97W wielu przypadkach ryzyko incydentu wieńcowego u ocenianych pacjentów było jednak bardzo niewielkie, a więc wykonywanie tego badania obrazowego prawdopodobnie nie było potrzebne.
W badaniu klinicznym z randomizacją, przeprowadzonym u pacjentów z podejrzeniem ostrego zespołu wieńcowego z grupy małego ryzyka, angio-TK tętnic wieńcowych porównano ze standardowym protokołem diagnostycznym obejmującym 8-godzinną obserwację i diagnostykę w celu wykluczenia zawału mięśnia sercowego, a następnie obciążeniową scyntygrafię perfuzyjną mięśnia sercowego (ryc. 4).96
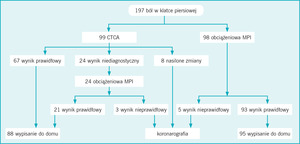
Rycina 4. Schemat podziału pacjentów w zależności od tego, czy przydzielono ich losowo do grupy, w której w trybie pilnym wykonywano angiotomografię komputerową tętnic wieńcowych (CTCA), czy też do grupy diagnozowanej tradycyjnie, z użyciem obciążeniowej scyntygrafii perfuzyjnej mięśnia sercowego (MPI) jako preferowanej metody oceny ryzyka.