Program edukacyjny: reumatologia
Toczeń rumieniowaty układowy z objawami ze strony ośrodkowego układu nerwowego
John G. Hanly, MD
W SKRÓCIE
Chorzy na toczeń rumieniowaty układowy (SLE – systemic lupus erythematosus) doświadczają bardzo różnorodnych objawów neuropsychiatrycznych (NP), z których część można przypisać bezpośrednio tej chorobie. Bez względu na etiologię objawy te wpływają znacząco na zależną od zdrowia jakość życia pacjenta. Do pierwotnych immunopatogenetycznych mechanizmów prowadzących do powstania objawów neuropsychiatrycznych tocznia (NP-SLE) należy uszkodzenie naczyń, wytwarzanie autoprzeciwciał w obrębie ośrodkowego układu nerwowego (OUN) oraz aktywność mediatorów zapalenia w OUN. Na modelach zwierzęcych wykazano wpływ niedawno opisanych przeciwciał przeciw podjednostce NR2 receptora glutamatergicznego dla kwasu N-metylo-D-asparaginowego (anty-NR2) na powstawanie uszkodzeń neuronów. Ich rola w patogenezie NP-SLE pozostaje jednak niejasna. Rozpoznanie NP-SLE ustala się głównie w drodze wykluczenia, chociaż ocenę stanu pacjenta może ułatwić znalezienie wybranych autoprzeciwciał, analiza płynu mózgowo-rdzeniowego, badania neuroobrazowe i testy psychometryczne. Stosuje się leczenie objawowe a także immunosupresyjne i przeciwzakrzepowe.
Wprowadzenie
Różnorodność objawów neuropsychiatrycznych (NP) obserwowanych u pacjentów z toczniem rumieniowatym układowym (SLE) wg niektórych badaczy każe przypuszczać, że układ nerwowy jest jednym z głównych celów reakcji autoimmunologicznej w tej chorobie. Jednak nasze zrozumienie patogenezy, klinicznych objawów i leczenia SLE przebiegającego z zajęciem układu nerwowego jest mniejsze niż SLE przebiegającego z innymi zmianami narządowymi?
Sytuację dodatkowo komplikuje brak jednego patomechanizmu wspólnego dla wszystkich objawów neuropsychiatrycznych oraz fakt, że większość z nich nie jest swoista dla SLE. Dokonany w tym artykule przegląd koncentruje się na najnowszej wiedzy na temat NP-SLE, ze szczególnym naciskiem na klasyfikację kliniczną i nowo poznane mechanizmy patogenetyczne, a także praktyczne przełożenie tych informacji na właściwą diagnostykę i leczenie.
Klasyfikacja
Objawy w przebiegu tocznia mogą dotyczyć każdej struktury układu nerwowego, ale większość badań wskazuje na tendencję do zajmowania ośrodkowego układu nerwowego (OUN). Kliniczne objawy choroby mogą być pochodną rozsianego procesu chorobowego w OUN (np. psychoza, depresja) albo zmian ogniskowych (np. udar, poprzeczne zapalenie rdzenia), zależnie od lokalizacji patologii. Powstało kilka klasyfikacji NP-SLE, ale w większości brak albo definicji poszczególnych objawów, albo ujednoliconego podejścia do diagnostyki. W 1999 r. komitet badawczy American College of Rheumatology (ACR) opracował nomenklaturę i kryteria diagnostyczne dla 19 objawów neuropsychicznych, o których wiadomo, że występują u pacjentów z SLE (tab. 1).1 Inne niż SLE możliwe przyczyny powstawania tych objawów są uwzględniane w celu postawienia rozpoznania z wyłączenia lub są traktowane jako asocjacje, co spowodowane jest faktem, że niektóre składowe obrazu klinicznego trudno przypisać określonej chorobie. Identyfikacja etiologii objawów neuropsychiatrycznych innej niż SLE ma podstawowe znaczenie, a nie była wystarczająco uwzględniana w poprzednich klasyfikacjach.
Epidemiologia i etiologia
Według wybranych reprezentatywnych badań przeprowadzonych w oparciu o kryteria klasyfikacji NP-SLE wg ACR2-6 częstość objawów neuropsychiatrycznych w toczniu zawiera się w szerokich granicach 37-95%. Najczęstszymi z 19 objawów w każdej z pięciu analizowanych grup pacjentów były: zaburzenia poznawcze (55-80%), ból głowy (24-72%), zaburzenia nastroju (14-57%), zaburzenia krążenia mózgowego (5-18%), napady padaczkowe (6-51%), polineuropatia (3-28%), stany lękowe (7-24%) i psychoza (0-8%). Większość pozostałych objawów występuje rzadko – w większości badań występowały one z częstością <1%.
Przypisanie poszczególnych objawów SLE lub stwierdzenie innej ich etiologii jest dużym wyzwaniem. Wobec braku diagnostycznego złotego standardu dla większości objawów, powiązanie ich z SLE opiera się na wykluczaniu innych możliwych przyczyn indywidualnie dla każdego przypadku. Wykorzystuje się w tym celu dostępne dane kliniczne, laboratoryjne i pochodzące z badań obrazowych. Uwzględniając metodologię przyjętą w klasyfikacji NP-SLE wg ACR1 i czasowe zależności między wystąpieniem objawów neuropsychiatrycznych a rozpoznaniem tocznia, uznaje się, że do 41% tych objawów u pacjentów z SLE można przypisać innym czynnikom niż ta choroba.4 Dane te są zbieżne z konkluzją autorów badania fińskiego,2 że ból głowy, stany lękowe, depresja umiarkowanego stopnia, średnio nasilone zaburzenia poznawcze i polineuropatia niepotwierdzona badaniami elektrofizjologicznymi są tak częste w zdrowej populacji, że nie można ich uznawać za pierwotne objawy NP-SLE. W międzynarodowym wieloośrodkowym badaniu kohortowym grupy typu inception cohort, w którym uczestniczyło 572 pacjentów z SLE, stwierdzono u 28% występowanie przynajmniej jednego objawu neuropsychiatrycznego w momencie rozpoznania tocznia. Natomiast oszacowany z użyciem różnych modeli odsetek objawów NP wywołanych SLE wyniósł 19-38%; występowały one u 6,1-11,7% pacjentów.7 W innym badaniu, rozpatrującym występowanie objawów NP u pacjentów z reumatoidalnym zapaleniem stawów (RZS) lub SLE, w obu grupach (o zbieżnym profilu pod względem płci i wieku) stwierdzono podobną częstość tych objawów.8 Jest to dodatkowym potwierdzeniem nieswoistości wielu objawów NP występujących u pacjentów z toczniem.
Wyniki tych niedawnych badań potwierdzają dotychczasowe wnioski na temat NP-SLE, a jednocześnie dają asumpt do nowych koncepcji. Mimo ulepszenia definicji objawów neuropsychiatrycznych, ich częstość w badanych populacjach była wyraźnie zróżnicowana. Nie jest do końca jasne, czy powodem tego są różnice w charakterystykach grup probantów, czy odmienne metodologie zbierania danych. Żaden z objawów neuropsychiatrycznych nie jest spotykany wyłącznie w toczniu, a niektóre występują z podobną częstością w populacji osób zdrowych czy z innymi chorobami przewlekłymi, np RZS. Aby stwierdzić, że dany objaw jest znamiennie częstszy w SLE, niezbędny jest więc staranny dobór uczestników badań porównawczych. Wiele objawów neuropsychiatrycznych występuje stosunkowo rzadko (<1%), dlatego konieczna będzie współpraca wielu ośrodków, aby zapewnić udział odpowiedniej liczby pacjentów w badaniach. Nowe dane sugerują, że do zwiększenia częstości objawów neuropsychiatrycznych u pacjentów z SLE przyczyniają się czynniki inne niż sam toczeń, zwłaszcza w przypadku łagodnych objawów, jak ból głowy, stany lękowe i niektóre zaburzenia nastroju. Przyszłe badania powinny wykazać, które z licznych objawów neuropsychiatrycznych mają największe znaczenie kliniczne.
Znaczenie kliniczne i rokowanie
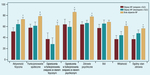
Rycina 1. Związki między skumulowanymi objawami neuropsychiatrycznymi (NP) w toczniu rumieniowatym układowym (SLE) a określaną przez pacjenta w kwestionariuszu SF-36 jakością życia zależną od stanu zdrowia
Wpływ objawów neuropsychiatrycznych na stan chorych na SLE analizowano z wykorzystaniem różnych wskaźników oceny stanu klinicznego, także w aspekcie zależnej od zdrowia jakości życia pacjenta. Okazało się np., że skumulowane objawy znajdują odzwierciedlenie w znacząco niższych wynikach w zakresie wszystkich niemalże profili kwestionariusza SF-36 (ryc. 1),4,7 a także podwyższają wskaźniki zmęczenia4 i szkód wywołanych chorobą w stosunku do wyników pacjentów z SLE bez tych objawów.7 Co ciekawe, występowanie opisanych asocjacji nie miało związku z etiologią objawów4,7 i nie obserwowano ich w przypadku osób, u których w przebiegu choroby doszło do zajęcia nerek.4 Również Jonsen i wsp.9 odnotowali większą częstość niepełnosprawności u pacjentów z objawami neuropsychiatrycznymi w przebiegu SLE niż u osób chorych na toczeń bez takich objawów i w populacji ogólnej. Dostępne dane wskazują więc, że objawy neuropsychiczne u pacjentów z toczniem rumieniowatym układowym, niezależnie od ich etiologi mają negatywny wpływ na jakość życia.
Choć objawy NP-SLE mają ogólnie szkodliwy wpływ na stan pacjenta, kliniczne implikacje poszczególnych z nich znacznie różnią się od siebie. Dla przykładu, subtelne deficyty poznawcze wykrywane w testach neuropsychologicznych nie pogarszały jakości życia, a przynajmniej nie wskazywały na to dane z kwestionariuszy.10,11 W innym badaniu 70% pacjentów z zaburzeniami poznawczymi było w stanie utrzymać dotychczasową wydajność w pracy a 86% nie zauważyło różnicy w swoim funkcjonowaniu społecznym.12
W stosunkowo niewielu badaniach analizowano przebieg i rokowanie NP-SLE w zależności od czasu trwania choroby. Karassa i wsp.13 poddali ocenie rokowanie u 32 pacjentów hospitalizowanych z powodu NP-SLE; okres obserwacji trwał 2 lata. Przebieg choroby był korzystny – u większości w ciągu tego czasu albo nastąpiła znacząca poprawa (69% przypadków), albo stabilizacja pod względem nasilenia objawów (19%). Duża liczba wcześniejszych objawów neuropsychiatrycznych i współwystępowanie zespołu antyfosfolipidowego były czynnikami prognostycznymi pogorszenia stanu klinicznego pacjenta po 2 latach. W retrospektywnym badaniu obejmującym okres 10 lat negatywnymi czynnikami predykcyjnymi w aspekcie objawów neuropsychiatrycznych okazały się obserwowane na początku duża ogólna aktywność choroby oraz obecność przeciwciał antyfosfolipidowych i przeciwciał anty-Ro/SSA.14
Patogeneza
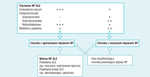
Rycina 2. Czynniki biorące udział w patogenezie objawów neuropsychiatrycznych (NP) w toczniu rumieniowatym układowym (SLE)
Biorąc pod uwagę różnorodność objawów neuropsychiatrycznych u chorych z SLE, trudno przypuszczać, aby istniał jeden patomechanizm odpowiedzialny za wszystkie. Wyróżnia się jednak co najmniej trzy główne: uszkodzenie naczyń, zwłaszcza drobnych naczyń mózgowych, wytwarzanie autoprzeciwciał i wytwarzanie mediatorów prozapalnych (ryc. 2). Ze względu na ograniczone ramy tego opracowania, omawiamy tylko wybrane zagadnienia dotyczące patogenezy objawów neuropsychiatrycznych (dostępne są odpowiednie publikacje na ten temat15,16).
