1. Skrócony test hamowania deksametazonem, w którym o godz. 23.00 podaje się 1 mg deksametazonu, a następnego dnia między godz. 8.00 a 9.00 ocenia się stężenie kortyzolu w osoczu.
2. Test 48-godzinny, w którym co 6 h podaje się 0,5 mg deksametazonu (o godz. 9.00, 15.00, 21.00 i 03.00), a stężenie kortyzolu w osoczu ocenia się o godz. 9.00 przed rozpoczęciem testu i na jego zakończenie.
Test 48-godzinny ma większą czułość i może być przeprowadzany ambulatoryjnie, pod warunkiem że pacjent przejdzie dokładne przeszkolenie. Za pomocą tych testów można wykluczyć zespół Cushinga, jeżeli po hamowaniu deksametazonem stężenie kortyzolu w surowicy nie przekracza 50 nmol/l.3,4
Należy pamiętać, że u 3-8% chorych z zespołem Cushinga (pochodzenia przysadkowego) następuje zahamowanie kortyzolemii <50 nmol/l (wynik fałszywie negatywny).5,6 Jeżeli mimo takiego wyniku istnieje silne podejrzenie hiperkortyzolemii, należy powtórzyć badania lub przeprowadzić badania dodatkowe.
Fałszywie negatywne wyniki mogą być spowodowane przez:
- złe wchłanianie deksametazonu
- leki zwiększające klirens wątrobowy deksametazonu, takie jak karbamazepina, fenytoina, fenobarbital i ryfampicyna
- ciążę lub leczenie estrogenami, co zwiększa stężenie globuliny wiążącej kortyzol, a przez to również stężenie kortyzolu całkowitego ocenianego w większości oznaczeń. Stężenie globuliny wiążącej kortyzol wraca do normy po 4-6 tygodniach przerwy w leczeniu.1
Dobowe wydalanie wolnego kortyzolu z moczem
W diagnostyce zespołu Cushinga testem o najmniejszej czułości jest ocena dobowego wydalania wolnego kortyzolu z moczem. Aby nie przeoczyć choroby o niewielkim nasileniu lub nasilającej się cyklicznie, należy przeprowadzić trzy całodobowe zbiórki moczu. Do rozpoznania zespołu Cushinga konieczne jest stwierdzenie wartości czterokrotnie przekraczających górną granicę normy – w przebiegu innych chorób rzadko się je obserwuje. Z drugiej strony w zespole Cushinga i w chorobach, w których hiperkortyzolemia ma inne podłoże, wartości dobowego wydalania wolnego kortyzolu z moczem są często takie same. Fałszywie niskie wartości mogą być spowodowane upośledzeniem czynności nerek lub nieprawidłowo przeprowadzoną (niekompletną) dobową zbiórką moczu.1,4
Stężenie kortyzolu o północy
W zespole Cushinga zanika prawidłowy całodobowy rytm wydzielania kortyzolu. Za pomocą pojedynczego oznaczenia kortyzolemii o północy można wykluczyć zespół Cushinga, jeżeli stężenie kortyzolu u śpiącego pacjenta nie przekracza 50 nmol/l.7 Badanie to może być szczególnie przydatne, gdy w teście z deksametazonem wykazano niepełne hamowanie, jest jednak trudne do przeprowadzenia poza oddziałem endokrynologicznym. Stężenie kortyzolu o północy, które wynosi >207 nmol/l, potwierdza hiperkortyzolemię, jednak w 7% przypadków o łagodnym przebiegu rozpoznanie może być fałszywie ujemne.8
Nocne stężenie kortyzolu w ślinie
Stężenie kortyzolu w ślinie koreluje ze stężeniem wolnego kortyzolu w surowicy. Materiał jest łatwy do pobrania i stabilny w temperaturze pokojowej, dlatego jest to wysoce przydatna metoda badań przesiewowych w ambulatoryjnej opiece nad pacjentem.9,10
W Wielkiej Brytanii zestawy do badania stężenia kortyzolu w ślinie nie są powszechnie dostępne. Stężenia stwierdzane tą metodą są o rząd wielkości niższe od stężeń w surowicy, w związku z tym istotne jest poznanie charakterystyki każdego badania i zastosowanie odpowiedniego dla niego punktu odcięcia.
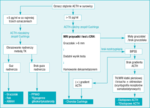
Diagnostyka różnicowa: określenie przyczyny zespołu Cushinga (ryc. 2)
Pierwszym krokiem w różnicowaniu przyczyn hiperkortyzolemii jest oznaczenie stężenia hormonu adrenokortykotropowego (ACTH) w krwi. Pobraną próbkę trzeba natychmiast odwirować i zamrozić do −40°C, by uniknąć rozkładu hormonu i, co za tym idzie, fałszywie niskich wyników oznaczeń. Stężenia poniżej 5 pg/ml wskazują na zespół niezależny od ACTH, a stale przekraczające 15 pg/ml wynikają z patologii ACTH-zależnych i wymagają dalszych badań (wymienionych poniżej). Wartości pośrednie należy interpretować ostrożnie, jako że czasem stwierdza się je u osób z chorobą Cushinga (przysadkowa przyczyna hiperkortyzolemii) lub z patologią kory nadnerczy.1,3
ACTH−niezależny zespół Cushinga
Przyczyną ACTH-niezależnego zespołu Cushinga (tab. 1) mogą być gruczolaki nadnerczy, rak nadnerczy lub niezależny od ACTH wielkoguzkowy przerost nadnerczy. Zmiany te można zobrazować badaniem tomografii komputerowej (TK). W przypadku pierwotnej pigmentowej choroby guzkowej nadnerczy obraz nadnerczy może być prawidłowy.
ACTH−zależny zespół Cushinga
Podczas badania rezonansu magnetycznego (MRI) przysadki u 40% pacjentów z chorobą Cushinga (przysadkowym źródłem nadmiaru ACTH) nie stwierdza się nieprawidłowości, a u 10% zdrowej populacji występują nieczynne hormonalnie incydentaloma przysadki. Wynika z tego, że różnicowanie między przysadkowym a innym źródłem choroby musi opierać się na badaniach hormonalnych.1,3 Hipokaliemia występuje najczęściej w zespole ekotopowego wydzielania ACTH, stwierdza się ją jednak również u 10% osób z chorobą Cushinga. Około 90% przypadków ACTH-zależnego zespołu Cushinga wynika z choroby Cushinga (przyczyna przysadkowa). W diagnostyce choroby Cushinga czułość testu hamowania dużą dawką deksametazonu jest mniejsza niż prawdopodobieństwo występowania tej choroby. Test ten nie jest więc przydatny i nie zaleca się go, jeżeli można wykonać obustronne cewnikowanie zatok skalistych (patrz poniżej).1 Pomocne mogą być natomiast wyniki 48-godzinnego testu hamowania małą dawką deksametazonu: zmniejszenie kortyzolemii o 30% sugeruje chorobę Cushinga.6 Świadczy o niej też zwiększone o ponad 15% stężenie kortyzolu 15 i 30 min po dożylnym podaniu 100 µg kortykoliberyny (CRH – corticotropin-releasing hormone).11