Horyzonty medycyny horyzonty medycyny
Osteoporoza
Juliet Compston
Wprowadzenie
Osteoporozę charakteryzuje ubytek masy kostnej i zaburzenie architektury kości, prowadzące do ich zwiększonej kruchości i wzrostu ryzyka złamań. Złamania osteoporotyczne powszechnie uznawane są za podstawowy problem zdrowotny osób w podeszłym wieku, stanowiący istotną przyczynę chorobowości i umieralności w tej populacji. W Wielkiej Brytanii koszt opieki związanej z leczeniem złamań osteoporotycznych oszacowano na 1,8 bln funtów rocznie. Złamanie osteoporotyczne wystąpi u jednej na dwie kobiety i jednego na pięciu mężczyzn po 50 r.ż. Konsekwencją zmian demograficznych w ciągu następnych 50 lat będzie przynajmniej dwukrotny wzrost liczby złamań osteoporotycznych.
Epidemiologia
Częstość złamań osteoporotycznych znacznie zwiększa się wraz z wiekiem. U kobiet średni wiek, w jakim dochodzi do złamania typu Collesa wynosi 65 lat, a do złamania bliższej nasady kości udowej – 80 lat. Dotychczas nie określono równie precyzyjnie wieku, na który przypada szczyt częstości złamań kręgów, przypuszczalnie jednak dla kobiet mieści się on pomiędzy 65 a 80 r.ż. Częstość złamań nasady dalszej kości promieniowej u mężczyzn nie zmienia się z wiekiem, ale już częstość złamań nasady bliższej kości udowej po przekroczeniu 75 r.ż. wzrasta wykładniczo. Z wiekiem zwiększa się również liczba złamań kręgów, choć nie tak gwałtownie, jak u kobiet. Koszty hospitalizacji związanej z leczeniem złamań osteoporotycznych u kobiet przewyższają nakłady na leczenie szpitalne udarów, zawału mięśnia sercowego i raka piersi.1
W ciągu ostatnich kilku lat opisano wiele szlaków przekazywania sygnału, kluczowych dla regulacji procesów przebudowy wewnętrznej kości. Należy do nich m.in. szlak ligand dla receptora aktywującego czynnik jądrowy κB (NFκB)/osteoprotegeryna (RANKL/OPG), który istotnie wpływa na przebieg osteoklastogenezy i aktywność komórek kościogubnych.2 Obecnie trwają prace nad zastosowaniem ludzkiego przeciwciała monoklonalnego przeciwko RANKL w leczeniu osteoporozy i innych chorób, w których dochodzi do nadmiernej resorpcji kości. Kolejnym badanym szlakiem przekazywania sygnału jest regulujący kościotworzenie szlak Wnt. Mutacjom inaktywującym gen inhibitora szlaku Wnt – białka SOST (sklerostyny), a także mutacjom aktywującym gen koreceptora tego szlaku – białka 5 związanego z receptorem lipoproteiny o niskiej gęstości (LRP-5), towarzyszy duża masa kostna i wzrost wytrzymałości mechanicznej kości.3
Rozpoznanie i ocena ryzyka
Badania densytometryczne
Ocenę masy kostnej umożliwia szereg metod diagnostyki obrazowej. Złotym standardem jest pomiar gęstości mineralnej kości (BMD – bone mineral density) w obrębie kręgosłupa i nasady bliższej kości udowej techniką dwuwiązkowej absorpcjometrii rentgenowskiej (DXA). Według kryteriów WHO osteoporozę rozpoznaje się, gdy gęstość mineralna kości jest mniejsza przynajmniej o 2,5 odchylenia standardowe od szczytowej masy kostnej zdrowych dorosłych w młodym wieku (wskaźnik T≤–2,5). W zaawansowanej osteoporozie wskaźnikowi T ≤ –2,5 towarzyszą złamania niskoenergetyczne. U podłoża tej definicji osteoporozy leży odwrotnie proporcjonalna zależność między gęstością mineralną kości a ryzykiem złamań. Tym samym w praktyce klinicznej można określić ryzyko złamań na podstawie pomiaru gęstości mineralnej kości. Kryteria WHO opracowano w oparciu o pomiary wykonane u kobiet po menopauzie i chociaż przypuszczalnie odnoszą się one również do starszych mężczyzn, nie należy na ich podstawie rozpoznawać osteoporozy u młodych mężczyzn, kobiet w wieku rozrodczym i dzieci.
Kliniczne czynniki ryzyka osteoporozy
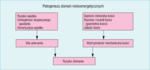
Pomiar gęstości mineralnej kości (BMD) stosuje się do określenia ryzyka złamań, ale jak wynika z wielu badań, jego czułość jest mała. W rzeczywistości większość złamań występuje u kobiet, które nie spełniają kryteriów rozpoznania osteoporozy wg WHO. Obok BMD na ryzyko złamań mogą wpływać takie czynniki, jak upadki, czy parametry składu i budowy kości, które pomiar BMD ocenia tylko częściowo (ryc. 1). Aby precyzyjniej określić ryzyko złamania, oprócz pomiaru BMD należałoby również uwzględnić te kliniczne czynniki ryzyka, które przynajmniej częściowo nie zależą od BMD (tab. 1). Są to: wiek, glikokortykosteroidoterapia, przebyte złamania, złamania bliższej nasady kości udowej w rodzinie, palenie papierosów, nadużywanie alkoholu oraz choroby, którym towarzyszy osteoporoza, np. reumatoidalne zapalenie stawów.4 Obecnie, we współpracy z WHO, opracowywany jest algorytm oceny ryzyka złamań, który łącząc powyższe czynniki ryzyka z pomiarem BMD, umożliwi kwalifikację do leczenia w oparciu o bezwzględne ryzyko złamań, a nie na podstawie wskaźnika T.
Do czynników ryzyka zależnych od małej BMD należą: nieleczona przedwczesna menopauza oraz inne postaci hipogonadyzmu (w tym leczenie inhibitorami aromatazy lub analogami gonadoliberyny – hormonu podwzgórza uwalniającego gonadotropinę), niski wskaźnik masy ciała, nadczynność tarczycy i zaburzenia wchłaniania w przewodzie pokarmowym (patrz tab. 1).
Ryzyko złamań, a zwłaszcza złamań bliższej nasady kości udowej u starszych osób, w dużym stopniu warunkują czynniki ryzyka upadku. Ich znajomość jest bardzo ważna, bowiem wiele z nich można wyeliminować. Do czynników ryzyka upadków należą upośledzenie ostrości wzroku, dysfunkcja układu nerwowo-mięśniowego i zaburzenia równowagi, ograniczenie aktywności fizycznej, upośledzenie funkcji poznawczych, przyjmowanie leków uspokajających oraz spożywanie alkoholu. Ryzyko upadku zwiększa również szereg czynników środowiskowych (zewnętrznych), w tym nierówne nawierzchnie chodników, złe oświetlenie czy nieprzymocowane do podłogi dywaniki i luźne przewody.
Farmakoterapia
Uwagi ogólne
Leki zarejestrowane do stosowania w profilaktyce i leczeniu osteoporozy przedstawia tabela 2. Większość z nich zatwierdzono jedynie do leczenia osteoporozy pomenopauzalnej, tylko alendronian, etidronian i rizedronian zarejestrowano dodatkowo w profilaktyce i leczeniu osteoporozy posteroidowej, a alendronian również w leczeniu osteoporozy u mężczyzn.
Alendronian, rizedronian i ranelinian strontu, ze względu na szerszy zakres działania stosowane są powszechnie jako leki pierwszego rzutu w profilaktyce złamań u kobiet po menopauzie.5 Wyróżnienie tych preparatów jest o tyle ważne, że przebyte złamanie zwiększa ryzyko jakiegokolwiek kolejnego złamania niezależnie od gęstości mineralnej kości. Wskazane jest więc zastosowanie leku skutecznie zapobiegającego wszystkim najbardziej typowym dla osteoporozy złamaniom.
Wyniki dotychczasowych badań uzasadniają zastosowanie ranelinianu strontu zwłaszcza u osób w bardzo zaawansowanym wieku (u kobiet począwszy od 80 r.ż.).6 Stanowi on lek z wyboru u chorych osłabionych, niezdolnych do przestrzegania zaleceń przyjmowania bisfosfonianów. Raloksyfen i ibandronian zaliczane są do leków drugiego rzutu, natomiast parathormon i jego fragmenty/analogi ze względu na duży koszt terapii zarezerwowano dla kobiet z ciężką osteoporozą kręgosłupa, u których inne leki są przeciwwskazane lub nieskuteczne.