Sympozjum: diagnostyka i leczenie zakażeń
Częste zakażenia oportunistyczne związane z AIDS
Edmund LC Ong, MBBS, MSC, FRCP, FRCPI, DTMH
W SKRÓCIE
Stężenie limfocytów CD4 (pomocniczych) jest najistotniejszym wykładnikiem sprawności układu immunologicznego osób zakażonych wirusem HIV. U pacjentów z AIDS P. jiroveci stanowi najczęściej występujące zakażenie zagrażające życiu. Toksoplazmozę uznaje się za główną przyczynę zmian ogniskowych mózgu. Kryptokokoza jest najczęstszą przyczyną zagrażającego życiu zapalenia opon mózgowo-rdzeniowych u chorych na AIDS.
Wirus HIV upośledza układ immunologiczny, uwrażliwiając osobę zakażoną na liczne infekcje nazywane zakażeniami oportunistycznymi (OI – opportunistic infections). Wpływ wirusa HIV na układ odpornościowy monitoruje się, oceniając stężenie limfocytów CD4 (pomocniczych) we krwi:
- 600-1200 komórek/µl: wartość prawidłowa; wskazuje, że naruszenie układu immunologicznego nie stwarza ryzyka wystąpienia chorób oportunistycznych. Takie osoby rzadko wymagają leczenia i nie odnoszą korzyści z intensywnej terapii antyretrowirusowej (HAART – highly active antiretroviral therapy).
- Poniżej 350 komórek/µl: doszło do upośledzenia funkcji immunologicznych; należy rozważyć włączenie HAART.
- Poniżej 200 komórek/µl: duże ryzyko wystąpienia poważnych chorób oportunistycznych lub powikłań zakażenia wirusem HIV. Zaleca się włączenie leczenia.1

Rycina 1. Kolejność występowania poszczególnych zakażeń oportunistycznych w naturalnej historii zakażenia wirusem HIV
Rozwój wtórnych zakażeń oportunistycznych u pacjentów zakażonych wirusem HIV wynika także z interakcji zachodzących między poszczególnymi mikroorganizmami a zdolnościami obronnymi gospodarza. Choroby wskaźnikowe AIDS, takie jak pneumocystozowe zapalenie płuc (wywołane przez Pneumocystis jiroveci), w przebiegu zakażenia HIV zazwyczaj występują późno, czyli dopiero przy znaczącym ubytku komórek CD4.2 Późne ujawnianie się zapalenia płuc o tej etiologii jest związane ze stosunkowo niskim potencjałem chorobotwórczym tego grzyba w porównaniu z innymi drobnoustrojami, np. Mycobacterium tuberculosis, który w przebiegu zakażenia wirusem HIV może wcześniej wywołać chorobę. Rycina 1 przedstawia schemat pojawiania się poszczególnych zakażeń oportunistycznych w naturalnej historii zakażenia wirusem HIV.
Pneumocystozowe zapalenie płuc
Pneumocystozowe zapalenie płuc jest najczęściej występującym zakażeniem zagrażającym życiu pacjentów z AIDS zarówno w Europie, jak i w USA. Na początku epidemii AIDS było ono odpowiedzialne nawet za 85% wszystkich chorób układu oddechowego w tej grupie pacjentów.3 Pneumocystozowe zapalenie płuc jest pierwszą chorobą wskaźnikową AIDS, jednak dzięki rozpowszechnieniu działań profilaktycznych i intensywnej terapii antyretrowirusowej obserwuje się stopniową redukcję częstości jej występowania.4
Etiologiczny czynnik pneumocystozowego zapalenia płuc [P. carinii – przyp. red.] długo klasyfikowano jako pierwotniaka, jednak badania nad rybosomalnym RNA tego mikroorganizmu wykazały jego większe podobieństwo do grzybów. W 2001 r. oficjalnie zakwalifikowano P. carinii do grzybów, zmieniając jednocześnie jego nazwę na P. jiroveci. Nazwa wywoływanej przez ten mikroorganizm choroby pozostała taka sama, tj. pneumocystozowe zapalenie płuc. Zmiana klasyfikacji patogenu, choć nie ma istotnego wpływu na aspekty kliniczne, w przyszłości może zaowocować nowymi możliwościami leczniczymi.
P. jiroveci występuje zarówno wewnątrz cyst, jak i w postaci wolnej. Cysty mają kształt owalu lub okręgu o średnicy 5-8 µm i zawierają 4-8 mikroorganizmów (sporozoitów), które mają jądro i osiągają średnicę 1-2 µm. Średnica form wolnych – trofozoitów – wynosi 2-5 µm. Przybierają one formy wielopostaciowe i często stwierdza się u nich ekscentrycznie położone jądro.
Choroba może mieć różnorodny przebieg – od postaci łagodnej infekcji, bez nieprawidłowości w badaniu radiologicznym klatki piersiowej i o niewielkiej dynamice rozwoju, aż do niewydolności oddechowej wymagającej wentylacji wspomaganej, w przypadku której umieralność może przekraczać 90%.5
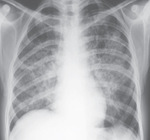
Rycina 2. Zdjęcie rentgenowskie przedstawiające typowe rozlane nacieki płucne w przebiegu pneumocystozowego zapalenia płuc
Najczęstsze objawy pneumocystozowego zapalenia płuc to rozlany naciek płucny z towarzyszącą gorączką, uczuciem ucisku w klatce piersiowej, kaszlem i dusznością. Typowe zmiany o charakterze rozlanego nacieku płucnego przedstawiono na ryc. 2.
Niektórzy chorzy skarżą się na świszczący oddech.6 Nie należy bagatelizować objawów zgłaszanych przez pacjentów, nawet jeśli badanie RTG klatki piersiowej nie wykazuje nieprawidłowości, gdyż u 5-14% osób, u których nie stwierdzono zmian na radiogramie, ostatecznie ustala się rozpoznanie choroby układu oddechowego.7 W przypadku ostrego pneumocystozowego zapalenia płuc w badaniu radiologicznym często opisywane są nasilone zagęszczenia miąższowe wraz z powietrznym bronchogramem. U 5-10% osób stwierdza się cechy atypowe, np. zmiany torbielowate, ograniczone zmiany w szczytowych częściach płuc, prosówkę, powiększenie węzłów chłonnych wnęk oraz śródpiersia, a także wysięk opłucnowy.
Diagnostyka
Najprostszą metodą diagnostyczną w przypadku pneumocystozowego zapalenia płuc jest badanie indukowanej plwociny. Patogen udaje się wyhodować w 70-95% przypadków, lecz czułość metody spada do 20%, jeśli pacjent stosuje profilaktykę.8 Za pomocą badania popłuczyn oskrzelowo-pęcherzykowych udaje się ustalić rozpoznanie w prawie wszystkich przypadkach; wykonanie przez-oskrzelowej lub otwartej biopsji płuca rzadko jest konieczne. W diagnostyce często stosuje się barwienie czynnikiem Giemsy, błękitem toluidynowym, srebrem metodą Gömöriego, metodą Grama oraz techniki immunofluorescencyjne przy zastosowaniu przeciwciał monoklonalnych.
Postępowanie
Leczeniem z wyboru jest ko-trymoksazol (trimetoprym-sulfametoksazol) w dużej dawce podawany przez 21 dni.9 U pacjentów z zaawansowanym zakażeniem HIV standardowa dawka wynosiła 20 mg/kg/24h trimetoprymu oraz 100 mg/kg/24h sulfametoksazolu doustnie lub dożylnie (w dawkach podzielonych, stosowanych co 6 lub 8 godzin). Późniejsze doniesienia wskazywały na podobną skuteczność i mniejszą częstość występowania działań niepożądanych przy zastosowaniu dawki 15 mg/kg/24h trimetoprymu oraz 75 mg/kg/24h sulfametoksazolu przez 14-21 dni. Takie dawkowanie uznano za standard postępowania w przypadku ostrego pneumocystozowego zapalenia płuc u dorosłych.
Działania niepożądane występują często, nawet u 50-90% pacjentów zakażonych HIV.9 Niejednokrotnie są opisywane reakcje nadwrażliwości, supresja szpiku kostnego i uszkodzenie wątroby. Jako leczenie alternatywne stosuje się klindamycynę z prymachiną, pentamidynę podawaną parenteralnie, trimetreksat oraz atowakwon. Wykazano skuteczność leczenia wspomagającego kortykosteroidami na wczesnym etapie pneumocystozowego zapalenia płuc u pacjentów z umiarkowaną lub ciężką postacią choroby.10
Osoby zakażone wirusem HIV, u których stężenie CD4 spadło <200 komórek/µl, lub pacjenci z pneumocystozowym zapaleniem płuc w wywiadzie powinni otrzymywać leczenie profilaktyczne zapobiegające wystąpieniu tej choroby. Na ogół stosuje się ko-trymoksazol (1 tabletka zawierająca podwójną dawkę codziennie lub trzy razy w tygodniu). Dotyczy to pacjentów bez wywiadu w kierunku występowania działań niepożądanych po zastosowaniu tego leku. U chorych nietolerujących ko-trymoksazolu alternatywnie można podawać dapson, połączenie dapsonu z pirymetaminą lub atowakwon. U pacjentów źle znoszących doustne podawanie leków można zastosować pentamidynę w aerozolu (300 mg co 4 tygodnie, przy użyciu nebulizatora Respirgard II lub jego odpowiednika).