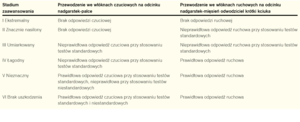
W bardziej zaawansowanych stadiach choroby pojawiają się zaburzenia w zakresie unerwienia nerwu pośrodkowego. Osłabienie mięśnia odwodziciela krótkiego kciuka i jego zanik są objawami znacznie zaawansowanego ZCN i odzwierciedlają ubytek czynnych włókien ruchowych nerwu pośrodkowego. Kliniczne podejrzenie ZCN powinno zostać potwierdzone badaniem elektrofizjologicznym i uzupełnione badaniem ultrasonograficznym nerwu.
Rycina 5. Wydłużenie dystalnej latencji wywołanego potencjału ruchowego przy stymulacji nerwu pośrodkowego.
Objawy elektrofizjologiczne zespołu cieśni kanału nadgarstka
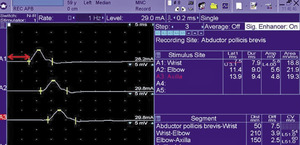
Obraz elektrofizjologiczny ZCN ewoluuje w zależności od stadium zaawansowania uszkodzenia nerwu pośrodkowego. Początkowo u niektórych osób mimo typowych objawów klinicznych badanie neurograficzne włókien czuciowych i ruchowych nerwu pośrodkowego może być prawidłowe. Odzwierciedla to pierwsze „podrażnieniowe” stadium neuropatii (stopień VI wg klasyfikacji Padua – tab. 2). Pierwszym elektrofizjologicznym objawem ZCN jest zwolnienie szybkości przewodzenia we włóknach czuciowych nerwu pośrodkowego w badaniach niestandardowych, takich jak badanie porównawcze włókien czuciowych nerwów pośrodkowego i łokciowego na odcinku palec IV-nadgarstek techniką orto- lub antydromową. Technika ta wykorzystuje fakt, że palec IV unerwiany jest czuciowo zarówno przez nerw pośrodkowy, jak i łokciowy, a różnica w latencji wywołanego potencjału czuciowego powyżej 0,5 ms na niekorzyść nerwu pośrodkowego świadczy o uszkodzeniu demielinizacyjnym jego włókien (ryc. 5). W kolejnym stadium zaawansowania pojawia się zwolnienie i niekiedy zmniejszenie amplitudy wywołanego potencjału czuciowego w standardowym badaniu na odcinku palec I/II/III – nadgarstek. W początkowych stadiach neuropatii włókna ruchowe są mniej uszkodzone i wyniki badania neurograficznego włókien ruchowych nerwu pośrodkowego (dystalna latencja ruchowa) są prawidłowe. Uszkodzenie włókien ruchowych w badaniu elektrofizjologicznym objawia się wydłużeniem dystalnej latencji ruchowej przy stymulacji nerwu pośrodkowego w nadgarstku i rejestracji CMAP znad mięśnia odwodziciela krótkiego kciuka (uszkodzenie demielinizacyjne – ryc. 5), a następnie obniżeniem amplitudy (uszkodzenie aksonalne). W mięśniu odwodzicielu krótkim kciuka mogą się pojawiać objawy aktywnego odnerwienia w badaniu elektromiograficznym. W piśmiennictwie istnieje kilka elektrofizjologicznych klasyfikacji stopnia zaawansowania uszkodzenia nerwu pośrodkowego, ale wydaje się, że najbardziej ugruntowaną pozycję ma klasyfikacja oparta na wynikach ponad 600 badań i przedstawiona przez Paduę i wsp. (tab. 2). Badanie nerwu pośrodkowego, zwłaszcza w początkowym lub największym stadium zaawansowania, wymaga zastosowania dodatkowych metod elektrofizjologicznych. Klasyczne badanie neurofizjologiczne w przypadku podejrzenia ZCN powinno obejmować neurografię włókien czuciowych na odcinku nadgarstek-palce I/II/III techniką anty- lub ortodromową (uzupełniona w razie potrzeby o testy dodatkowe, inching antydromowy, badania porównawcze), neurografię włókien ruchowych nerwu pośrodkowego z oceną dystalnej latencji ruchowej i szybkości przewodzenia na przedramieniu i ramieniu, latencja fali F, a w przypadku uszkodzenia aksonalnego włókien ruchowych nerwu pośrodkowego zalecane jest wykonanie badania elektromiograficznego mięśnia odwodziciela krótkiego kciuka. W przypadku podejrzenia ZCN konieczne jest wykonanie neurografii czuciowej i ruchowej innego nerwu tej samej kończyny w celu wykluczenia podwójnej patologii i (lub) polineuropatii.
Zespół mięśnia nawrotowego
Inny znacznie rzadszy zespół ucisku nerwu pośrodkowego to tzw. zespół mięśnia nawrotnego. Nerw pośrodkowy, przechodząc z ramienia na przedramię, może przebiegać między głowami mięśnia nawrotnego obłego, który znajduje się w proksymalnej części przedramienia. W trakcie ruchu nawrotnego przedramienia może dochodzić do ucisku nerwu pośrodkowego i zaburzeń czuciowych zbliżonych do ZCN. Cechą różnicującą jest brak objawów w nocy oraz nasilenie objawów w trakcie pronacji przedramienia.
Pourazowe neuropatie nerwu pośrodkowego występują przede wszystkim po złamaniu kości promieniowej typu Colesa, ale mogą również występować po zwichnięciu nadgarstka i po złamaniu kości śródręcza. Objawy przypominają objawy ZCN. Złamanie kości ramieniowej rzadko powoduje uszkodzenie nerwu pośrodkowego.
Neuropatie nerwu łokciowego
Nerw łokciowy na swoim przebiegu od splotu barkowego do dłoni może ulec uszkodzeniu na wysokości dołu pachowego, ramienia, rowka nerwu łokciowego oraz w kanale Guyona. Najczęstszą neuropatią nerwu łokciowego jest jego uszkodzenie w obrębie rowka nerwu łokciowego. Etiologia uszkodzenia może być pourazowa, w wyniku naciągnięcia, ucisku przez nieprawidłowe wyrośla kostne, po dyslokacji nerwu z miejsca anatomicznego przebiegu lub złamaniu kości łokciowej. Drugim co do częstości miejscem uszkodzenia nerwu łokciowego jest kanał Guyona w obrębie nadgarstka, a najczęstszą przyczyną uszkodzeń nerwu łokciowego na tym poziomie jest ganglion lub zmiany pourazowe. Trzecim miejscem potencjalnego uszkodzenia nerwu łokciowego jest dół pachowy. Najczęstszymi przyczynami uszkodzeń nerwu łokciowego w tej okolicy jest stosowanie kul łokciowych, złamanie kości ramiennej lub tzw. letnie porażenie kierowców wskutek charakterystycznego opuszczenia lewej ręki przez okno w trakcie prowadzenia samochodu.
Zespół kanału łokciowego
Jest to druga co do częstości mononeuropatia obwodowa. Nerw łokciowy przebiegając przez anatomiczny rowek kostny między nadkłykciem przyśrodkowym a wyrostkiem łokciowym (olecranon) znajduje się tuż pod skórą i nie jest otoczony tkankami miękkimi, co sprawia, że jest bardziej narażony na ucisk i uszkodzenia. Ponadto w trakcie ruchów zgięcia łokciowego nerw narażony jest na pociąganie i działanie siły mechanicznej wzdłuż jego przebiegu. Warunki anatomiczne narażają więc nerw łokciowy w tej okolicy na uszkodzenie. Praktycznie każdy doznał urazu w okolicy łokcia z przemijającymi parestezjami w zakresie unerwienia nerwu łokciowego. Niekiedy tego rodzaju mikrourazy, zwłaszcza powtarzające się mogą prowadzić do rozwoju tzw. zespołu kanału łokciowego. Czynnikiem sprzyjającym powstaniu tego uszkodzenia są narażenia zawodowe, np. u osób piszących na komputerze z opartymi łokciami czy wioślarzy. Czynnikiem bezpośrednio uszkadzającym nerw mogą być pourazowe blizny łącznotkanowe. Objawy kliniczne zwykle pojawiają się po pewnym czasie od urazu lub urazów i wywołują tzw. późne porażenie nerwu łokciowego (tardy ulnar palsy). Klinicznie w początkowym stadium zaawansowania zespół ten charakteryzuje się parestezjami i zaburzeniem czucia w zakresie unerwienia nerwu łokciowego, czyli palca V i przyśrodkowej powierzchni palca IV. W zależności od stopnia nasilenia uszkodzenia nerwu łokciowego do objawów czuciowych dołączają się objawy ruchowe pod postacią upośledzenia ruchów manipulacyjnych dłoni, zaburzenia odwodzenia palca V z osłabieniem zgięcia dłoniowego palców IV i V, zaniku mięśnia odwodziciela palca V, mięśnia międzykostnego grzbietowego I i mięśni glistowatych. Dłoń pacjenta z zespołem kanału łokciowego ma charakterystyczny wygląd z przykurczami palców IV i V, zanikiem mięśnia międzykostnego grzbietowego oraz mięśni glistowatych.
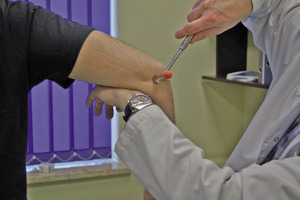
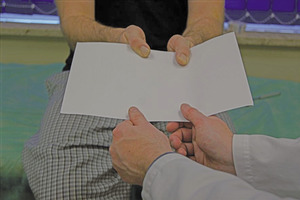
W badaniu neurologicznym poza wyżej opisanymi nieprawidłowościami można stwierdzić dodatni objaw Tinela przy opukiwaniu rowka nerwu łokciowego (ryc. 6). Należy jednak pamiętać, że objaw ten nie jest patognomoniczny i u niektórych zdrowych osób opukiwanie rowka nerwu łokciowego może wywołać parestezje w zakresie unerwienia nerwu łokciowego. W takich przypadkach pomocne jest zbadanie drugiej kończyny. Kolejnym testem klinicznym użytecznym w diagnostyce uszkodzeń nerwu łokciowego jest objaw Fromenta (ryc. 7). Osłabienie mięśnia międzykostnego grzbietowego I powoduje kompensacyjny skurcz kciuka po dotkniętej stronie w trakcie próby wyciągania przez badającego kartki trzymanej przez badanego między I a II palcem.
Diagnostyka neurofizjologiczna
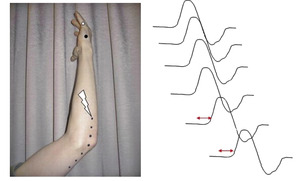
W przypadku podejrzenia zespołu kanału łokciowego (ZKŁ) należy wykonać badanie neurograficzne włókien czuciowych i ruchowych nerwów łokciowego i pośrodkowego oraz w razie potrzeby badanie metodą krótkich odcinków okolicy rowka nerwu łokciowego. Badanie włókien czuciowych nerwu łokciowego z reguły wykazuje cechy uszkodzenia aksonalnego lub, w początkowym stadium zaawansowania, jedynie zwolnienie szybkości przewodzenia na odcinku poniżej-powyżej łokcia przy stymulacji antydromowej (technika stosunkowo rzadko stosowana). Neurografia włókien ruchowych nerwu łokciowego powinna być wykonana przez doświadczonego neurofizjologa ze względu na potencjalne możliwości pomyłek diagnostycznych. Po pierwsze niezwykle istotna jest pozycja, w jakiej badany jest nerw łokciowy. Nerw powinien być w tzw. pozycji neutralnej, nienarażony na ucisk wtórnie do pozycji ramienia i przedramienia. Kolejnym istotnym elementem jest odpowiednia odległość między miejscami stymulacji poniżej i powyżej łokcia. Zbyt duża odległość może zafałszować miejsce bloku demielinizacyjnego przez pozostałe prawidłowo przewodzące odcinki nerwu. Według różnych autorów optymalna odległość między miejscami stymulacji poniżej i powyżej łokcia powinna wynosić 8-10 cm. Typowe dla ZKŁ jest zwolnienie szybkości przewodzenia na tym odcinku z prawidłową dystalną latencją, prawidłowym przewodzeniem na przedramieniu, ramieniu i do punktu Erba. Badanie metodą krótkich odcinków (tzw. inching – ryc. 8) może być wykonywane na przebiegu nerwu przed wejściem do kanału i po wyjściu nerwu z kanału z odległością stymulacji co 1 lub 2 cm. Za graniczne wartości różnic latencji uważa się odpowiednio 0,5i 0,63 ms. W przypadku zaawansowanego ZKŁ pomocne bywa badanie EMG mięśnia odwodziciela palca V w celu określenia cech odnerwienia lub reinerwacji.