Uzupełniające określenia:
- A – bez objawów ogólnych,
- B – z objawami ogólnymi,
- E – ogniskowe zajęcie narządu pozawęzłowego,
- X – duży guz śródpiersia przekraczający 1/3 wewnętrznego wymiaru klatki piersiowej na wysokości Th 5-6 lub inny, którego średnica przekracza 10 cm.
W przypadku stwierdzenia u chorego limfadenopatii w diagnostyce różnicowej należy uwzględnić: zakażenia ostre i przewlekłe – bakteryjne, wirusowe, pasożytnicze i grzybicze, sarkoidozę, histiocytozę oraz inne nowotwory.
Leczenie
Podstawą leczenia chłoniaka Hodgkina u dzieci jest wielolekowa chemioterapia skojarzona z niskodawkową radioterapią (1525 cGy) stosowaną na okolicę zajętą procesem chorobowym. Obecnie prowadzone są badania kliniczne mające na celu ograniczenie stosowania radioterapii w tej chorobie.
Rokowanie
Wyniki leczenia zależą od stopnia zaawansowania, typu histologicznego i wieku chorego. Obecnie w ustalaniu czynników prognostycznych dużą wagę przywiązuje się nie tylko do stopnia zaawansowania, ale także do masy nowotworu (dokładne pomiary wszystkich zajętych grup węzłów chłonnych i ognisk pozalimfatycznych). Szczególnie istotne jest to przy zajęciu śródpiersia. Chłoniak Hodgkina ma najlepsze rokowanie w klinicznym stadium I i II (uzyskuje się 95 proc. wyleczeń), w III i IV – 65 proc. W materiale IPCZD całkowite przeżycie 5- i 10-letnie, niezależnie od stadium zaawansowania, wynosi 96,9 proc.
Należy pamiętać, że po leczeniu chłoniaka Hodgkina ryzyko rozwoju drugiego nowotworu w ciągu 30 lat od rozpoznania może dotyczyć aż 30 proc. chorych. Najczęściej są to raki tarczycy, piersi, niemelanocytowe nowotwory skóry, nieziarnicze chłoniaki i białaczki.
Chłoniaki nieziarnicze
Chłoniaki nieziarnicze stanowią ok. 7 proc. wszystkich nowotworów u dzieci. Szczyt zachorowań przypada między 5. a 15. r.ż. Rzadko rozwijają się u dzieci poniżej 3. roku życia. Chłopcy chorują znacznie częściej niż dziewczynki (2,5:1). Chłoniaki nieziarnicze złośliwe są heterogenną grupą nowotworów. Są różnorodne pod względem pochodzenia komórkowego, morfologii, nieprawidłowości cytogenetycznych, obrazu klinicznego oraz odpowiedzi na leczenie. Podobnie jak w białaczkach, proliferacji nowotworowej ulegają niedojrzałe lub dojrzałe limfocyty B, T na różnych etapach ich dojrzewania oraz komórki NK (natural killers), które stanowią oddzielną podgrupę ściśle powiązaną z chłoniakami T-komórkowymi. W przeciwieństwie do białaczek rozrost rozpoczyna się poza szpikiem, najczęściej w węzłach chłonnych. U dzieci występują wyłącznie chłoniaki o wysokim stopniu złośliwości, charakteryzujące się dużą frakcją wzrostową i krótkim czasem podwojenia komórek (frakcja proliferująca guza może podwoić się w ciągu kilkunastu godzin). Powoduje to szybki rozwój choroby w układzie limfatycznym, a następnie naciekanie narządów limfatycznych, w tym szpiku z przejściem w białaczkę, oraz zajęcie ośrodkowego układu nerwowego. Ponadto gwałtownemu wzrostowi nowotworu towarzyszy masywna martwica, a rozpadające się komórki nowotworowe mogą być przyczyną zespołu lizy guza, który prowadzi do ostrej niewydolności nerek i serca kończącej się zgonem. Dlatego przy podejrzeniu NHL dziecko powinno być natychmiast skierowane do ośrodka kompleksowego leczenia nowotworów.
Obraz kliniczny
Choroba może rozwijać się w układzie limfatycznym i poza nim. Objawy kliniczne zależą od umiejscowienia ognisk chorobowych. Umiejscowienie pierwotnych ognisk chorobowych w NHL i występujące objawy chorobowe w zależności od lokalizacji przedstawiono w tabelach 1 i 2.
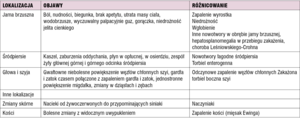
Tabela 2. Objawy kliniczne w chłoniakach nieziarniczych w zależności od lokalizacji ogniska pierwotnego
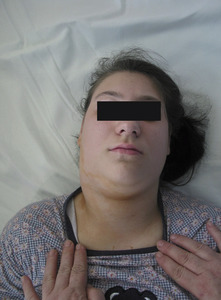
W około 13 proc. zajęta jest okolica głowy i szyi. Obserwuje się wówczas powiększenie węzłów chłonnych szyi, które w przeciwieństwie do chłoniaka Hodgkina ulegają gwałtownej progresji i mogą być powiększone obustronnie (fot. 3).
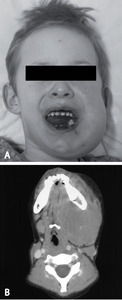
W przypadku zajęcia układu chłonnego pierścienia Waldeyera może wystąpić jednostronne powiększenie migdałka, któremu prawie zawsze towarzyszy powiększenie węzła chłonnego kąta żuchwy. Jeżeli wykluczymy ropień pozamigdałkowy, obraz taki jest patognomoniczny dla chłoniaka. W przypadku zajęcia nosogardła mogą wystąpić: zajęcie jamy nosa z niedosłuchem, wyciek śluzowy z nosa oraz obrzęk ślinianek, obustronne powiększenie węzłów chłonnych głowy i szyi, porażenie nerwów czaszkowych i zaburzenia w oddychaniu. W przebiegu NHL obserwuje się również pierwotne lub wtórne zajęcie żuchwy. Obraz kliniczny i radiologiczny zmian w obrębie twarzoczaszki przedstawiają fot. 4A i 4B.
W około 26 proc. przypadków choroba rozpoczyna się zajęciem węzłów chłonnych śródpiersia. Kliniczne objawy związane są z uciskiem na żyłę główną górną (ZŻGG), rzadziej na tchawicę (ZGŚ). Zazwyczaj zespół ten pojawia się nagle. Towarzyszyć mu może płyn w opłucnej oraz osierdziu, powodując zaburzenia oddychania, niewydolność oddechową oraz tamponadę serca. Jest to stan zagrażający życiu chorego.