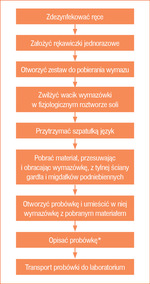
Podstawę rozpoznania OZGM stanowią dobrze zebrany wywiad i badanie przedmiotowe. W anamnezie należy zwrócić uwagę na szereg objawów podstawowych i dodatkowych ujętych w tabeli 1. Ponadto w badaniu przedmiotowym obserwuje się zaczerwienienie i obrzęk błony śluzowej gardła i włóknikowe naloty na migdałkach podniebiennych. To właśnie objawy dodatkowe mogą ułatwić decyzję co do rozpoznania zakażenia o etiologii wirusowej (tab. 2), a tym samym wykluczenia paciorkowcowego OZGM. Nie mogą one jednak potwierdzić etiologii paciorkowcowej, co zostało wykazane w systematycznym przeglądzie piśmiennictwa.11 W związku z powyższym w celu ustalenia takiego rozpoznania należy przeprowadzić dalszą diagnostykę (tab. 3, ryc. 2).
Dodatkowo w celu ułatwienia powyższego różnicowania opracowano skale, w których ocenia się prawdopodobieństwo paciorkowcowego OZGM: skalę według Breese’a, skalę według Walsha oraz skalę Centora zmodyfikowaną przez McIsaaca. Jedynie ostatnia z nich ma zastosowanie w praktyce pediatrycznej (tab. 3).
W leczeniu najważniejszym celem jest eradykacja S. pyogenes, a co za tym idzie – zmniejszenie ryzyka powikłań, ograniczenie zakaźności i skrócenie czasu trwania objawów. Aby to osiągnąć, należy zastosować doustnie fenoksymetylopenicylinę, która cechuje się 100% skutecznością wobec tej bakterii. Jeśli wiemy, że pacjent nie będzie z nami współpracował lub ma trudności z doustnym przyjmowaniem leków, warto zastosować benzylopenicylinę benzatynową domięśniowo. W przypadku nadwrażliwości nienatychmiastowej na antybiotyki β-laktamowe oraz u nosicieli S. pyogenes należy zastosować cefadroksyl lub cefaleksynę, a w nadwrażliwości natychmiastowej – makrolid. O ile w przypadku wymienionych antybiotyków β-laktamowych nie trzeba oznaczać antybiogramu, o tyle wobec antybiotyków makrolidowych należy to zrobić. Wynika to z trudnej do określenia na danym terenie wrażliwości S. pyogenes na tę grupę antybiotyków. Co więcej, oporność na erytromycynę jest równoznaczna z opornością na klarytromycynę i azytromycynę.2 Należy również pamiętać o niepotwierdzonym zapobieganiu przez makrolidy powikłaniom w postaci gorączki reumatycznej. Leczenie przedstawiono w formie zbiorczej w tabeli 4.
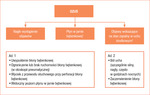
W przypadku nawrotu paciorkowcowego OZGM należy przede wszystkim zidentyfikować przyczynę i w zależności od niej dostosować odpowiednie postępowanie (ryc. 3). Dodatkowo u pacjenta z ciężkim nawracającym paciorkowcowym OZGM można rozważyć wykonanie tonsilektomii. W tym celu warto poprosić o konsultację otorynolaryngologa. Na pytanie, kiedy wysłać pacjenta do specjalisty, odpowiadają informacje zawarte w tabeli 5.
Do powikłań bezpośrednich, powstających przez ciągłość, paciorkowcowego OZGM należą ropień okołomigdałkowy i ropne zapalenie węzłów chłonnych szyjnych. Powikłania późne to: gorączka reumatyczna, kłębuszkowe zapalenie nerek, postreptokokowe reaktywne zapalenie stawów (PSRA – poststreptococcal reactive arthritis).14
Ostre zapalenie ucha środkowego
Według aktualnych rekomendacji stan pacjenta musi spełniać 3 warunki, aby można było ustalić rozpoznanie ostrego zapalenia ucha środkowego (ryc. 4). Częściej na wystąpienie OZUŚ narażeni są oczywiście pacjenci z grup zwiększonego ryzyka (tab. 6).
Podstawą rozpoznania są objawy wymienione na rycinie 4. OZUŚ zazwyczaj współwystępuje jednak z infekcją górnych dróg oddechowych, dlatego sugerującymi rozpoznanie objawami mogą też być: nieżyt nosa, kaszel, utrata apetytu, rozdrażnienie czy gorączka, a u dzieci młodszych – niepokój, płacz, niechęć do ssania, wymioty.2 Potwierdzenie rozpoznania uzyskuje się w badaniu otoskopowym.