Czynnikami predysponującymi wypełnienie do próchnicy wtórnej są:
- technika wykonania,
- właściwości materiału,
- higiena jamy ustnej.
Wszelkie zasady opracowywania ubytków próchnicowych i wskazania producentów dotyczące materiałów do wypełnień powinny być bezwzględnie przestrzegane. Niezwykle ważna jest strefa przydziąsłowa wypełnienia. Kontrola wilgoci, z uwzględnieniem stosowania koferdamu, jest zdecydowanie trudniejsza przy brzegu dodziąsłowym w ubytkach klasy II, III, IV i V w porównaniu z innymi miejscami, zwłaszcza gdy brzeg dodziąsłowy zlokalizowany jest poddziąsłowo. Kontrola ściany dodziąsłowej bywa czasem trudna i dlatego ważne jest właściwe użycie formówki. Dociśnięcie formówki klinem w przestrzeni międzyzębowej pozwala uniknąć nawisów sprzyjających gromadzeniu płytki i rozwojowi próchnicy wtórnej. Niedostateczne opracowanie miejsca styku materiału z tkankami zęba, puste przestrzenie oraz porowatość pogarszają jakość wypełnienia.[10,21] Efekt końcowy zależny jest także od właściwości materiału wypełniającego.
Po założeniu wypełnienia z każdego typu materiału istnieje możliwość powstania mikroszczeliny między twardymi tkankami zęba a materiałem. Stawiamy sobie pytanie, czy w warunkach klinicznych wszystkie szczeliny wykryte w czasie badania za pomocą zgłębnika należy leczyć poprzez wymianę całego wypełnienia lub naprawę określonej części wypełnienia. Wąskie przestrzenie, szczeliny, rowki oraz „mikroprzecieki” nie prowadzą do powstania próchnicy wtórnej, jednak duże przestrzenie mogą ją powodować. Wiele badań wykazało, że nie ma korelacji pomiędzy rozmiarem szczeliny a rozwojem czy obecnością próchnicy wtórnej, z wyjątkiem przypadków dużych szczelin o wielkości 250 μm lub 400 μm.[10,21]
Próchnica wtórna a materiały do wypełnień
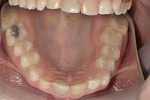
Ryc. 5. Stare wypełnienie amalgamatowe w zębie 26. Widoczny brak szczelności brzeżnej. Wymaga polerowania i obserwacji.
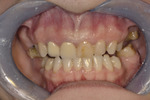
Ryc. 6. Przebarwione wypełnienie w zębie 21. Wymaga polerowania lub wymiany ze względów estetycznych.
Szczególne trudności stwarza próchnica wtórna związana z wypełnieniami amalgamatowymi. Amalgamaty charakteryzują się brakiem przylegania do tkanek zęba. Brak szczelności brzeżnej jest wskazaniem do wymiany wypełnienia (ryc. 5). Badania Kidd i wsp. wykazały jednak brak korelacji pomiędzy występowaniem próchnicy wtórnej a brakiem szczelności brzeżnej. Badania przeprowadzone u pacjentów na zębach z próchnicą wtórną wykazały, że próchnica występowała w przypadkach, gdy szpara pomiędzy wypełnieniem a powierzchnią zęba była na tyle duża, że czubek zgłębnika periodontologicznego mógł się w niej zmieścić (ponad 0,4 mm).[8,21] Przebarwienia występujące wokół wypełnień sprawiają także duże trudności diagnostyczne. Przyczynami przebarwień może być zębina próchnicowa, produkty korozji amalgamatu, które powodują ciemne przebarwienia szkliwa, czasem odbicia światła od amalgamatu, szereg czynników zewnętrznych, np. związanych z dietą i stylem życia. Według Kidd i wsp.[19] wypełnienie amalgamatowe z istniejącym przebarwieniem szkliwa nie wymaga wymiany, jeśli nie stwierdza się aktywnego ubytku próchnicowego, a szerokość szczeliny brzeżnej nie przekracza 0,4 mm. W przypadku wypełnień z materiałów złożonych brązowa obwódka, która może, ale nie musi świadczyć o obecności przecieku i próchnicy wtórnej, nie jest bezwzględnym wskazaniem do wymiany wypełnienia. Autorzy zalecają zabiegi profilaktyczne, obserwację, a w przypadku istnienia próchnicy aktywnej wymianę wypełnienia (ryc. 6).
Materiały na bazie żywic mają nieodłączny problem skurczu polimeryzacyjnego. W wyniku skurczu polimeryzacyjnego dochodzi do odrywania materiału od ścian ubytku i powstawania przestrzeni. Uniknąć szczeliny brzeżnej i mikroprzecieku jest bardzo trudno. Nowe systemy wiążące i techniki (kanapkowa) z zastosowaniem cementów szkło-jonomerowych nie niwelują tego problemu. Na chwilę obecną szczelność zakładanego wypełnienia może poprawić warstwowa kondensacja materiałów złożonych i stosowanie płynnych ich postaci. Ponadto w celu zapobiegania powstawaniu szczeliny w części dziąsłowej wypełnienia powinno się stosować przezroczyste paski i kliny, które pozwolą na przenikanie światła do powierzchni dziąsłowej ubytku.[21,22] Należy jeszcze dodać, że brak rozwoju próchnicy wtórnej, poza utworzeniem bliskiego styku powierzchni ubytku i wypełnienia z minimalną mikroszczeliną, jest uwarunkowany również doszczętnością usunięcia zmienionych próchnicowo tkanek.
Materiały uwalniające fluor mocno przyciągnęły uwagę w trakcie ostatnich 20-30 lat. Liczne badania wykazały, że fluor uwalnia się z materiałów szkło-jonomerowych i amalgamatów zawierających fluor i kompozytów w warunkach in vitro i in vivo.[23] W badaniach in vitro wykazano również, że fluor można było znaleźć w ścianach ubytku, które miały styczność z cementem szkło-jonomerowym i amalgamatem zawierających fluor, ale wyniki te są kwestionowane.[24] Ponadto stężenie fluoru wymagane do zapobiegania próchnicy wtórnej nie zostało ustalone i może się różnić w zależności od wielu czynników. Tak więc obecność fluorku w wypełnieniu nie musi koniecznie prowadzić do redukcji próchnicy. W rzeczywistości badania nad przyczynami wymiany uzupełnień w ogólnej praktyce wskazują na ograniczenie lub brak dodatkowego przeciwpróchnicowego wpływu fluoru uwalnianego z materiałów szkło-jonomerowych, choć kontrolowane badania kliniczne z trzy-pięcioletnim okresem obserwacji wskazują na niską częstość próchnicy wtórnej i redukcję próchnicy zębów przylegających do uzupełnień szkło-jonomerowych. Istnieją badania, które wykazały, że fluor uwalniający się z cementów szkło-jonomerowych może zapobiec wtórnej próchnicy w warunkach in vitro, ale nie wykazuje takiego działania in vivo.[25]
Podsumowanie
Próchnica wtórna jest trudna w diagnostyce klinicznej.[21] Obecność ubytku tkanek, konsystencja lub twardość oraz kolor zębiny i szkliwa są uważane za najlepsze kliniczne paramenty do oceny aktywności i rozległości zarówno próchnicy pierwotnej, jak i wtórnej. Najpewniejszym kryterium pozwalającym na zdiagnozowanie próchnicy wtórnej jest obecność ubytku z odsłoniętą zębiną. Najczęściej próchnica wtórna występuje na powierzchniach stycznych, ponieważ płytka bakteryjna jest trudna do usunięcia.[21] Wszystkie wypełnienia są nieszczelne i nie chronią skutecznie przed próchnicą wtórną. Dlatego postępowanie terapeutyczne oprócz leczenia obejmującego naprawę lub wymianę wypełnienia powinno bezwzględnie zawierać instruktaż, motywację i kontrolę pacjenta w zakresie higieny jamy ustnej oraz profilaktykę próchnicy opartą na związkach fluoru.[6,7,13,21] Tym bardziej że udowodniono, że próchnica wtórna wewnętrzna nie rozwija się w warunkach in vivo bez próchnicy wtórnej zewnętrznej, zależnej od płytki bakteryjnej.
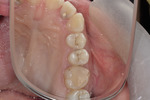
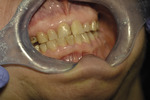
Należy pamiętać, że według obecnej wiedzy usunięcie zdrowej tkanki zęba w celu zapobiegania próchnicy nie jest i nigdy nie powinno być uznawane za uzasadnione u pacjentów z niskim ryzykiem próchnicy. Ponieważ skuteczne środki zapobiegania próchnicy są już powszechnie dostępne, rozszerzenie ubytku w celu zapobiegania przed próchnicą nie może być uzasadnione nawet u pacjentów z grupy wysokiego ryzyka. Według najnowszej wiedzy leczenia, wymiany lub naprawy wymaga próchnica wtórna aktywna, ponieważ dochodzi w jej przebiegu do znacznego zakażenia zębiny. Nie ma jednak dotychczas jednoznacznych kryteriów diagnostycznych tego typu próchnicy. W przypadkach szpary brzeżnej ponad 0,4 mm należy ją wstępnie poszerzyć i ocenić, czy występuje w tym miejscu aktywna próchnica wtórna (miękka, wilgotna zębina o różnym zabarwieniu) oraz zbadać jej zasięg. Jeśli stwierdzamy próchnicę i jej zasięg jest duży, należy całkowicie wymienić wypełnienie. Jeśli zmiana jest zlokalizowana, dokonuje się naprawy wypełnienia i szparę można wypełnić amalgamatem, płynnym kompozytem lub innym materiałem (ryc. 7). W każdym przypadku niezbędna jest odpowiednia technika i trzymanie się zasad zakładania materiału określonych przez producenta. Jeśli natomiast zmiana jest mała, diagnoza niepewna, pacjent powinien być odpowiednio poinformowany, zobowiązany do wizyty kontrolnej, a zmiana winna podlegać obserwacji. Należy również uwzględnić sytuację, gdy pacjent żąda wymiany wypełnienia ze względów estetycznych (ryc. 8).
Komentarz
Dr hab. med. Jolanta Pytko-Polończyk, prof. UJ
Zakład Stomatologii Zintegrowanej Instytutu Stomatologii UJ CM
Dr hab. med. Jolanta Pytko-Polończyk, prof. UJ
Próchnica wtórna (caries secundaria, secondary caries, recurrent caries) to jeden z najczęstszych powodów zgłaszania się pacjentów do lekarza dentysty. Przyczyn powstawania próchnicy wtórnej jest wiele, a jej wykrycie i właściwa terapia nierzadko stanowią problem kliniczny. W artykule bardzo wnikliwie przedstawiono problem caries secundaria, biorąc pod uwagę wpływ mikroflory, z bakterią Streptococcus mutans na czele oraz znaczącą rolą biofilmu. Scharakteryzowano typy próchnicy wtórnej oraz możliwości postępowania w zależności od obrazu klinicznego. Na dołączonych do artykułu fotografiach pokazano przypadki kliniczne wraz z diagnozą oraz rodzajem postępowania w zależności od rozpoznania. Ten wydawałoby się oczywisty problem stomatologiczny często jest nieprawidłowo rozpoznany i źle leczony. Zachęcam zatem wszystkich do uważnego przeczytania artykułu i wyciągnięcia właściwych wniosków.