Stomatologia interdyscyplinarna
Zmiany w jamie ustnej w przebiegu chorób wenerycznych
Lek. Klaudia Dopytalska1
Lek. Agata Błaszczak1
Lek. Dagmara Filipiak1
Dr hab. med. Irena Walecka, prof. CMKP2
Zakażenia przenoszone drogą płciową wciąż stanowią wyzwanie epidemiologiczne, a także często diagnostyczne i terapeutyczne. Światowa Organizacja Zdrowia (WHO) szacuje, że dziennie notuje się około miliona nowych zachorowań. Choroby weneryczne wywołuje około 30 patogenów, z których najczęstsze to rzęsistkowica, rzeżączka, chlamydioza, kiła oraz infekcje wirusowe takie jak opryszczka płciowa, zakażenie HPV (human papilloma virus) oraz zakażenia wywołane HIV. Zmiany w obrębie błony śluzowej jamy ustnej stanowią częstą manifestację chorób przenoszonych drogą płciową. Podczas badania przedmiotowego jamy ustnej należy zwrócić szczególną uwagę na obecność objawów takich jak pęcherzyki, nadżerki, owrzodzenia, zaczerwienienie, naloty czy powiększenie migdałków podniebiennych.[1,2]
Rzeżączkowe zapalenie gardła
Do zakażenia dochodzi najczęściej poprzez stosunek orogenitalny. W ślinie osób chorych gonokoki stwierdzane są u ok. 67 proc. pacjentów, mimo to zakażenie przez pocałunek uznawane jest za mało prawdopodobne. W ok. 90 proc. przypadków przebieg choroby jest bezobjawowy.[2] U pacjentów objawowych występuje ból gardła, szczególnie podczas przełykania, glossodynia, wzrost lepkości śliny, cuchnący oddech. Klinicznie obserwuje się zaczerwienienie i obrzęk tylnej ściany gardła oraz łuków podniebiennych. Czasem stwierdza się dodatkowo ropną wydzielinę pokrywającą migdałki, podniebienie miękkie i tylną ścianę gardła, bolesne niewielkie owrzodzenia błony śluzowej, płomiennoczerwone wrażliwe dziąsła, którym może towarzyszyć martwica brodawek międzyzębowych lub owrzodzenie języka. Mogą występować bolesne, powiększone okoliczne węzły chłonne oraz podwyższona temperatura ciała.
Do metod diagnostycznych stosowanych w celu identyfikacji N. gonorrhoeae z wydzieliny gardła należy test amplifikacji kwasów nukleinowych (ang. nucleid acid amplification test – NAAT) oraz hodowla na podłożach selektywnych z dodatkiem substancji hamujących wzrost innych drobnoustrojów. Badanie mikroskopowe, używane powszechnie przy podejrzeniu zakażenia u mężczyzn z ropnym wyciekiem z cewki moczowej, nie jest zalecane przy podejrzeniu rzeżączkowego zapalenia gardła ze względu na niską swoistość i czułość. Leczenie pierwszego rzutu polega na jednorazowym domięśniowym podaniu 500 mg ceftriaksonu razem z doustnym podaniem jednorazowo 2 g azytromycyny.[3]
Chlamydiowe zapalenie gardła
Jest zwykle zakażeniem bezobjawowym. Opisywano przypadki pacjentów z wyizolowanymi chlamydiami z nosowej części gardła, których obraz kliniczny nie odbiegał od klasycznego bakteryjnego lub wirusowego zakażenia gardła. Do zakażenia dochodzi na drodze stosunków urogenitalnych; dotychczas nie udało się udowodnić transmisji zakażenia przez pocałunek.[2,4] W diagnostyce zalecane są testy amplifikacji kwasów nukleinowych, które wykrywają swoiste DNA lub RNA, jednak ich czułość i swoistość jest niższa w przypadku badania wydzielin gardła w stosunku do materiału pobranego z okolic narządów płciowych. W leczeniu stosuje się doksycyklinę w dawce 2 x 100 mg w terapii 7-dniowej lub jednorazowe podanie 2 g azytromycyny.[2,4]
Kłykciny kończyste (brodawki płciowe, brodawki weneryczne)
Brodawki płciowe są łagodnymi rozrostowymi zmianami wywołanymi przez genitalne typy wirusów brodawczaka ludzkiego (human papillomavirus – HPV). Spośród ponad 100 typów HPV za więcej niż 90 proc. przypadków kłykcin kończystych odpowiadają typy HPV-6 i HPV-11.[2] Okres wylęgania choroby wynosi od kilku tygodni do 12 miesięcy (średnio ok. 3-6 miesięcy).[1] Zmiany umiejscowione są głównie na błonach śluzowych narządów płciowych i w okolicach odbytu, rzadko na błonach śluzowych jamy ustnej, gdzie są konsekwencją stosunków orogenitalnych lub samozakażenia u osób ze zmianami w okolicy genitalnej. Kłykciny kończyste przyjmują postać miękkich, brodawkowatych grudek, mogą się powiększać, zlewać ze sobą, tworząc rozległe wykwity o kalafiorowatej powierzchni. W jamie ustnej zwykle obserwuje się je na dolnej powierzchni języka, dziąsłach, błonie śluzowej warg oraz na podniebieniu. Rozpoznanie stawia się na podstawie typowego obrazu klinicznego, w przypadkach wątpliwych może być konieczne wykonanie badania histopatologicznego. Leczenie polega na usunięciu zmian poprzez ich chirurgiczne wycięcie, zastosowanie kriochirurgii lub elektrochirurgii, bądź na stosowaniu terapii miejscowej kwasem trójchlorooctowym. Mimo prawidłowo przeprowadzonego leczenia, często występują nawroty. Na rynku dostępne są szczepionki przeciwko HPV zawierające m.in. dwa typy wirusa najczęściej odpowiedzialne za wystąpienie kłykcin kończystych. Ich rozpowszechnienie w populacji znacznie ograniczyłoby występowanie zmian.[5,6]
Zakażenie HIV
Zespół nabytego niedoboru odporności (ang. acquired immune deficiency syndrome) to choroba wywołana przez zakażenie HIV, przenoszona drogą kontaktów seksualnych, krwiopochodną oraz wertykalną. Według danych WHO, około 36,7 mln ludzi na świecie jest zakażonych tym wirusem. Dzięki nowoczesnym lekom, programom profilaktycznym i leczniczym AIDS staje się kontrolowaną chorobą przewlekłą. Ze względu na szerokie spektrum objawów, we wczesnym wykrywaniu zakażenia HIV istotna jest rola lekarzy różnych specjalności. Objawy na błonach śluzowych mogą się pojawić w każdym okresie zakażenia. Ponadto niektóre choroby błon śluzowych mogą przybierać nietypowy obraz kliniczny i być oporne na klasyczne leczenie. W diagnostyce zakażenia HIV stosuje się przesiewowe testy serologiczne (przeciwciała anty-HIV), a w przypadku wyników dodatnich konieczne jest wykonanie testu potwierdzenia Western-Blot.[2,7]
Ze względu na nieprawidłowe funkcjonowanie układu immunologicznego w przebiegu zakażenia HIV, obserwuje się częste występowanie zakażeń bakteryjnych jamy ustnej, w tym zapaleń dziąseł i przyzębia. Martwiczo-wrzodziejące zapalenie dziąseł NUG (ang. Necrotizing Ulcerative Gingivitis) wywołane przez krętki lub wrzecionowce to częsta manifestacja zakażenia HIV w obrębie jamy ustnej. Do objawów należy nagłe, samoistne pojawienie się płomiennoczerwonych, obrzękniętych, krwawiących dziąseł z towarzyszącą bolesnością i nieprzyjemnym zapachem z ust (fetor ex ore). Może dochodzić do martwicy brodawek międzyzębowych z tworzeniem się owrzodzeń pokrytych szarą, martwiczą tkanką.
W przypadkach wystąpienia objawów ogólnoustrojowych (gorączka, złe samopoczucie, powiększenie węzłów chłonnych) zalecana jest antybiotykoterapia preparatem metronidazolu. Martwiczo-wrzodziejące zapalenie przyzębia NUP (ang. Necrotizing Ulcerative Periodontitis) przebiega z szybko postępującą destrukcją przyczepu nabłonkowego i kości. Charakteryzuje się bólem, samoistnymi krwawieniami z obrzękiem, owrzodzeniami, gwałtownie postępującą recesją dziąsła oraz szybką utratą kości. Aby zapobiec dalszemu postępowaniu objawów, wskazane jest leczenie zabiegowe i antybiotykoterapia.[8-10]
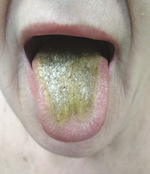
U pacjentów z zakażeniem HIV bardzo często dochodzi do rozwoju zakażeń grzybiczych o nawracającym, przewlekłym charakterze, opornych na leczenie (ryc. 1). Do najczęstszych należy kandydoza jamy ustnej, wywołana przez grzyba drożdżopodobnego Candida albicans. Oprócz typowych objawów, takich jak białawoszare naloty lub rumień, mogą się pojawić także zmiany rumieniowo-zanikowe, niebolesne nadżerki na ścieńczałym podłożu (zwykle podniebienie twarde i błona śluzowa policzków). Rzadziej obserwowana jest postać przerostowa z wyniosłymi szarobiaławymi wykwitami, często zlokalizowanymi wokół próchniczo zmienionych zębów. Do szczególnych postaci kandydozy jamy ustnej u pacjentów z defektami immunologicznymi należy linijny rumień dziąsłowy, przebiegający pod postacią czerwonego pasma wzdłuż brzegu dziąsłowego. W leczeniu stosuje się miejscowe preparaty nystatyny, mikonazolu lub ketokonazolu. W przypadku nieskuteczności terapii miejscowej zalecane są doustne preparaty ketokonazolu i flukonazolu.[1,2,8-10]
Obserwuje się także częstsze infekcje wirusowe jamy ustnej. w tym cięższy przebieg zakażenia HSV (ang. herpes simplex virus) z obecnością rozległych, bolesnych nadżerek w obrębie błony śluzowej jamy ustnej. Do charakterystycznych objawów zakażenia HIV w obrębie jamy ustnej należy leukoplakia włochata (ang. hairy leukoplakia). W patogenezie tego schorzenia bierze udział wirus Ebsteina-Barr (HHV-4). Najczęściej zajęte są boczne powierzchnie języka, pod postacią licznych białych, wyniosłych, niebolesnych grudek, układających się w prążki. W leczeniu stosuje się wysokie dawki acyklowiru w formie doustnej lub parenteralnej.[8-10]



_opt.jpeg)