IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Praktyka kliniczna
Kiedy mówimy o chorobie, a kiedy o zespole Raynauda?
Dr hab. med. Sławomir Jeka
W przypadku pacjenta z objawem Raynauda najważniejsze jest właściwe różnicowanie. W pierwszej kolejności trzeba zatem wskazać, czy objaw jest pierwotny, czy wtórny. Od tego zależeć będzie dalsze postępowanie terapeutyczne
Objaw Raynauda występuje zarówno w chorobie, jak i w zespole Raynauda. Nazwa pochodzi od nazwiska Maurice’a Raynauda, który jako pierwszy w 1862 roku opisał epizod blednięcia palców pod wpływem zimna.
DIAGNOZA
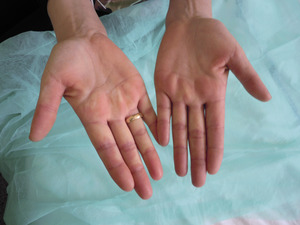
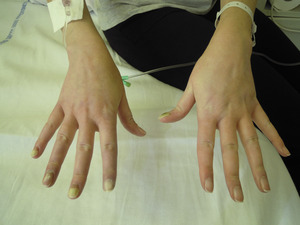
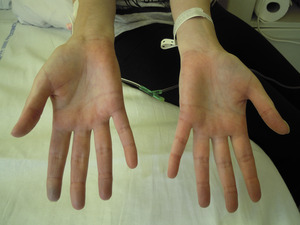
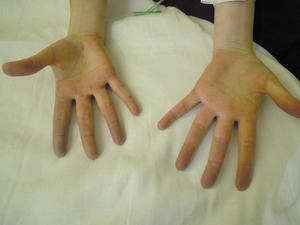
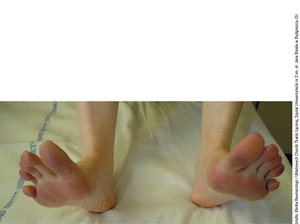
Objawem Raynauda określamy epizod skurczu naczyń krwionośnych palców, najczęściej rąk, ale też palców stóp. Objaw może być również poszerzony na inne części ciała: nos, uszy lub w przypadku kobiet – sutki. Jest on wynikiem przejściowego skurczu małych tętnic prekapilarnych, czyli tętniczek przedwłośniczkowych, oraz naczyń tętniczo-żylnych. O ile skurcz naczyń skórnych jest naturalną reakcją na zimno, to w przypadku osób z objawem Raynauda naczynia kurczą się znacznie silniej niż u osób zdrowych. Charakterystyczne zmiany barwy polegające na blednięciu, sinieniu i zaczerwienieniu widoczne są zwykle na palcach rąk. W niektórych przypadkach jest to tylko jeden palec lub jego część, w innych – kilka palców, całe ręce, a nawet proksymalne odcinki przedramion. Dolegliwości ze strony palców stóp są rzadsze, prawdopodobnie dlatego, że stopy chronione są przez obuwie. Przebieg typowego objawu Raynauda wygląda charakterystycznie, z zarysowaniem wyraźnych granic. To niezwykle istotne, ponieważ nie można stwierdzić objawu Raynauda u pacjenta, który ma po prostu sine dłonie. W przypadku objawu muszą wystąpić trzy kolory, jak na fladze Francji, oddzielone widoczną granicą:
1. w pierwszej fazie – skurczu naczynia – dochodzi do niedokrwienia, zblednięcia skóry – kolor biały
2. następnie mamy do czynienia z fazą zastoju, czyli z sinieniem skóry – kolor niebieski
3. na końcu pojawia się faza wtórnego przekrwienia, czyli zaczerwienienia – kolor czerwony.
Epizod ma więc trzy fazy, po których dolegliwości ustępują. Ale w zależności od charakteru objawu Raynauda, dochodzi – lub nie – do zmian strukturalnych w naczyniu.
OBJAW PIERWOTNY I WTÓRNY
Dlatego właśnie przy omawianiu objawu niezbędny jest jego podział. Może mieć on bowiem charakter pierwotny – idiopatyczny – lub wtórny. Pierwszy z nich występuje zdecydowanie częściej, ponieważ dotyczy około 80 proc. przypadków. Nazywamy go chorobą Raynauda. Choroba ta diagnozowana jest od czterech do nawet dziewięciu razy częściej u młodych dziewcząt i kobiet niż u mężczyzn. Prawdopodobnie jest to efektem funkcji czynności gonad, zwłaszcza u młodych kobiet pokwitających. Co więcej, schorzenie dotyka w większości kobiety mieszkające w chłodnym klimacie.
W przypadku choroby Raynauda zaburzenia ukrwienia mają charakter funkcjonalny. Dochodzi zatem do zaburzeń naczynio-ruchowych, które z kolei prowadzą do skurczu. Skurcz pojawia się głównie pod wpływem zimna rozumianego zarówno jako ochłodzenie, jak i różnica temperatur. Może powstawać on również w wyniku stresu.
Objaw Raynauda w chorobie Raynauda nie prowadzi więc do zmian strukturalnych w naczyniu, jest chorobą łagodną, która z reguły nie wymaga postępowania farmakologicznego. Pacjent z tą dolegliwością powinien unikać zimna i nie doprowadzać do wychłodzenia ciała. Musi zatem chronić przed zimnem całe ciało, nie tylko ręce. Stąd tak ważne jest zakładanie czapki. Oczywiście na tyle, na ile to możliwe, chory powinien też unikać stresu i – co bardzo istotne – nie palić tytoniu. Ostatnie przeciwwskazanie wynika z faktu, że w dymie tytoniowym obecne są substancje obkurczające naczynia i uszkadzające śródbłonek.
Jeśli natomiast myślimy o leczeniu farmakologicznym, pacjentowi z chorobą Raynauda nie wolno ordynować leków z grupy β-adrenolityków. Wskazane są natomiast blokery kanału wapniowego, na przykład nifedypina czy amlodypina, a także pentoksyfilina. Przy czym, jak wspomniałem, postępowanie niefarmakologiczne jest z reguły wystarczające.