IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Sympozjum: zaburzenia snu
Obturacyjny bezdech podczas snu: wskazówki dla lekarzy niezajmujących się zaburzeniami snu
Ian E. Smith, consultant respiratory physician and director, Timothy G. Quinnell, consultant respiratory physician
Obturacyjny bezdech podczas snu (OSA – obstructive sleep apnea) jest powszechnym schorzeniem, które ma znaczny wpływ na jakość życia i wiąże się ze skróceniem jego oczekiwanej długości. W większości przypadków leczeniem zajmują się lekarze specjalizujący się w chorobach układu oddechowego. Istnieją ustalone, oparte na dowodach naukowych wytyczne dotyczące leczenia, szczególnie za pomocą stałego dodatniego ciśnienia w drogach oddechowych (CPAP – continuous positive airway pressure).1 Biorąc pod uwagę częstość występowania tego schorzenia w populacji dorosłych na poziomie co najmniej 2%, wydaje się nieuniknione, że z pacjentami z obturacyjnym bezdechem podczas snu, wśród których aż u 80% choroba będzie nierozpoznana, będą mieli do czynienia lekarze różnych specjalności. Tacy pacjenci mogą być nawet konsultowani na oddziałach ratunkowych lub ambulatoryjnie z powodu objawów charakterystycznych również dla innych chorób lub z powodu schorzeń współistniejących, predysponujących do wystąpienia obturacyjnego bezdechu podczas snu. Przy przepisywaniu leków pacjentom z OSA należy zwrócić uwagę między innymi na ryzyko sedacji.
Artykuł dotyczy zagadnień związanych z obturacyjnym bezdechem podczas snu, które znajdują się w obszarze zainteresowań również lekarzy specjalności niekardiologicznych. Powiązania OSA z układem krążenia są tematem odrębnego artykułu (patrz s. 42).
Objawy
Większość pacjentów z obturacyjnym bezdechem podczas snu stanowią mężczyźni w średnim wieku, a 70% z nich to osoby otyłe. Nie można jednak zakładać, że wszyscy pacjenci odpowiadają temu opisowi. Bardziej szczegółowy profil ryzyka przedstawiono w tabeli.2
|
Tabela. Skala oceny STOP BANG. To walidowane narzędzie może być użyte jako szybki test przesiewowy prawdopodobieństwa występowania obturacyjnego bezdechu podczas snu (OSA); szczególnie polecany przy ocenie ryzyka przedoperacyjnego i kwalifikacji do diagnostyki zaburzeń oddychania. Opublikowano za zgodą Wolters Kluwer.2 |
||
|
Objaw |
Pytanie |
|
|
S (snoring) |
Chrapanie |
Czy głośno chrapiesz (głośniej niż mówisz lub tak głośno, że chrapanie jest słyszalne przez zamknięte drzwi)? |
|
T (tiredness) |
Zmęczenie |
Czy często czujesz się zmęczony, osłabiony lub senny w ciągu dnia? |
|
O (observed apnea) |
Obserwowany bezdech |
Czy ktoś zauważył u ciebie przerwy w oddychaniu podczas snu? |
|
P (pressure) |
Ciśnienie |
Czy stwierdzono u ciebie wysokie ciśnienie tętnicze lub jesteś leczony z tego powodu? |
|
B (BMI) |
BMI >35 kg/m2 |
|
|
A (age) |
Wiek >50. r.ż. |
|
|
N (neck) |
Obwód szyi >40 cm |
|
|
G (gender) |
Płeć męska |
|
Wysokie ryzyko OSA: ≥3 odpowiedzi TAK
Niskie ryzyko OSA: <3 odpowiedzi TAK
BMI (body mass index) – wskaźnik masy ciała
Najczęstszymi objawami tego schorzenia są: senność w ciągu dnia oraz sen niedający odpoczynku i skutkujący słabą koncentracją. Powszechne jest również obniżenie nastroju i problemy w życiu małżeńskim.3 Objawy te obniżają jakość życia, ale mogą być błędnie interpretowane jako wynik zmęczenia lub depresji. Głównym objawem, szczególnie u kobiet, może być uczucie ciągłego zmęczenia, połączone z brakiem energii, nie zaś niekontrolowane zasypianie w ciągu dnia. Ból głowy, szczególnie po przebudzeniu, jest uważany za objaw obturacyjnego bezdechu podczas snu i może pojawiać się w sytuacji, gdy ciężka postać tego schorzenia prowadzi do zaburzeń wentylacji z retencją CO2, ale ból głowy jako jedyny objaw nie wskazuje jeszcze na obturacyjny bezdech, nawet jeżeli występuje po przebudzeniu.4
Kolejnym częstym objawem obturacyjnego bezdechu podczas snu jest nykturia. Dochodzi do niej prawdopodobnie na skutek wahań wartości ujemnego ciśnienia w klatce piersiowej podczas epizodów bezdechu, co prowadzi z kolei do wzrostu ciśnienia przezściennego w jamach serca. W wyniku rozciągania przedsionków następuje zwiększone uwalnianie przedsionkowego peptydu natriuretycznego (ANP – atrial natriuretic peptide), który ma działanie diuretyczne. Sama nykturia rzadko skutkuje sennością w ciągu dnia, lecz w przypadku współwystępowania tych objawów powinno się wykonać badania w kierunku zaburzeń snu. Częstość epizodów nykturii jest dobrym predyktorem ciężkości OSA, porównywalnym do pomiarów wskaźnika bezdechu i spłycenia oddechu (AHI – apnea-hypopnea index).5
Innym powszechnie występującym objawem u mężczyzn jest impotencja. Wprawdzie rzadko stanowi to główny problem, z którym zgłaszają się do lekarza pacjenci z obturacyjnym bezdechem podczas snu, ale diagnostyka impotencji u mężczyzn z OSA powinna być odłożona do momentu wdrożenia właściwego leczenia zaburzeń oddychania podczas snu.
Sporadycznie pacjenci zgłaszają się również z powodu krótkotrwałego nasilenia senności, która może postępować, prowadząc w końcu do śpiączki wywołanej retencją CO2. Wprawdzie u tych pacjentów może występować też hipowentylacja spowodowana otyłością lub przewlekła obturacyjna choroba płuc,6 ale w niektórych przypadkach zagrażające życiu pogorszenie stanu związane jest wyłącznie z OSA. Często stwierdza się także serce płucne. Początkowe leczenie może polegać na zastosowaniu intubacji i wentylacji mechanicznej lub wentylacji nieinwazyjnej na oddziale ratunkowym. Wynik tej terapii jest zazwyczaj pomyślny. W dalszym postępowaniu w warunkach domowych właściwe jest zastosowanie CPAP.
Zespół metaboliczny i obturacyjny bezdech podczas snu
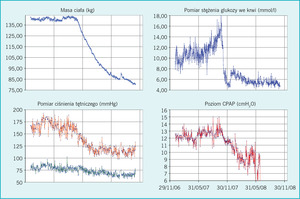
U pacjentów z obturacyjnym bezdechem podczas snu powszechnie współwystępują: otyłość brzuszna, oporność na insulinę, dyslipidemia i nadciśnienie tętnicze. Sama redukcja masy ciała może prowadzić do ustąpienia wszystkich czynników ryzyka choroby niedokrwiennej serca (ryc.).
Wiele aspektów dotyczących wzajemnych powiązań między otyłością i OSA przedstawiono w jednym z niedawno opublikowanych artykułów.7 Związek między OSA i otyłością może być dwukierunkowy. Udowodniono bowiem, że zaburzenia snu mogą prowadzić do wzrostu masy ciała, a leczenie bezdechu za pomocą CPAP może przyczyniać się do redukcji trzewnej tkanki tłuszczowej. W randomizowanym badaniu klinicznym z grupą kontrolną, dotyczącym pacjentów z umiarkowanym OSA, wykazano skuteczność redukcji masy ciała poprzez ściśle nadzorowane ograniczenie liczby kalorii w diecie.8 W przypadkach opornych na interwencję behawioralną może być wskazana operacja bariatryczna, która prowadzi do znacznej redukcji stopnia ciężkości OSA.
W analizie regresji, uwzględniającej wpływ otyłości, wykazano, że obturacyjny bezdech podczas snu jest niezależnym czynnikiem ryzyka insulinooporności.9 Szacuje się, że 20% pacjentów z cukrzycą typu 2 cierpi na OSA, ale terapia z wykorzystaniem CPAP nie zawsze poprawia kontrolę glikemii.10 Trwała redukcja masy ciała może być również w tym przypadku najskuteczniejszym sposobem postępowania.
Kluczowe zagadnienia
• U większości pacjentów z obturacyjnym bezdechem podczas snu schorzenie to nie zostało jeszcze rozpoznane. Objawy takie jak senność i zmęczenie, obniżony nastrój, nykturia oraz impotencja powinny skłaniać do skierowania pacjenta na badania specjalistyczne do ośrodków zajmujących się zaburzeniami snu.
• Istnieje złożona zależność pomiędzy zespołem metabolicznym a obturacyjnym bezdechem podczas snu.
• U wszystkich pacjentów z nadwagą i współistniejącym obturacyjnym bezdechem podczas snu należy zdecydowanie dążyć do redukcji masy ciała.
• Leczenie niedoczynności tarczycy i akromegalii może spowodować ustąpienie obturacyjnego bezdechu podczas snu.
• Należy zachować dużą ostrożność w przepisywaniu pacjentom z obturacyjnym bezdechem podczas snu opioidów.
Zaburzenia endokrynologiczne a obturacyjny bezdech podczas snu
Niedoczynność tarczycy
Objawy kliniczne obturacyjnego bezdechu podczas snu i niedoczynności tarczycy mogą się nakładać, a niedoczynność tarczycy może być również przyczyną OSA. Subkliniczną niedoczynność stwierdzono aż u 11% pacjentów z nowo rozpoznanym bezdechem,11 a wg jednego z opisów serii przypadków u 30% pacjentów z niedoczynnością tarczycy rozpoznano również obturacyjny bezdech podczas snu.12 Pomimo trwających dyskusji na temat korzyści ekonomicznych wynikających z badań przesiewowych w kierunku niedoczynności tarczycy u pacjentów z OSA należy wziąć pod uwagę, że zastosowanie tyroksyny może spowodować ustąpienie bezdechu u pacjentów z potwierdzoną chorobą i wyraźnie podwyższonym stężeniem hormonu tyreotropowego (TSH – thyroid-stymulating hormone). Korzyści kliniczne, będące prawdopodobnie wynikiem zmian w obrębie górnych dróg oddechowych, mogą pojawić się, zanim dojdzie do zmniejszenia masy ciała.11