IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Choroby naczyniowe
Zakrzepica zatok i żył mózgowia – rozpoznawanie i leczenie
Halina Sienkiewicz-Jarosz
Wprowadzenie
Zakrzepica zatok i żył mózgowia (cerebral vein and dural sinus thrombosis, CVT) występuje rzadko. Szacuje się, że jej skutkiem jest mniej niż 1% wszystkich udarów mózgu. W wielu przypadkach choroba nie jest rozpoznawana lub jest zdiagnozowana zbyt późno, a wtedy jej konsekwencje są bardzo poważne. Trudności diagnostyczne wynikają z bogatej symptomatologii, w dużym stopniu zależnej od lokalizacji zmian zakrzepowych, podostrego przebiegu, jak również małej czułości rutynowych metod neuroobrazowych, takich jak tomografia komputerowa bez środka cieniującego. Aktualne metody leczenia obejmują stosowanie leków przeciwkrzepliwych, takich jak heparyna niefrakcjonowana i drobnocząsteczkowa, leczenie antykoagulacyjne oraz objawowe, obejmujące leki przeciwpadaczkowe i obniżające podwyższone ciśnienie śródczaszkowe.
Epidemiologia
Epidemiologia zakrzepicy zatok i żył mózgowia nie jest do końca ustalona, ponieważ w wielu przypadkach choroba przebiega podostro i możliwa jest samoistna rekanalizacja niedrożnego naczynia. W jedynym do tej pory badaniu populacyjnym przeprowadzonym w Danii stwierdzano, że zapadalność wynosi 1,32 na 100 000 mieszkańców na rok. Najwyższa zapadalność dotyczyła kobiet w wieku 31-50 lat i wynosiła 2,78 (95% PU 1,98-3,82).1 Z kolei w kanadyjskim badaniu oszacowano, że zapadalność wynosi 0,67 przypadku na 100 000 osób poniżej 18 roku życia, z czego 43% dotyczy noworodków.2 Według największego badania kohortowego (International Study on Cerebral Venous and Dural Sinuses Thrombosis [ISCVT]), 487 (78%) z 624 przypadków dotyczyło pacjentów poniżej 50 roku życia.3,4
Czynniki ryzyka
Uważa się, że etiologia zakrzepicy żył i zatok mózgowia jest wieloczynnikowa. We wspomnianym badaniu kohortowym (ISCVT) w 44% przypadków stwierdzano więcej niż jeden potencjalny czynnik etiologiczny. Oznacza to, że identyfikacja jednego czynnika nie zwalnia z dalszych poszukiwań innych potencjalnych przyczyn zachorowania, np. wrodzonej trombofilii, którą stwierdza się w około 21%.4 Sugerowane badania w kierunku trombofilii wymieniono w ramce.
Ramka. Badania w kierunku trombofilii zalecane w CVT4-6
- Antykoagulant toczniowy
- Przeciwciała antykardiolipinowe
- Stężenie białka C i S (badanie wykonuje się 2-4 tygodnie po zakończeniu leczenia antykoagulantem)
- Antytrombina III (badanie wykonuje się 2-4 tygodnie po zakończeniu leczenia antykoagulantem)
- Homocysteina (silny niezależny czynnik ryzyka obecny u 27-43% chorych z CVT)
- Mutacje czynnika V Leiden
- Mutacje genu dla protrombiny (G20210)
- Czynnik VIII
Należy pamiętać, że czynniki ryzyka mają różną siłę oddziaływania i mogą wzajemnie nasilać swoje efekty. Na przykład mutacja G20210A w genie dla protrombiny jest związana z ilorazem szans (OR) 14,7 dla zakrzepicy żylnej, a występujący jednocześnie polimorfizm promotora GC białka C zwiększa OR do 19,7. Włączenie osobie z dwoma wymienionymi wcześniej czynnikami hormonalnej antykoncepcji może zwiększyć OR do 149. Sama antykoncepcja doustna jest związana z OR rzędu 22. Z kolei terapia estrogenowa u kobiety z polimorfizmem GC białka C daje OR 24. Czynniki ryzyka zakrzepicy żył i zatok mózgowia podsumowano w tabeli 1.2-6
Symptomatologia
Pierwszy opisany przypadek zakrzepicy żylnej (1825 r.) dotyczył młodego mężczyzny z bólem głowy i napadami padaczkowymi. Najczęstszym objawem CVT jest właśnie ból głowy, obecny w około 95% przypadków. Ból głowy w CVT opisywany jest najczęściej jako opasujący, czasem dobrze zlokalizowany, rzadziej pulsujący. W 30-50% przypadków występują cechy wzmożonego ciśnienia śródczaszkowego (ból głowy, wymioty, obrzęk tarcz nerwów wzrokowych, niedowład nerwu VI jedno- lub obustronny). Ogniskowe objawy neurologiczne występują u 30-80% i mogą obejmować niedowłady, zaburzenia mowy, zaburzenia świadomości, niedowidzenie, ataksję, niedowłady nerwów czaszkowych.2,6-8 U 10-15% chorych pierwszym objawem są drgawki. W przebiegu choroby drgawki pojawiają się znacznie częściej, bo aż w 10-76% przypadków. Zakrzepica żył głębokich mózgowia czy masywna zakrzepica zatoki prostej jest zwykle związana z zaburzeniami świadomości, raczej o charakterze ilościowym (10-63%), rzadziej jakościowym (15-20%). Typowym objawem zakrzepicy zatoki jamistej jest bolesny wytrzeszcz gałki ocznej i obrzęk twarzy, wynikające z utrudnionego odpływu żylnego. Inne objawy CVT to: ból ucha, bóle zębów, twarzy, obrzęk okolicy zausznej, gorączka, objawy oponowe.2,4,7-9
Diagnostyka
Rozpoznanie CVT nastręcza zwykle wiele trudności. Objawy narastają podostro, rzadziej ostro lub przewlekle. W badaniu ISCVT u 37% pacjentów stwierdzano ostry początek objawów (tj. w ciągu 48 godzin), u 56% początek był podostry, a objawy narastały w czasie od 48 godzin do 30 dni, u 7% pacjentów CVT rozwijała się powoli w czasie powyżej 30 dni.3 Średni czas między początkiem objawów a hospitalizacją wynosił 4 dni, z kolei od początku objawów do rozpoznania upływało średnio 7 dni.3
Podejrzenie CVT powinny nasuwać bóle głowy oraz objawy wzmożonego ciśnienia śródczaszkowego, zwłaszcza u młodych pacjentów. Ważne jest uwzględnienie w procesie diagnostycznym potencjalnych czynników ryzyka (ciąża, antykoncepcja hormonalna, choroby autoimmunologiczne, infekcje). Większość pacjentów zgłasza opasujące bóle głowy o narastającym nasileniu, mniejsza grupa relacjonuje zlokalizowany ból głowy, zwykle o większym nasileniu w godzinach porannych. W 25% przypadków CVT bólowi głowy nie towarzyszą inne objawy.4 Często pacjenci trafiają do szpitala w czasie, gdy dochodzi już do powikłań w postaci udaru (zwykle ogniska krwotoczne wynikające z przekrwienia biernego) i deficytu neurologicznego, po napadzie drgawek i (lub) z powodu zaburzeń świadomości. Objawom udaru towarzyszą objawy wzmożonego ciśnienia śródczaszkowego. Częstym objawem CVT, jak wspomniano, są również napady drgawek (średnio 40% w różnych badaniach).2,4,6
Według danych z International Study on Cerebral Venous and Dural Sinus Thrombosis3 najczęściej dochodzi do zakrzepicy zatoki strzałkowej górnej (62%), następnie zatoki poprzecznej (41-45%), zatoki prostej (18%), żył powierzchownych – korowych (wyniki badań są rozbieżne – 6-17%), żyły szyjnej wewnętrznej (12%), układu żył głębokich (11%), zatoki jamistej (3%), żył móżdżku (2%).4,10
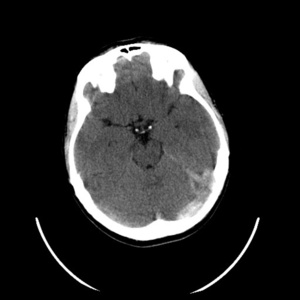
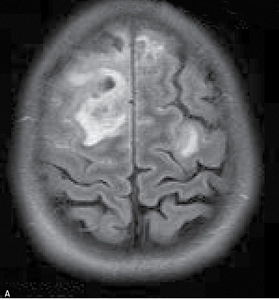
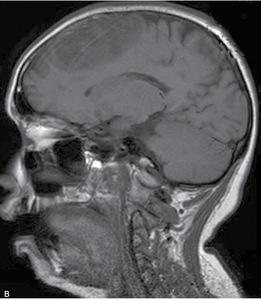
Rutynowa tomografia komputerowa bez środka cieniującego w 20% przypadkach pozwala stwierdzić hiperintensywne skrzepliny w rzucie zatok lub żył mózgowia (dense clot sign) (ryc. 1). W przypadku zakrzepicy żył korowych niekiedy widoczny jest tzw. objaw struny (czyli linijna, hiperintensywna zmiana odpowiadająca zakrzepowi w świetle naczynia żylnego). Pośrednim objawem CVT są cechy obrzęku mózgu (np. spłycenie bruzd, zwężenie układu komorowego, obserwowano w 20-50% przypadków). Charakterystyczna dla udaru żylnego jest lokalizacja ogniska naczyniopochodnego (zarówno niedokrwiennego, jak i krwotocznego) nie odpowiadająca zakresowi unaczynienia tętnic mózgowych, oraz liczne izolowane ogniska położone podkorowo z zaoszczędzeniem kory mózgu.11 Zakrzepica zatoki prostej zwykle upośledza drenaż żylny na dużym odcinku, co skutkuje zmianami zlokalizowanymi w rejonie parasagitalnym (ryc. 2A, B). Zakrzepica żyły zespalającej dolnej (żyła Labbego) prowadzi do zmian w płacie skroniowym. Zakrzepica żył głębokich mózgu powoduje jednostronne lub obustronne zmiany we wzgórzach, jądrach podstawy i torebce wewnętrznej.11W około 30-40% przypadków CVT towarzyszą ogniska krwotoczne. Zgodnie ze stanowiskiem ekspertów American Heart Association (AHA) i American Stroke Association (ASA) w przypadkach krwotoków płatowych o niejasnej etiologii i (lub) lokalizacji nieodpowiadajęcej zakresowi unaczynienia tętniczego, należy brać pod uwagę możliwość CVT.4,11