IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Ocena aktualnych wytycznych dotyczących cukrzycy typu 2:
w czym są zbieżne, a w czym rozbieżne?
Evelyn Tan, PharmD, Jennifer Polello, MHPA, MCHES, Lisa J. Woodard, PharmD, MPH
Aby zapewnić pacjentom jak najlepsze leczenie, personel medyczny polega na doświadczeniu i ocenie klinicznej, piśmiennictwie oraz wytycznych opartych na dowodach z badań naukowych, które ułatwiają podejmowanie decyzji i stanowią punkt odniesienia w dążeniu do optymalnych wyników leczenia. Opublikowano różne wytyczne, którymi może posługiwać się personel medyczny opiekujący się chorymi na cukrzycę typu 2. W Stanach Zjednoczonych należą do nich wytyczne American Diabetes Association (ADA),1 Światowej Organizacji Zdrowia (WHO),2 American Association of Clinical Endocrinologists (AACE),3 Indian Health Service (IHS)4 oraz Center for Medicaid and Medicare Services (CMS).5 Te wytyczne pozostają aktualne dzięki okresowym przeglądom dostępnego piśmiennictwa i wyników badań naukowych dokonywanym w celu zapewnienia ich zgodności z najnowszymi dostępnymi danymi.
Praktykujący lekarze i różne komitety opracowujące wytyczne mogą mieć różny punkt widzenia na to, w jaki sposób najlepiej uwzględnić opublikowane wyniki badań naukowych w praktyce klinicznej, kiedy leczy się pacjentów z tak złożoną chorobą, jaką jest cukrzyca typu 2. Dokonaliśmy oceny w celu zidentyfikowania zgodności i rozbieżności między różnymi wytycznymi dotyczącymi nieciężarnych dorosłych chorych na cukrzycę typu 2, uwzględniając następujące zagadnienia: przesiewowe wykrywanie cukrzycy, jej rozpoznawanie, leczenie oraz prewencję.
Przesiewowe wykrywanie cukrzycy
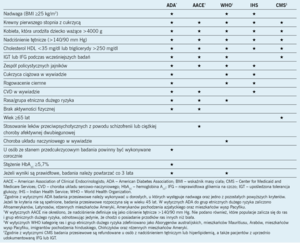
W wytycznych ADA, WHO i IHS zalecono, aby u dorosłych oceniać występowanie cukrzycy, jeżeli mają oni nadwagę (wskaźnik masy ciała [BMI] ≥25 kg/m2) i występuje u nich jeden lub więcej spośród następujących czynników ryzyka: krewny pierwszego stopnia z cukrzycą, urodzenie przez kobietę dziecka o masie ciała >4000 g, nadciśnienie tętnicze (>140/90 mm Hg), zespół policystycznych jajników, cukrzyca ciążowa w wywiadzie lub rogowacenie ciemne (tab. 1).1,2,4 Między wytycznymi istnieje jednak kilka drobnych różnic. ADA1 zaleca, aby u dorosłych ze stanem przedcukrzycowym badania przesiewowe wykonywać corocznie, a u osób dorosłych w wieku ≥45 lat bez dodatkowych obciążeń badania przesiewowe wykonywać co trzy lata. WHO2 zaleca, aby u dorosłych z chorobą układu naczyniowego w wywiadzie przesiewowe badania w kierunku cukrzycy wykonywać co trzy lata.
Natomiast w wytycznych AACE3 zalecono, aby u dorosłych oceniać występowanie cukrzycy, jeżeli spełniają oni następujące kryteria: upośledzona tolerancja glukozy (impaired glucose tolerance, IGT) lub nieprawidłowa glikemia na czczo (impaired glucose fasting, IGF) stwierdzona podczas wcześniejszych badań, choroba układu sercowo-naczyniowego w wywiadzie, pochodzenie etniczne związane z dużym ryzykiem (przodkowie rasy innej niż biała), brak aktywności fizycznej oraz stosowanie leków przeciwpsychotycznych z powodu schizofrenii lub ciężkiej choroby afektywnej dwubiegunowej (tab. 1). Główna różnica między wytycznymi AACE a wyżej wspomnianymi wytycznymi trzech organizacji polega na tym, że w wytycznych AACE nie uwzględniono BMI >25 kg/m2 jako czynnika ryzyka wskazującego na potrzebę przesiewowej oceny w kierunku cukrzycy. Tylko w wytycznych AACE zalecono, aby przesiewowe badania w kierunku cukrzycy wykonywać u osób dorosłych przyjmujących leki przeciwpsychotyczne.
W porównaniu z pozostałymi czterema w wytycznych CMS zawarto bardziej restrykcyjne kryteria zalecania badań przesiewowych w kierunku cukrzycy, ponieważ te wytyczne dotyczą refundacji kosztów świadczeń w populacjach pacjentów objętych programami Medicaid i Medicare. Zgodnie z wytycznymi CMS przesiewowe wykrywanie cukrzycy jest refundowanym świadczeniem u osób, u których rozpoznano nadciśnienie tętnicze, hiperlipidemię, upośledzoną tolerancję glukozy lub IGF, a także osób otyłych (BMI ≥30 kg/m2). Przesiewowe wykrywanie cukrzycy jest również refundowanym świadczeniem u osób z co najmniej dwoma spośród następujących czynników ryzyka: wiek ≥65 lat, nadwaga (BMI >25, ale <30 kg/m2), cukrzyca w wywiadzie rodzinnym, cukrzyca ciążowa w wywiadzie lub urodzenie dziecka ważącego >4000 g.5
Rozpoznanie cukrzycy
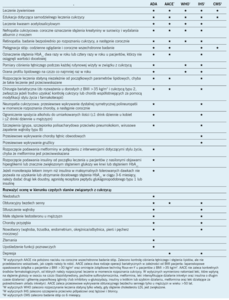
Pięć porównywanych wytycznych1-5 jest zasadniczo zgodnych pod względem kryteriów rozpoznawania cukrzycy typu 2. U nieciężarnych dorosłych rozpoznanie opiera się na stwierdzeniu stężenia glukozy w osoczu na czczo ≥126 mg/dl lub stężenia glukozy w osoczu po 2-godzinnym doustnym teście obciążenia glukozą (OGTT) w dawce 75 g wynoszącego ≥200 mg/dl (tab. 2). Te badania należy powtórzyć, jeżeli nie występuje jednoznaczna hiperglikemia.
Ważną różnicą między tymi wytycznymi jest to, że w wytycznych ADA, AACE i IHS uwzględniono stężenie hemoglobiny A1C (HbA1C) ≥6,5% jako kryterium rozpoznania cukrzycy typu 2, natomiast w wytycznych WHO i CMS – nie.1-5 Ponadto tylko w wytycznych WHO wymieniono pacjentów ze stężeniem glukozy w osoczu w przygodnym oznaczeniu wynoszącym ≥200 mg/dl oraz z klasycznymi objawami hiperglikemii lub przełomu hiperglikemicznego jako spełniających kryteria rozpoznania cukrzycy typu 2.2
Leczenie
Chorzy na cukrzycę typu 2 wymagają długoterminowych planów leczenia. Wszystkie pięć wytycznych jest zgodnych co do tego, że pacjenci mogą odnosić korzyści z leczenia żywieniowego oraz edukacji dotyczącej ich samodzielnego udziału w leczeniu cukrzycy (tab. 3).1-5 Cukrzyca typu 2 jest dożywotnią chorobą, która wymaga od pacjentów zaawansowanych umiejętności terapeutycznych. Wykazano, że edukacja diabetologiczna jest korzystnym narzędziem ułatwiającym chorym osiąganie celów leczenia. Ułatwia ona poprawę wiedzy pacjentów, co z kolei może pomóc w poprawie kontroli glikemii, długoterminowego leczenia cukrzycy oraz kontroli masy ciała.6
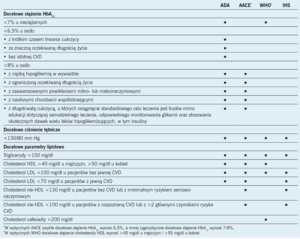
Jeżeli chodzi o leczenie, tylko w wytycznych ADA wprost zalecono rozpoczynanie leczenia metforminą w momencie rozpoznania cukrzycy u tych pacjentów, u których ten lek nie jest przeciwwskazany. W wytycznych AACE zalecono kilka leków, które mogą spowodować zmniejszenie stężenia glukozy w osoczu na czczo i glikemii poposiłkowej, ale nie wskazano, który z tych leków należy zastosować jako pierwszy w momencie rozpoznania cukrzycy.3 Metformina jest często lekiem z wyboru u pacjentów ze świeżo rozpoznaną cukrzycą typu 2. Lek ten ułatwia zmniejszenie wytwarzania glukozy w wątrobie, zwiększa wrażliwość tkanek na insulinę i nie powoduje przyrostu masy ciała.1 W zależności od indywidualnej charakterystyki pacjentów właściwe może być jednak, aby u chorego ze zwiększonym stężeniem glukozy w osoczu na czczo leczenie rozpocząć od doustnego leku z innej klasy, takiego jak pochodna sulfonylomocznika.3
Oprócz rozpoczęcia podawania leków zmniejszających stężenie glukozy, które wpływają na jej metabolizm, w wytycznych ADA, WHO, AACE i IHS zalecono również rozpoczęcie leczenia kwasem acetylosalicylowym.1-4 Pacjentów z grupy zwiększonego ryzyka sercowo-naczyniowego zdecydowanie zachęca się do rozpoczęcia przyjmowania kwasu acetylosalicylowego w celu zmniejszenia tego ryzyka.1 Pacjenci z kilkoma czynnikami ryzyka chorób układu sercowo-naczyniowego, takimi jak palenie tytoniu, nadciśnienie tętnicze, hiperlipidemia oraz wiek >50 lat u mężczyzn i >60 lat u kobiet, powinni zacząć przyjmowanie kwasu acetylosalicylowego od małych dawek.7 W wytycznych ADA, AACE i IHS zalecono również rozpoczynanie leczenia statyną niezależnie od początkowych parametrów lipidowych, chyba że takie leczenie jest przeciwwskazane.1,3,4 Kiedy rozważa się rozpoczęcie podawania któregoś z tych leków u chorych, należy kierować się indywidualną oceną kliniczną.
Jeżeli chodzi o docelową glikemię, w wytycznych ADA, WHO i IHS zalecono stężenie HbA1C <7%.1,2,4 W wytycznych AACE zalecono stężenie HbA1C <6,5%.3 Niektórzy pacjenci, na przykład ci, u których oczekiwana długość życia jest większa, występuje niewiele chorób współistniejących i w przeszłości występowała co najwyżej niewielka hipoglikemia, mogą odnosić korzyści z bardziej rygorystycznego docelowego stężenia HbA1C, natomiast u innych, na przykład u wielu pacjentów w podeszłym wieku, korzystne będzie mniej rygorystyczne docelowe stężenie HbA1C. Lekarze powinni uwzględniać te czynniki, określając indywidualnie najbardziej odpowiednie docelowe stężenie HbA1C u danego pacjenta. Porównanie docelowych wartości stężenia glukozy we krwi, ciśnienia tętniczego oraz parametrów lipidowych zaleconych w wytycznych ADA, WHO, AACE i IHS przedstawiono w tabeli 4.1-4 W wytycznych CMS nie określono docelowych wartości tych parametrów.
Cukrzyca wiąże się z różnymi powikłaniami mikro- i makronaczyniowymi. Obecnie zaleca się coroczne monitorowanie stężenia kreatyniny w surowicy i wydalania albumin z moczem w celu wczesnego wykrywania nefropatii cukrzycowej.1-4 W celu wczesnego wykrywania retinopatii cukrzycowej zaleca się coroczne badanie oczu.1-4 Co więcej, w wytycznych ADA, AACE i IHS zalecono, aby pacjenci codziennie oglądali swoje stopy, a raz w roku należy przeprowadzać wszechstronne badanie stóp.1,3,4 Takie badanie powinno obejmować dokładną ocenę wzrokową, w tym ocenę budowy stopy, ciągłości jej skóry, stanu naczyń oraz tętna na tętnicach stopy; badanie zaburzeń czucia za pomocą monofilamentu o masie 10 g; a także dowolny z następujących testów: ocena czucia wibracji za pomocą widełek stroikowych o częstotliwości 128 Hz, odruchy skokowe, odczuwanie ukłuć lub ocena progu odczuwania wibracji.1,4 Tylko w wytycznych ADA i IHS zalecono, aby przesiewowo oceniać występowanie dystalnej symetrycznej polineuropatii w momencie rozpoznania choroby, a także corocznie przesiewowo poszukiwać cech neuropatii cukrzycowej.1,4
U pacjentów z przewlekłymi chorobami należy dbać o aktualne szczepienia w celu minimalizacji ryzyka zakażeń wikłających chorobę podstawową. W wytycznych ADA i IHS zalecono, aby u chorych na cukrzycę corocznie wykonywać szczepienia przeciwko grypie. Zaleca się również szczepienia przeciwko pneumokokom i wirusowemu zapaleniu wątroby typu B.1,4 Te zalecenia pokrywają się z obecnymi wytycznymi Centers for Disease Control and Prevention (CDC).8 Ponadto CDC i IHS zalecają, aby chorych na cukrzycę szczepić przeciwko półpaścowi oraz tężcowi i błonicy.4,8