IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Jak zwiększyć skuteczność leczenia wysiłkowego nietrzymania moczu?
Tomasz Rechberger
Wprowadzenie
Według obecnie obowiązującej terminologii nietrzymanie moczu (NM) to objaw podmiotowy polegający na niekontrolowanym wycieku moczu. Definicja ta różni się od poprzedniej, utworzonej przez International Continence Society (ICS) i obowiązującej od 1988 r., zgodnie z którą nietrzymanie moczu musi być wykazane obiektywnie i musi powodować problem natury socjologicznej lub higienicznej.1,2 Czynnikami pozwalającymi ustalić precyzyjne rozpoznanie i umożliwiającymi wybór optymalnej opcji terapeutycznej w zależności od najbardziej prawdopodobnej etiopatogenezy schorzenia są: szczegółowy wywiad uzupełniony dzienniczkiem mikcji i precyzyjnym określeniem okoliczności, w których mocz wycieka, nasilenie problemu oraz jego wpływ na jakość życia.
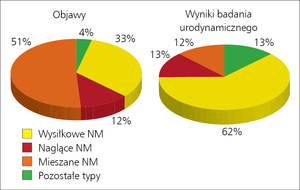
Rycina 1. Różnice między objawami klinicznymi nietrzymania moczu (NM) a wynikami badania urodynamicznego.3
Należy jednak pamiętać, że w przypadkach wątpliwych ograniczenie się do oceny klinicznej, czyli interpretacji danych z wywiadu i wyników badania przedmiotowego, naraża na błąd spowodowany brakiem oceny urodynamicznej. Opierając się jedynie na danych z wywiadu, u 51% chorych rozpoznajemy mieszaną postać nietrzymania moczu. Po wykonaniu badania urodynamicznego okazuje się, że typowe mieszane nietrzymanie moczu występuje u 12% kobiet, natomiast znaczącą większość stanowi postać wysiłkowa (62%). Szczegółową analizę różnic między objawami klinicznymi a wynikami badania urodynamicznego przedstawiono na rycinie 1.
Etiopatogeneza wysiłkowego nietrzymania moczu
Wysiłkowe nietrzymanie moczu (WNM) jest chorobą o wieloczynnikowej etiologii, nadal nie do końca poznanej. Do najczęściej wymienianych czynników ryzyka powodujących niekontrolowane wyciekanie moczu należą: wiek, rodność, przebyte zabiegi operacyjne w obrębie miednicy mniejszej, obciążający wywiad rodzinny, choroby płuc i palenie tytoniu oraz zaburzenia statyki narządów miednicy mniejszej.4,5
Wyniki badania EPICONT wykazały, że największą zachorowalność na WNM obserwuje się u kobiet w wieku 25-49 lat, a częstość nowych zachorowań zmniejsza się wraz z wiekiem.6 Wśród najważniejszych czynników ryzyka wystąpienia WNM są ciąża i poród drogami natury. W trakcie porodu drogami natury dochodzi do osłabienia struktur podtrzymujących pęcherz i cewkę moczową, a także częściowego odnerwienia mięśnia zwieracza zewnętrznego cewki moczowej i innych mięśni oraz struktur więzadłowych przepony miednicy mniejszej.
Brakuje jednoznacznych danych mówiących o zachorowalności na nietrzymanie moczu w zależności od rasy, ostatnie badania wskazują jednak na największą częstość występowania tej choroby u kobiet rasy kaukaskiej.7
Silną korelację z występowaniem WNM wykazują zaburzenia statyki narządów miednicy mniejszej, głównie dotyczące przedniej ściany pochwy, prowadzące do nadmiernej ruchomości szyi pęcherza moczowego.8 Z drugiej jednak strony bardzo znaczne obniżenie ścian pochwy (POP-Q III I IV) może doprowadzać do zastoju moczu w następstwie zagięcia cewki moczowej i maskować tym samym objawy WNM. Dlatego u pacjentek z zaawansowanym wypadaniem ścian pochwy należy zawsze wykonywać próbę kaszlową po odprowadzeniu defektu wziernikiem dwułyżkowym Kallmorgena.
Poszukując przyczyn nietrzymania moczu nie można pominąć danych z wywiadu rodzinnego. Ryzyko pojawienia tego zaburzenia znacząco wzrasta, jeśli występowało ono u matki i (lub) siostry.9
Zawsze należy pamiętać o wykluczeniu odwracalnych przyczyn nietrzymania moczu w prosty sposób opisanych przez akronim DIAPPER (D – stany zaburzonej świadomości [delirium], I – zakażenie układu moczowego [urinary tract infection], A – zanikowe zapalenie pochwy [atrophic vaginitis], P – działanie niepożądane przyjmowanych leków [pharmaceuticals], P – czynniki psychologiczne [psychological], E – nadmierna diureza [excessive urine output], R – ograniczona ruchomość [restricted mobility], S – zaparcie [stool impaction]).
Prawidłowa diagnostyka – klucz do skutecznego leczenia
Jak już wspomniano, kluczem do sukcesu terapeutycznego jest prawidłowa diagnostyka. Obowiązuje postępowanie zgodnie z wytycznymi międzynarodowymi zaakceptowanymi przez Polskie Towarzystwo Urologiczne i Polskie Towarzystwo Ginekologiczne. Wytyczne postępowania diagnostycznego wstępnego i specjalistycznego przedstawiono na rycinach 2 i 3.10
Zachowawcze metody leczenia wysiłkowej postaci nietrzymania moczu
Leczenie NM u kobiet rozpoczynamy zgodnie z zasadą, że należy zawsze próbować metod najmniej inwazyjnych i jak najbezpieczniejszych. U każdej pacjentki z objawami NM trzeba rozważyć możliwość wstępnego leczenia zachowawczego. Jeśli istnieją przeciwwskazania do leczenia zabiegowego lub pacjentka nie wyraża na nie zgody, metody nieinwazyjne są postępowaniem z wyboru. Trzeba jednak pamiętać, że sukcesu terapeutycznego można się spodziewać jedynie u pacjentek zdyscyplinowanych, ściśle przestrzegających zaleceń terapeutycznych, u których nasilenie objawów NM nie jest duże (I stopień według klasyfikacji Stameya). U pacjentek z NM nieobciążonych licznymi czynnikami ryzyka i z prawidłową statyką narządu rodnego zalecanymi formami leczenia wstępnego są:11
• zmiana stylu życia
• ćwiczenia mięśni dna miednicy (ćwiczenia Kegla)
• terapia behawioralna (trening pęcherza moczowego)