IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Postępowanie w przypadku obfitych krwawień miesiączkowych u nastolatek
Natalia Rydz, MD, FRCPC, Mary Anne Jamieson, MD, FRCSC Natalia Rydz, MD, FRCPC, Mary Anne Jamieson, MD, FRCSC
Diagnozowanie i leczenie powinno obejmować wykluczenie zaburzeń krzepnięcia i ustalenie właściwej metody postępowania.
Obfite krwawienie miesiączkowe (heavy menstrual bleeding, HMB) jest jedną z najczęstszych przyczyn dolegliwości ginekologicznych zgłaszanych przez nastolatki, a jego występowanie szacuje się na 12,1-37%.1,2 Diagnostyka różnicowa obejmuje wiele chorób; częste jest krwawienie bezowulacyjne, należy też brać pod uwagę niedoczynność tarczycy. W około 20% przypadków pierwotną przyczyną mogą być zaburzenia krzepnięcia.3-5 Wczesne rozpoznanie obfitych krwawień miesiączkowych i ich pierwotnej przyczyny jest bardzo istotne z uwagi na ich negatywny wpływ na jakość życia pacjentek, w tym nieobecność w szkole, dezorganizację życia, niedobory żelaza i zmęczenie.6,7 Obiektywnie obfite krwawienia miesiączkowe definiuje się jako przedłużającą się (>7 dni) nadmierną utratę krwi o objętości ponad 80 ml na cykl miesiączkowy.8
Ocena ilości utraconej podczas miesiączki krwi jest trudna: w przypadku dorosłych pacjentek opracowano i zatwierdzono punktację na podstawie obrazkowego kalendarza oceny krwawienia (pictorial bleeding assessment calendar, PBAC), zgodnie z którą przy ponad 80% czułości i swoistości wynik ponad 100 wiąże się z utratą powyżej 80 ml krwi.9 Z uwagi na ograniczone doświadczenia z zastosowaniem PBAC u nastolatek10 niektórzy lekarze kwestionują przydatność i interpretację wyników tej metody w warunkach klinicznych. Do objawów klinicznych przepowiadających obfite krwawienia miesiączkowe należą skrzepy o rozmiarach >2,5 cm, małe stężenie ferrytyny w surowicy, przesiąkanie i konieczność zmiany podpaski lub tamponu częściej niż co godzinę, jak również krwotok miesiączkowy.8
Diagnostyka różnicowa
Obfite krwawienia miesiączkowe są często związane z niedojrzałością osi podwzgórze-przysadka-jajnik (hypothalamic-pituitary-ovarian, HPO), która skutkuje cyklami bezowulacyjnymi. Wskaźnik braku owulacji sięga 85% cykli w ciągu pierwszego roku po pierwszej miesiączce i 44% cykli w ciągu 4 lat po wystąpieniu pierwszej miesiączki.11 Gdy pacjentka zgłasza obfite krwawienia, wnikliwy lekarz powinien jednak najpierw zbadać skłonność do krwawień, zanim poprzestanie na mechanizmie niedojrzałość HPO/brak owulacji. Zespół policystycznych jajników występuje u 5-10% nastolatek i może prowadzić do obfitych krwawień miesiączkowych z uwagi na wydłużone okresy przerw między miesiączkami oraz przerost nabłonka endometrium. Inne endokrynopatie, takie jak nadczynność/niedoczynność tarczycy i zespół Cushinga mogą także prowadzić do HMB. Ponieważ do 62,3% nastolatek podejmuje aktywność seksualną przed ukończeniem liceum,4 należy wziąć pod uwagę i wykluczyć powikłania związane z ciążą. Nieprawidłowości anatomiczne, takie jak zdwojenie przewodów Müllera i podwójna pochwa mogą dawać odczucia analogiczne do przeciekania tamponu. Polipy i mięśniaki są rzadką przyczyną krwawień w tej grupie wiekowej.
Postępowanie diagnostyczne obejmuje: badanie za pomocą wziernika, test ciążowy, wymaz z szyjki macicy na obecność Trichomonas, Neisseria gonorrhoeae i Chlamydia trachomatis oraz USG macicy. Badanie za pomocą wziernika nie zawsze jest wskazane, szczególnie u nastoletnich pacjentek, które nie współżyły i u których jest mało prawdopodobne, by krwawienie pochodziło z dolnych dróg rodnych. Jeśli u młodszej nastolatki wskazane jest dokładniejsze badanie, cenną i mniej traumatyczną metodą od badania za pomocą wziernika będzie waginoskopia.
W celu wykluczenia niedokrwistości lub trombocytopenii istotne jest wykonanie morfologii i ocena liczby płytek krwi. Aby wykluczyć niedobory żelaza, przydatne jest badanie stężenia ferrytyny w surowicy. U wszystkich pacjentek należy przeprowadzić badania przesiewowe stężenia TSH, ponieważ niedoczynność tarczycy może powodować HMB. Należy zauważyć, że prawidłowe wyniki morfologii, liczby płytek i krzepnięcia krwi (czas protrombinowy/międzynarodowy współczynnik znormalizowany i czas częściowej tromboplastyny) nie wykluczają większości zaburzeń krzepnięcia.
Obfite miesiączki i zaburzenia krzepnięcia
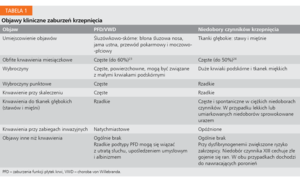
W przypadku krwawień w wywiadzie pacjentki lub w wywiadzie rodzinnym zachodzi podejrzenie wrodzonych zaburzeń krzepnięcia. Wtórne zaburzenia krzepnięca można podejrzewać w przypadku stosowania leków przeciwkrzepliwych, przeciwpłytkowych lub w przypadku współwystępowania chorób nerek, wątroby i niedoczynności tarczycy. Żaden pojedynczy objaw nie jest patognomoniczny dla konkretnych zaburzeń krzepnięcia, a kliniczne objawy wszystkich zaburzeń krzepnięcia mają ze sobą wiele wspólnego (tab. 1). Wśród pacjentek z zaburzeniami krzepnięcia obfite krwawienia miesiączkowe są bardzo częste i u 20% nastolatek mogą być jedynym objawem.6
Philipp i wsp. opracowali dla kobiet z HMB narzędzie skriningowe o czułości 82%. Ma ono na celu lepszą identyfikację pierwotnych zaburzeń krzepnięcia. Badanie daje wynik dodatni, jeśli pacjentka zgłasza: 1) czas trwania miesiączki ≥7 dni, krwotok miesiączkowy lub utrudnienia w realizacji codziennych czynności w związku z miesiączką; 2) leczenie niedokrwistości w wywiadzie; 3) zdiagnozowane zaburzenie krzepnięcia w wywiadzie rodzinnym lub 4) w przeszłości nadmierne krwawienie związane z ekstrakcją zęba, tonsilektomią, adenoidektomią, porodem, poronieniem lub pooperacyjne powikłania krwotoczne.13
Połączenie tego badania z dodatnim wynikiem PBAC zwiększa czułość do 95%. Dodatkowo ocenie w kierunku zaburzeń krzepnięcia powinny zostać poddane pacjentki, które spełniają kryteria podsumowane w tabeli 2.14 Ponieważ nastolatka nie będzie miała, z uwagi na młody wiek, wielu okazji, by stawić czoła wyzwaniom hemostatycznym, takim jak poród czy operacja, przypadki znacznego krwawienia u jej matki mogą wskazywać na nierozpoznane zaburzenie krzepnięcia i powinny być sygnałem do dalszych badań. Do często rozpoznawanych zaburzeń krzepnięcia u kobiet z HMB należą: choroba von Willebranda (von Willebrand disease, VWD), łagodne zaburzenia funkcji płytek krwi (platelet function disorders, PFD) i łagodne niedobory czynników krzepnięcia krwi (np. czynnika XI).
Badania w kierunku zaburzeń krzepnięcia zostały wymienione w tabeli 3. Na zmienność wewnątrzosobniczą w badaniach krzepnięcia, szczególnie czynnika von Willebranda (von Willebrand factor, VWF), wpływają fizjologiczne czynniki stresogenne i hormony. Badania należy unikać w stresie, chorobie, ciąży, szczególnie w kontekście ostrego ciężkiego krwotoku. W celu ustalenia rozpoznania wymagane jest często wykonanie serii badań (przy ≥2 różnych okazjach) w kierunku VWD. Badanie funkcji płytek nie jest dobrze wystandaryzowane, a większość zaburzeń ma łagodny charakter i trudno je zinterpretować. W związku z tym badania w kierunku zaburzeń krzepnięcia powinny być zlecane, a ich wyniki interpretowane we współpracy z hematologiem.
Obfite krwawienia miesiączkowe mogą mieć też charakter wieloczynnikowy. Etiologia ginekologiczna nie wyklucza więc pierwotnych zaburzeń krzepnięcia. Pacjentki z zaburzeniami krzepnięcia i HMB mogą w istocie częściej doświadczać dolegliwości ginekologicznych. W badaniu kliniczno-kontrolnym Kirtava i wsp. wykazali, że 30% kobiet cierpiących na chorobę von Willebranda było w przeszłości chorych na endometriozę, a 52% miało torbiele jajników w porównaniu do odpowiednio 13 i 22% pacjentek w grupie kontrolnej.15 Z drugiej jednak strony retrospektywny przegląd dorosłych pacjentek z zaburzeniami krzepnięcia nie wykazał takiego stopnia obciążenia schorzeniami ginekologicznymi.16 Mimo to w podejściu do diagnostyki obfitych krwawień miesiączkowych konieczne jest zachowanie czujności.
Leczenie
U wszystkich pacjentek z HMB należy ocenić stężenie żelaza i wdrożyć leczenie w przypadku stwierdzenia jego niedoboru. Jeśli suplementacja powoduje uciążliwe objawy niepożądane, należy zachęcać do zmiany preparatów żelaza na inne, gdyż nie wykazano różnic w ich skuteczności. Docelowa dawka żelaza wynosi 150-200 mg/24 h od 1 do 3 razy na dobę. W celu ułatwienia wchłaniania suplementy żelaza należy przyjmować na pusty żołądek, popijając szklanką soku pomarańczowego. Suplementację należy przedłużyć co najmniej o 3 miesiące po normalizacji stężenia hemoglobiny, aby umożliwić ponowne uzupełnienie zapasów żelaza.