IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Choroby osierdzia
Gruźlicze zapalenie osierdzia
Monika Szturmowicz
Epidemiologia
Gruźlica układu krążenia występuje rzadko. Najczęstszą jej manifestacją jest gruźlicze zapalenie osierdzia, które stanowi 1% wszystkich przypadków gruźlicy i 1-2% przypadków gruźlicy płuc [1]. Polska należy do krajów o średniej zapadalności na gruźlicę – w 2011 r. wynosiła ona 19,3 na 100 000 [2]. Według danych z Krajowego Rejestru Zachorowań na Gruźlicę prowadzonego przez Instytut Gruźlicy i Chorób Płuc w Warszawie w latach 2002-2010 zarejestrowano łącznie 105 przypadków gruźliczego zapalenia osierdzia (średnio ok. 12 na rok), co stanowiło 0,1% wszystkich przypadków gruźlicy. Gruźlica osierdzia jest więc w Polsce niedostatecznie często rozpoznawana, ponieważ biorąc pod uwagę ogólne statystyki, liczba nowych zgłoszeń powinna wynosić ok. 80 na rok. Przyczynami tego stanu mogą być: niedostateczne rejestrowanie nowo rozpoznanych przypadków, rejestrowanie przypadków gruźlicy osierdzia współistniejącej z gruźlicą płuc lub opłucnej z kodami statystycznymi tych dwóch ostatnich postaci gruźlicy, wreszcie obiektywne trudności w rozpoznawaniu gruźliczego zapalenia osierdzia według obowiązujących kryteriów.
W Stanach Zjednoczonych i innych krajach rozwiniętych gruźlicze zapalenie osierdzia stanowi zaledwie 4% przypadków wysiękowego zapalenia osierdzia i 7% przypadków tamponady serca [1]. Jednak w regionach o wysokiej zapadalności na gruźlicę, takich jak Afryka subsaharyjska i niektóre kraje azjatyckie, gruźlicze zapalenie osierdzia jest przyczyną 70% przypadków tamponady serca [3]. W populacji zakażonej wirusem HIV odsetek ten jest jeszcze większy i sięga 90% [3]. Jedyne opublikowane dane epidemiologiczne z Polski pochodzą z Instytutu Gruźlicy i Chorób Płuc w Warszawie, gdzie w latach 1982-2002 rozpoznano etiologię gruźliczą u 9 spośród 98 chorych (9%) poddanych leczeniu zabiegowemu z powodu tamponady serca [4].
W ostatnich latach obserwowany jest wzrost liczby przypadków gruźliczego zapalenia osierdzia w krajach rozwiniętych i rozwijających się, czego przyczyną jest zwiększająca się liczba chorych leczonych immunosupresyjnie i lekami biologicznymi oraz chorych zakażonych wirusem HIV.
Kryteria rozpoznania gruźliczego zapalenia osierdzia
Kryteria rozpoznania gruźliczego zapalenia osierdzia zostały opublikowane w wytycznych z 2004 r. [5] i uwzględniają:
• dodatni wynik badania bezpośredniego lub posiewu płynu osierdziowego lub tkanki osierdziowej w kierunku gruźlicy,
•stwierdzenie serowaciejących ziarniniaków w preparacie z biopsji osierdzia,
•stwierdzenie na podstawie dodatnich wyników posiewów lub badań histologicznych aktywnej gruźlicy innego narządu i jednoczesne wykazanie obecności płynu w worku osierdziowym.
Kryteria te są nadal aktualne, jednak w minionych latach pojawiły się nowe metody diagnostyki molekularnej, które w praktyce klinicznej są często podstawą rozpoznawania gruźliczego zapalenia osierdzia. Metody te zostaną omówione w rozdziale dotyczącym diagnostyki.
Patogeneza
Do zajęcia osierdzia w przebiegu gruźlicy dochodzi najczęściej drogą chłonną, z węzłów chłonnych śródpiersia, znacznie rzadziej – drogą krwionośną lub przez ciągłość z ognisk zlokalizowanych w sąsiednich narządach [6,7]. Gruźlica osierdzia jest zatem zawsze postacią wtórną, chociaż niekiedy jest jedyną lokalizacją aktywnej choroby.
Ostry okres gruźliczego zapalenia osierdzia charakteryzuje się gromadzeniem wysięku z obecnością granulocytów wielojądrzastych. Po 3-5 dniach wysięk nabiera charakteru limfocytarnego. Gruźliczy wysięk osierdziowy zawiera wysokie stężenie włóknika, którego złogi tapetują blaszki osierdzia, powodując ich wczesne pogrubienie.
W badaniu histologicznym stwierdzana jest charakterystyczna ziarnina zawierająca makrofagi i monocyty oraz ogniska martwicy z cechami serowacenia [7]. W różnicowaniu należy uwzględnić inne choroby przebiegające z tworzeniem ziarniniaków, jednak bez cech martwicy (zakażenia grzybicze, sarkoidoza, reumatoidalne zapalenie stawów). Badanie histologiczne uzupełnione jest zatem zwykle barwieniem preparatu w kierunku obecności prątków kwasoodpornych. W późniejszym okresie miejsce ziarniny zajmuje tkanka łączna włóknista. W fazie schyłkowej rozpoznawane jest zwłóknienie osierdzia.
Obraz kliniczny
Objawy gruźliczego zapalenia osierdzia zależą od postaci klinicznej. W badaniach z udziałem dużych grup chorych oceniono, że u ok. 75-80% nowych chorych występuje postać wysiękowa, u 15% – postać wysiękowo-zaciskająca, u 5-10% – postać zaciskająca [8].
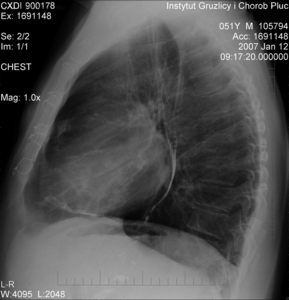
Rycina 1. Badanie radiologiczne klatki piersiowej w projekcji bocznej. Stan po częściowej perikardiektomii u chorego z zaciskającym zapaleniem osierdzia o etiologii gruźliczej.
Objawy gruźliczego zapalenia osierdzia zależne od zakażenia prątkiem to: stany podgorączkowe, nocne poty, ubytek masy ciała, pokasływanie, zwiększona męczliwość [6,7]. Dawniej podkreślano podostry charakter tych dolegliwości, rozciągających się na tygodnie, a nawet miesiące. W piśmiennictwie z ostatnich lat pojawiają się jednak opisy przypadków o przebiegu ostrym, przebiegające z wysoką temperaturą i gwałtownym gromadzeniem płynu w worku osierdziowym.
Objawy gruźliczego zapalenia osierdzia zależne od gromadzenia się płynu w worku osierdziowym to: duszność nasilająca się w pozycji leżącej, rozpierający ból lub ucisk zlokalizowany za mostkiem lub w lewej połowie klatki piersiowej, nasilający się podczas kaszlu i głębokiego oddychania oraz w pozycji leżącej [6,7]. Niekiedy występuje ból w prawym podżebrzu związany z ostrym przekrwieniem wątroby albo dysfagia, spowodowana uciskiem płynu na przełyk. W badaniu przedmiotowym stwierdza się poszerzenie żył szyjnych, brak zapadania żył szyjnych podczas wdechu, tachykardię, ciche tony serca, powiększenie wątroby. Chorzy z rozwiniętą tamponadą serca są w ciężkim stanie ogólnym, ze znaczną dusznością i tachykardią, hipotonią i cechami hipoperfuzji obwodowej. Objawy tamponady serca dotyczą 10-40% chorych z gruźliczym zapaleniem osierdzia [6]. W badaniu radiologicznym klatki piersiowej (rtg klp) u większości chorych opisywana jest powiększona sylwetka serca o kształcie karafki. Objaw ten może nie występować u chorych z wysiękowo-zaciskającym zapaleniem osierdzia. Badanie rtg klp może ponadto uwidocznić zwapnienia zlokalizowane w blaszkach osierdzia, widoczne zwykle lepiej na zdjęciu bocznym (ryc. 1). Zwapnienia worka osierdziowego nie są jednak patognomoniczne dla gruźliczego zapalenia osierdzia. W materiale Mayo Clinic opublikowanym w 2000 r. zwapnienia stwierdzano przede wszystkim u chorych z idiopatycznym lub wirusowym zapaleniem osierdzia [9]. Obecność zwapnień przemawia za późnym okresem choroby i nakazuje podejrzewać zaciskające zapalenie osierdzia. Badanie rtg klp u chorych z gruźliczym zapaleniem osierdzia pozwala też uwidocznić cechy przebytej lub aktywnej gruźlicy płuc lub opłucnej, takie jak: zwapnienia opłucnej (pleuritis calcarea), płyn w jamie opłucnowej (u 30-40% chorych, nieco częściej wśród mieszkańców obszarów endemicznych) i zmiany miąższowe (u 30% badanych) [1,7]. Stwierdzenie płynu opłucnowego nakazuje różnicować między wysiękowym zapaleniem opłucnej a przesiękiem, który może się gromadzić u chorych z zaciskającym zapaleniem osierdzia. W badaniu echokardiograficznym stwierdza się płyn w worku osierdziowym, zwykle z dużą ilością włóknika, który tapetuje blaszki osierdzia, powodując ich pogrubienie. Niekiedy widoczne są mostki włóknikowe. Badanie echokardiograficzne ma, podobnie jak w innych postaciach wysiękowego zapalenia osierdzia, istotne znaczenie w rozpoznawaniu zagrożenia tamponadą serca, za którym przemawiają:
• poszerzona i nieruchoma oddechowo żyła główna dolna,