IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Diagnostyka zagadki echo
Klinika Wad Wrodzonych Serca, Instytut Kardiologii, Warszawa
Echoporada
Mirosław Kowalski
Szanowni Państwo, drodzy Czytelnicy,
Kolejne odcinki Echoporady i Echoszarady znów są poświęcone różnym problemom diagnostyki ultradźwiękowej. W Echoporadzie przedstawiony jest przypadek młodego człowieka, który został zakwalifikowany do interwencji przeznaczyniowej z powodu rzadkiej wrodzonej wady serca. Okazało się, że decyzja o odłożeniu zabiegu chirurgicznego podjęta przed laty przez jego rodziców była słuszna. Dzisiaj dzięki postępowi technologicznemu urządzenia wszczepiane do serca i dużych naczyń pozwalają na skorygowanie wybranych nieprawidłowości bez otwierania klatki piersiowej. Opisany przypadek, poza tym że obrazuje rozwój kardiologii interwencyjnej, mówi też o konieczności współdziałania różnych technik diagnostyki obrazowej. Przygotowanie się do zabiegu, przeznaczyniowego czy chirurgicznego,
wymaga precyzyjnej oceny lokalizacji i średnicy nieprawidłowego połączenia, a w tym zakresie badanie echokardiograficzne bywa niewystarczające. Echoszarada ilustruje badanie mężczyzny znacznie starszego z bardzo zaawansowaną wadą serca. Jak zwykle należy zidentyfikować ukryte w obrazach nieprawidłowości. Życzę ciekawej lektury!
Mirosław Kowalski
Dane kliniczne:
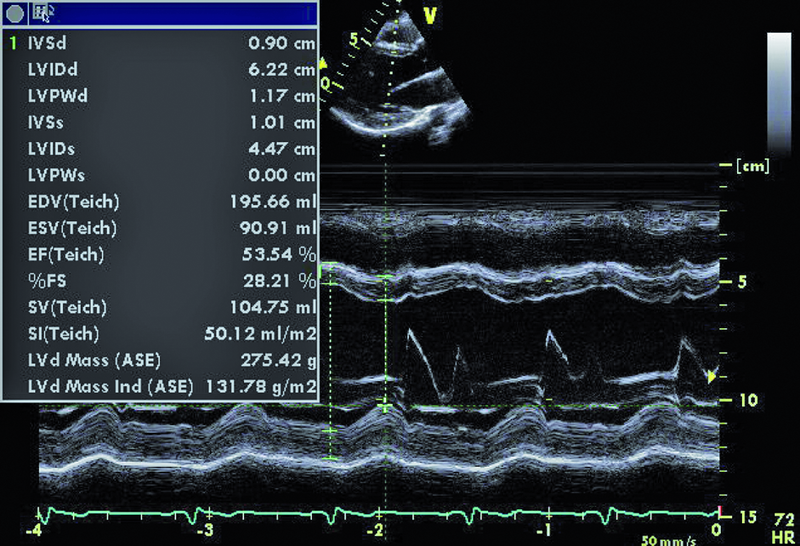
Mężczyzna, lat 28, pozostawał w dzieciństwie pod opieką kardiologów z powodu wrodzonej wady serca. Przeprowadzono wówczas pełną diagnostykę z cewnikowaniem serca i ustalono rozpoznanie. Rodzice chłopca nie wyrażali jednak zgody na leczenie operacyjne. Pacjent przez wiele lat nie miał objawów. W 2007 r., już jako dorosły mężczyzna, przebył infekcyjne zapalenie wsierdzia leczone farmakologicznie z dobrym skutkiem. Chory przyznał w czasie konsultacji, że przed przyjęciem na oddział wad wrodzonych serca u dorosłych od roku odczuwał dyskomfort w klatce piersiowej. Objaw występował zarówno w spoczynku, jak i w warunkach obciążenia. Nie przyjmował leków. Nie zauważył upośledzenia tolerancji wysiłku. W badaniu przedmiotowym zwrócono uwagę na szmer ciągły w trzeciej przestrzeni międzyżebrowej po stronie lewej. W EKG rejestrowano rytm zatokowy, bez zmian w zapisie. W badaniu echokardiograficznym stwierdzono m.in. niedomykalność płucną o niewielkim stopniu zaawansowania z prawidłową wielkością jam prawego serca. Powiększona natomiast była jama lewej komory (62 mm), a jej kurczliwość oceniono na nieznacznie upośledzoną (EF 54%). Rejestrowano małą niedomykalność aortalną i mitralną.
Pytanie:
Jaką wadę można rozpoznać na przedstawionych rycinach? Czy chory rzeczywiście wymaga operacji?
Odpowiedź:
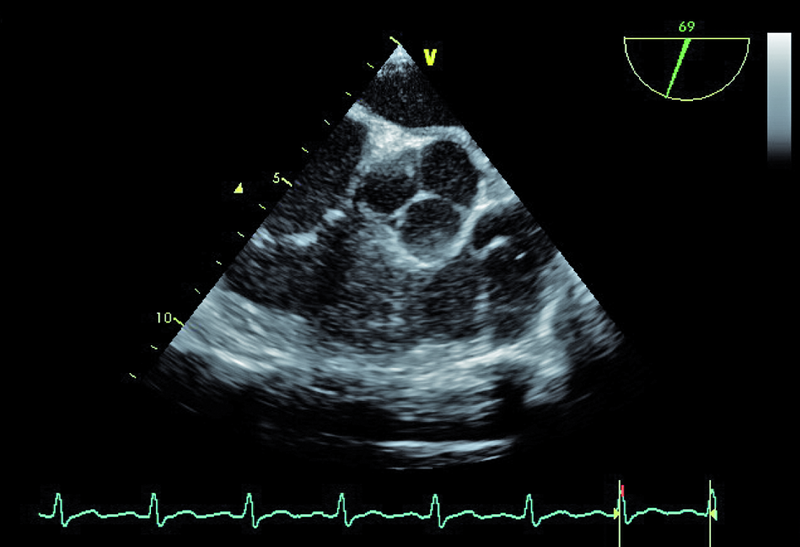
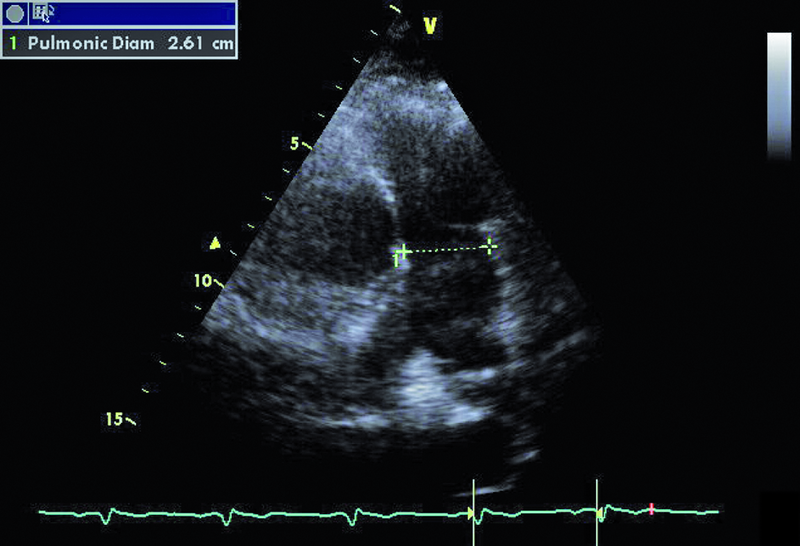
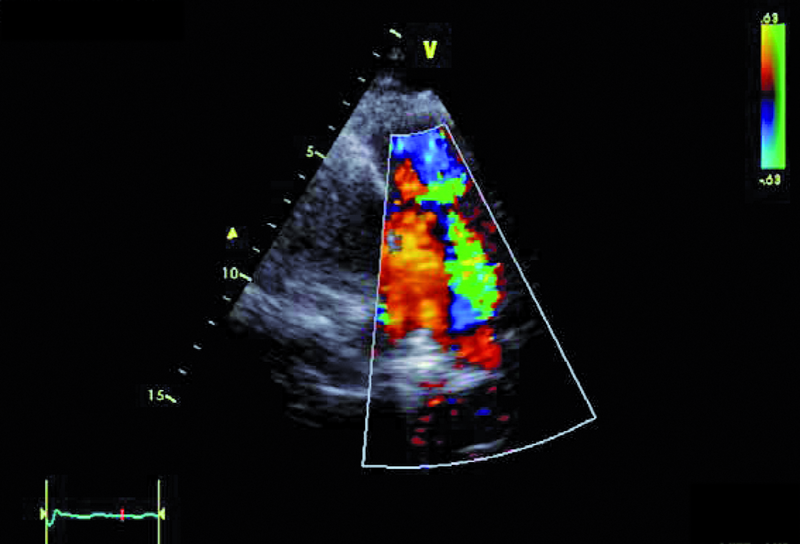
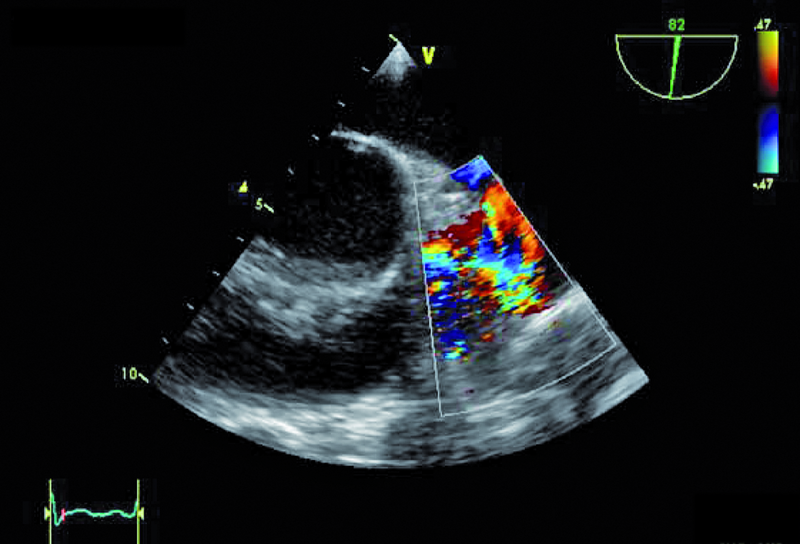
W badaniu echokardiograficznym zwrócono uwagę na powiększenie jamy lewej komory z nieznacznie upośledzoną kurczliwością mięśnia (ryc. 1). Stwierdzono także trójpłatkową zastawkę aortalną (ryc. 2) ze śladową niedomykalnością oraz małą niedomykalność mitralną. Te nieprawidłowości nie mogły tłumaczyć szmeru ciągłego w badaniu fizykalnym ani też nieznacznie powiększonej sylwetki serca. Przyczyną szmeru ciągłego jest najczęściej przetrwały przewód tętniczy Botalla, łączący aortę i pień płucny. Połączenia takiego jednak w miejscu typowym nie znaleziono. Rejestrowano u chorego prawidłową średnicę pnia płucnego (ryc. 3) oraz nieznacznie przyspieszoną prędkość wypływu płucnego (ryc. 4). Szmer ciągły nakazywał poszukiwać innych rzadkich połączeń między dużymi naczyniami. Jedną z nich jest okienko aortalno-płucne, czyli tzw. fenestracja aortalno-płucna, i tę wadę właśnie rozpoznano u chorego.
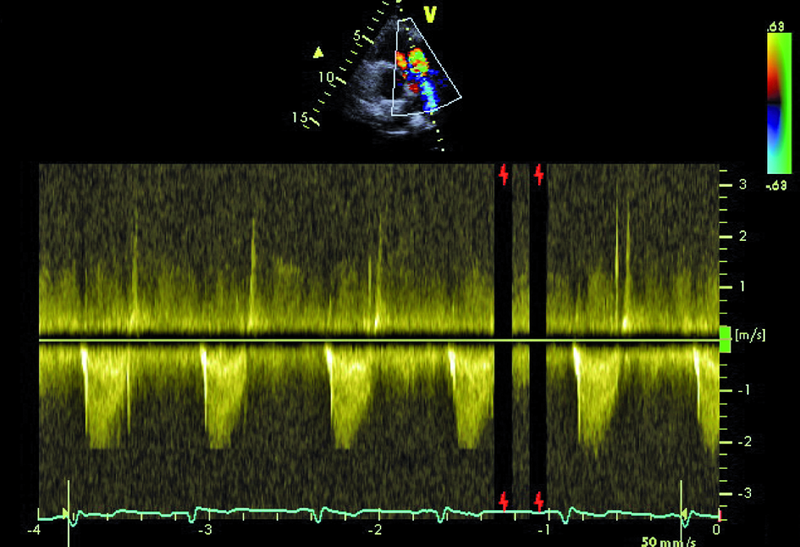
Okienko powstaje wskutek nieprawidłowego podziału embriologicznego przegrody dzielącej aortę wstępującą oraz pień płucny. Lokalizacja okienka w obrębie aorty wstępującej może być różna, zależnie od tego, która część wspólnej przegrody ulega w toku rozwoju embriologicznego uszkodzeniu – proksymalna czy dystalna w stosunku do zastawek półksiężycowatych. Do rozpoznania wady wystarczy zwykle badanie echokardiograficzne. Na poziomie zastawek powinno się rejestrować dwa niezależne pierścienie zastawek półksiężycowatych. Istnienie okienka może zwykle sugerować brak echa w ścianie między dużymi tętnicami. W tym jednak przypadku takiej cechy nie stwierdzono. Na możliwość okienka wskazywała turbulencja w badaniu kolorowego doplera w pobliżu pierścieni zastawki aortalnej i płucnej (ryc. 5, 6). W badaniu techniką kolorowego doplera rejestruje się przepływ o dużej prędkości, czasami wyraźnie ze strony lewej ku prawej lub przepływ dwukierunkowy. W różnicowaniu trzeba brać jednak pod uwagę inne nieprawidłowości, jak odejście prawej tętnicy płucnej od aorty wstępującej. Dawniej okienko aortalno-płucne operowano za pomocą łaty z dakronu bądź osierdziowej lub przy niewielkiej komunikacji za pomocą szwu. Obecnie, jeśli nie stwierdza się innych współistniejących nieprawidłowości, bierze się pod uwagę zamknięcie okienka za pomocą okludera i do tego rodzaju zabiegu chory został zakwalifikowany. Średnica okienka (4,5 mm) została ustalona w badaniu tomografii komputerowej.