IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Niewydolność serca
Leczenie nowymi doustnymi antykoagulantami chorych z migotaniem przedsionków i niewydolnością serca – praktyczne wskazówki
Anetta Undas
Wprowadzenie
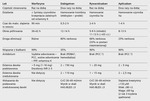
Obecnie w Polsce dostępne są trzy nowe doustne antykoagulanty zarejestrowane do stosowania u chorych z niezastawkowym migotaniem przedsionków: dabigatran, rywaroksaban i apiksaban. Ich krótką charakterystykę przedstawiono w tabeli 1.
Ryzyko zakrzepowo-zatorowe
Na podstawie skali oceny ryzyka zakrzepowo-zatorowego CHADS2 i jej nowszej wersji CHA2DS2VASc (litera C od congestive heart failure w obu akronimach) zalecanej w Europie od 2010 r. współistnienie z niezastawkowym migotaniem przedsionków – napadowym, przetrwałym lub utrwalonym – objawowej niewydolności serca lub dysfunkcji lewej komory, wyrażonej frakcją wyrzutową lewej komory (left ventricle ejection fraction, LVEF) <40% jest wskazaniem do przewlekłej antykoagulacji za pomocą nowych leków przeciwkrzepliwych lub opcjonalnie klasycznymi antykoagulantami z grupy antagonistów witaminy K (VKA) [1]. Nawet jeśli zastoinowa niewydolność serca jest jedynym czynnikiem ryzyka zakrzepowo-zatorowego w skali CHA2DS2VASc (1 punkt) u chorego z migotaniem przedsionków, to aktualne wytyczne Europejskiego Towarzystwa Kardiologicznego (European Society of Cardiology, ESC) (zalecenie klasy IIa, poziom dowodów A) zalecają włączenie antykoagulacji doustnej, oceniając ryzyko udaru niedokrwiennego mózgu lub zatorowości obwodowej do innych narządów na ok. 2% w ciągu roku.
Analizy podgrup w dużych badaniach klinicznych RE-LY [2], ROCKET-AF [3] i ARISTOTLE [3] wskazują, że chorzy z niewydolnością serca, stanowiący odpowiednio 32, 62 i 35% wszystkich uczestników tych badań, odnoszą podobne korzyści z leczenia nowymi lekami przeciwkrzepliwymi jak osoby z prawidłową czynnością lewej komory. Na przykład w badaniu RE-LY odsetek chorych, u których doszło do udaru mózgu lub epizodu zatorowości obwodowej w czasie obserwacji, wynosił 1,9% w grupie dabigatranu stosowanego w dawce 2 × 110 mg/d i 1,44% dla dawki 2 × 150 mg/d oraz 1,85% w grupie warfaryny wśród osób z objawową niewydolnością serca, natomiast odpowiednio 1,4, 1 i 1,63% u osób bez niewydolności serca. Iloraz zagrożeń (hazard ratio, HR) wystąpienia incydentu wskazuje, że nie było istotnej interakcji między wynikiem leczenia przeciwkrzepliwego a występowaniem objawowej niewydolności serca [2]. Przekonujące dane wskazują, że migotanie przedsionków i niewydolność serca nasilają się wzajemnie i łączą się ze stanem prozakrzepowym, zatem pacjenci obciążeni obiema chorobami powinni być szczególnie monitorowani pod kątem przestrzegania zaleceń dotyczących przewlekłej antykoagulacji.
Szacuje się, że w całej populacji chorych z migotaniem przedsionków niewydolność serca występuje u ok. 40%, a wśród osób z CHADS2 ≥2 niewydolność serca stwierdza się u 60-70% chorych. Migotanie przedsionków rozpoznaje się u średnio 30% chorych ze skurczową niewydolnością serca i u 50-60% u chorych z objawami w klasie IV wg NYHA. Częstość występowania migotania przedsionków jest podobna u chorych z zachowaną frakcją wyrzutową i tych z LVEF <40% [5]. Metaanaliza badań randomizowanych dotyczących prognostycznego znaczenia migotania przedsionków w przewlekłej niewydolności serca potwierdziła, że arytmia zwiększa ryzyko zgonu bez względu na przyczynę (iloraz szans [OR] 1,40, 95% przedział ufności [PU] 1,32-1,48) [6]. Ryzyko udaru niedokrwiennego mózgu w ciągu 5 lat od rozpoznania niewydolności serca ocenia się na 47 na 1000 pacjentów [7]. Współistnienie migotania przedsionków z niewydolnością serca zwiększa ryzyko udaru mózgu 2-3-krotnie. Wiele incydentów migotania przedsionków jest bezobjawowych, właściwie dobrana profilaktyka ma zatem kluczowe znaczenie w zapobieganiu udarom niedokrwiennym mózgu, które u chorych z migotaniem przedsionków i niewydolnością serca prowadzą do zgonu w 25% przypadków w ciągu 30 dni. Szacuje się, że w Europie jedynie do 70% chorych z migotaniem przedsionków i niewydolnością serca otrzymuje leki przeciwkrzepliwe.
Najnowsze wytyczne ESC z 2012 r. dotyczące postępowania w niewydolności serca zalecają ocenę ryzyka zakrzepowo-zatorowego według skali CHA2DS2VASc i ryzyka krwawienia w skali HAS-BLED (zalecenie I/B) u wszystkich chorych z migotaniem przedsionków oraz z objawową niewydolnością serca (II-IV klasa wg NYHA) i LVEF ≤35% [8]. Zalecają doustną antykoagulację (nowymi lekami przeciwkrzepliwymi lub VKA) u wszystkich chorych, jeśli ryzyko zakrzepowo-zatorowe wynosi co najmniej 1 punkt i nie ma przeciwwskazań bez względu na postępowanie w zakresie kontroli rytmu serca (zalecenie I/A) [8].
Warto przypomnieć, że u chorych z niewydolnością serca (i innymi czynnikami ryzyka zakrzepowo-zatorowego), u których migotanie przedsionków jest spowodowane głównie wadą zastawkową, zwłaszcza stenozą mitralną lub niedomykalnością mitralną pochodzenia reumatycznego, nadal jedynym dopuszczalnym sposobem profilaktyki udarów mózgu i zatorowości obwodowej w terapii długoterminowej są VKA. Obecność sztucznej zastawki serca również wiąże się z koniecznością stosowania przewlekle VKA, ponieważ nie ma danych o skuteczności i bezpieczeństwie stosowania nowych leków przeciwkrzepliwych u takich pacjentów.
Ryzyko krwawienia
Nowe leki przeciwkrzepliwe należy włączyć u pacjentów z migotaniem przedsionków i niewydolnością serca, jeśli ryzyko krwawienia oceniane w skali HAS-BLED jest akceptowalne. Decyzję należy podjąć indywidualnie, ponieważ żadnego wyniku w skali HAS-BLED nie należy per se traktować jako bezwzględne przeciwwskazanie do antykoagulacji. Praktyka jednak pokazuje, że wynik 8 lub 9 w skali HAS-BLED właściwie sprawia, że chorzy nie stosują antykoagulacji przewlekle. Analiza porównawcza ryzyka krwawienia w czasie stosowania różnych nowych leków przeciwkrzepliwych pokazuje, że apiksaban stosowany w dawce 2 × 5 mg/d wiąże się z mniejszą częstością krwawień o 26% w porównaniu z dabigatranem stosowanym w dawce 2 × 150 mg/d oraz o 34% w porównaniu z rywaroksabanem, a ryzyko u leczonych apiksabanem jest podobne do obserwowanego u przyjmujących dabigatran w dawce 2 × 110 mg/d. Jeśli ryzyko krwawienia oceniane jest jako duże, zwłaszcza gdy liczba punktów w skali HAS-BLED przekracza tę w skali CHA2DS2VASc lub wynosi >5 lub klirens kreatyniny jest bliski 30 ml/min, warto sięgnąć po apiksaban (który tylko w 25% wydalany jest przez nerki). Według zaleceń ESC (choć charakterystyki produktów mogą dawać taką możliwość) nie należy stosować nowych leków przeciwkrzepliwych, gdy klirens kreatyniny wynosi <30 ml/min [1].
Niewydolność serca nie jest uznawana za czynnik ryzyka krwawienia w skali HAS-BLED. Jej wpływ na ryzyko krwawienia uwarunkowane jest jej przyczyną, czyli nadciśnieniem tętniczym, chorobą wieńcową, a także upośledzeniem czynności wątroby (najczęściej definiowanym jako 3-krotny wzrost aktywności aminotransferazy alaninowej lub asparaginianowej powyżej górnej granicy wartości referencyjnych, zwykle >120 U/l, lub 2-krotny wzrost stężenia bilirubiny w surowicy powyżej górnej granicy wartości prawidłowych, zwykle >35 µmol/l), często skojarzonym z chwiejnymi wartościami INR i niestabilną antykoagulacją u osób stosujących VKA. Niewydolność serca, obok chorób infekcyjnych przebiegających z gorączką, jest uważana za najczęstszą przyczynę niestabilnej antykoagulacji za pomocą VKA, co spowodowane jest zaburzeniami czynności wątroby, w tym metabolizmu VKA i syntezy oraz czynności czynników krzepnięcia i ich inhibitorów, oraz stosowaniem okresowo dodatkowych leków w okresie zaostrzeń. Jednak niewydolność serca w klasie IV wg NYHA jest według ekspertów uważana za przeciwwskazanie do stosowania antykoagulacji doustnej za pomocą VKA lub nowych leków przeciwkrzepliwych, zwłaszcza wobec trudności w odwracaniu efektu antykoagulacyjnego i opanowywaniu krwawienia w czasie leczenia tymi ostatnimi. U chorych w klasie III wg NYHA zaleca się kontrolne wizyty co 4-6 tygodni i kontrole parametrów laboratoryjnych.
U chorych z migotaniem przedsionków i niewydolnością serca leczonych nowymi lekami przeciwkrzepliwymi, podobnie jak u tych otrzymujących VKA, krwawienia wymagające hospitalizacji stwierdza się u ok. 7% chorych w codziennej praktyce i 2-3% chorych w badaniach klinicznych, przy czym współistnienie niewydolności serca nie wpływało w nich istotnie na ryzyko wystąpienia tego powikłania antykoagulacji. Największy odsetek krwawień (ok. 60%) stanowią krwawienia z przewodu pokarmowego, a ryzyko tego powikłania jest podobne jak u leczonych VKA [2-4]. Ryzyko zgonu z powodu krwawienia u chorych z migotaniem przedsionków i niewydolnością serca ocenia się na ok. 10% z największym ryzykiem sięgającym 50% w przypadku krwawienia śródczaszkowego.
Wskazówki praktyczne
Pacjenci z niezastawkowym migotaniem przedsionków i niewydolnością serca (klasa III-IV wg NYHA) leczeni nowymi lekami przeciwkrzepliwymi wymagają częstszych kontroli stanu klinicznego oraz wskaźników czynności nerek i wątroby. Sugerowany schemat to pierwsza wizyta po 4-6 tygodniach stosowania leków i następnie co 3-6 miesięcy [9]. Każda hospitalizacja z powodu zaostrzenia niewydolności serca powinna być wskazaniem do wyznaczenia kontrolnej wizyty po około miesiącu po wypisaniu chorego do domu. Taka ocena ambulatoryjna powinna obejmować oznaczenie klirensu kreatyniny (najlepiej za pomocą wzoru Cockrofta-Gaulta) i przynajmniej aktywności transaminaz wątrobowych i bilirubiny.
W przypadku stosowania rywaroksabanu i apiksabanu zaleca się oznaczenie parametrów czynności wątroby wyjściowo i powtarzanie ich co najmniej 2 razy w roku, jeśli były nieco zwiększone. U chorych z niewydolnością serca okresowe wzrosty parametrów czynności wątroby są stosunkowo częste, zatem eksperci sugerują regularną ich ocenę. U 2-5% chorych leczonych nowymi lekami przeciwkrzepliwymi obserwuje się wzrost aktywności aminotransferaz jako działanie niepożądane, ale rzadko wymaga on odstawienia leku. Leczenie rywaroksabanem jest odradzane, gdy aktywność aminotransferazy alaninowej lub asparagnianowej 3-krotnie przekracza górną granicę wartości prawidłowych, a apiksabanu, gdy przekracza ją 2-krotnie, podobnie gdy stężenie bilirubiny przekracza o 50% górną granicę wartości referencyjnych [9]. Znaczne uszkodzenie wątroby może zmniejszyć eliminację rywaroksabanu i apiksabanu, a w konsekwencji zwiększyć ryzyko krwawienia, zwłaszcza jeśli upośledzenie czynności wątroby wiąże się ze spadkiem produkcji czynników krzepnięcia, czego wyrazem jest wzrost INR. Wielu ekspertów INR >1,3 uważa za przeciwwskazanie do leczenia za pomocą nowych leków przeciwkrzepliwych ze względu na bezpieczeństwo pacjenta wobec braku możliwości szybkiego odwrócenia efektu antykoagulacyjnego tych leków.
W celu ograniczenia ryzyka krwawienia u chorych z migotaniem przedsionków leczonych przeciwkrzepliwie należy unikać stosowania kwasu acetylosalicylowego (można go odstawić w stabilnej chorobie wieńcowej w większości przypadków, jeśli wprowadza się nowe leki przeciwkrzepliwe lub VKA) i innych niesteroidowych leków przeciwzapalnych [9]. Pacjent musi być poinformowany o ryzyku wynikającym ze stosowania leków przeciwbólowych i przeciwzapalnych z tej klasy, np. ibuprofenu, bo wszystkie inhibitory płytkowe COX-1 sprzyjają krwawieniom, zwłaszcza z przewodu pokarmowego. Łączenie nowych leków przeciwkrzepliwych z kwasem acetylosalicylowym nawet w małych dawkach wiąże się też z większym ryzykiem krwawienia wewnątrzczaszkowego. W czasie stosowania leczenia przeciwkrzepliwego to rzadkie (występujące u 0,2-0,4% leczonych), ale zawsze groźne powikłanie prowadzi do zgonu ok. 50% chorych. Ponadto warto przypomnieć, że w aktualnych wytycznych ESC dotyczących niewydolności serca zaleca się niestosowanie niesteroidowych leków przeciwzapalnych ze względu na możliwość pogorszenia czynności nerek i pogłębienia objawów niewydolności serca (zalecenie III/B) [8].
U kilku procent chorych z niewydolnością serca występuje niewielka małopłytkowość, zwłaszcza u chorych w podeszłym wieku i w zaawansowanym stadium choroby. Małopłytkowość zawsze zwiększa ryzyko krwawienia w czasie antykoagulacji i zaleca się ostrożność przy leczeniu nowymi lekami przeciwkrzepliwymi, jeśli liczba płytek jest mniejsza niż 90 000/µl. Tacy pacjenci na przykład nie byli włączani do badania ROCKET-AF z rywaroksabanem [3]. Małopłytkowość poniżej 100 000/µl oznacza 1 punkt ryzyka krwawienia w skali HAS-BLED. Czy zatem chorzy z małopłytkowością nie powinni być leczeni nowymi lekami przeciwkrzepliwymi? W praktyce większość ekspertów zaleca, aby jeśli ryzyko krwawienia w skali HAS-BLED (nie licząc małopłytkowości) wynosi 0-2, włączyć nowe doustne antykoagulanty przy liczbie płytek w zakresie 50 000-100 000/µl [9]. Za przeciwwskazanie do leczenia za pomocą nowych leków przeciwkrzepliwych uważa się małopłytkowość z liczbą płytek poniżej 50 000/µl. Pacjenci z małopłytkowością stosujący nowe doustne antykoagulanty powinni mieć oznaczoną morfologię krwi w czasie wizyty kontrolnych, pierwszy raz najlepiej po 4-6 tygodniach od początku leczenia, a następnie przynajmniej 2 razy w roku, nawet przy braku niepokojących objawów, w tym skazy.