Zamówienia złożone w dniach 29.04 - 06.05 zostaną wysłane po 06.05. Aby zrekompensować te niedogodności, zamówienia złożone w tym terminie są objęte Majówkową Darmową Dostawą >
W związku z takim wywiadem pacjentkę zakwalifikowano do zabiegu ablacji. W badaniu echokardiograficznym wymiar lewego przedsionka był nieco powiększony (42 mm), funkcja lewej komory – prawidłowa. W czasie zabiegu ablacji wykonano podwójną punkcję transseptalną, założono do lewego przedsionka elektrodę mapującą typu Lasso oraz elektrodę ablacyjną. Wykonano ablację okrążającą wszystkich żył płucnych, uzyskując ich izolację, co potwierdziły zapisy z elektrody typu Lasso. Zabieg był niepowikłany. Chorą wypisano w stanie dobrym, z rytmem zatokowym, zalecając stosowanie bizoprololu oraz dalsze leczenie przeciwkrzepliwe acenokumarolem.
W dalszej obserwacji ambulatoryjnej – do początku tego roku – nic istotnego się nie działo. W kwietniu 2016 r. pacjentka zgłosiła nasilenie częstości napadów arytmii (podobnie jak przed ablacją – jeden na tydzień), także zdecydowanie gorzej ją tolerowała; arytmii towarzyszyły zawroty głowy. Zlecono w trybie pilnym kolejne 7-dniowe badanie holterowskie, którego wynik zaprezentowano na rycinach 4 i 5. Pauzy po konwersji AF do rytmu zatokowego lub kilku pobudzeń zatokowych bądź węzłowych były bardzo długie, najdłuższa wynosiła 14 s! W czasie tej rejestracji AF pojawiło się podobnie jak w poprzednim przypadku, dopiero w 6 dobie rejestracji. Pacjentkę zakwalifikowano do implantacji układu stymulującego w trybie pilnym.
Opis przypadku 4
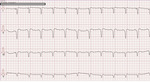
Rycina 6. Rytm stymulacyjny DDD-BiV (stymulator resynchronizujący z funkcją kardiowersji-defibrylacji)
Mężczyzna, lat 76, w wywiadzie: wieloletnia choroba wieńcowa, przebyty zawał ściany przedniej oraz dolnej, kilkakrotne zabiegi rewaskularyzacji wieńcowej, zarówno inwazyjnej, jak i chirurgicznej. Istotnie upośledzona funkcja lewej komory, z frakcją wyrzutową lewej komory 25%. W maju 2015 r. implantowano pacjentowi stymulator resynchronizujący z funkcją kardiowersji-defibrylacji (CRT-D), a przy wypisie przekazano zestaw do badań telemetrycznych (mediAsystent, Meditel). Na początku czerwca chory zgłosił pogorszenie samopoczucia ze spadkiem wydolności fizycznej do III klasy wg NYHA (New York Heart Association) oraz nasilenie obrzęków w zakresie podudzi. Wyniki badań wskazywały na cechy przewodnienia – wzrost masy ciała o 5-6 kg ze wzrostem odsetkowym zawartości wody w organizmie (z 50% do 56%). W zapisie EKG – obraz AF z widoczną utratą resynchronizacji (ryc. 6 i 7). Pacjentowi zalecono telefonicznie pilne zgłoszenie się do izby przyjęć naszego ośrodka. Krótka hospitalizacja umożliwiła terminację arytmii oraz szybką poprawę stanu klinicznego.
Kilku pacjentów – różne problemy diagnostyczne i kliniczne. Wydaje się, że tytuł tego odcinka jest całkowicie uzasadniony.