Kardiologia interdyscyplinarna
Zajęcie serca u chorych na toczeń rumieniowaty układowy
Lidia Ostanek,1 Danuta Bobrowska-Snarska,1 Marek Brzosko,1 Edyta Płońska-Gościniak2
Wprowadzenie
Toczeń rumieniowaty układowy (TRU) jest chorobą układową tkanki łącznej, której występowanie w Europie ocenia się obecnie na 12,5-50,8 przypadków na 100 000 osób. Może pojawić się w każdym okresie życia, ale najczęściej w wieku 15-40 lat. Kobiety chorują 9 razy częściej niż mężczyźni [1]. Choroba ma charakter ogólnoustrojowy, dotyczy wielu narządów i układów, cechuje się bardzo zróżnicowanym przebiegiem i rokowaniem. Przeżywalność wzrosła istotnie w ostatnich 2-3 dekadach, głównie dzięki wczesnej diagnostyce i postępowi, jaki dokonał się w leczeniu. W opublikowanej w 1976 r. pracy Urowitza i wsp. [2] wykazano bimodalny wzór śmiertelności w TRU. Wczesna śmiertelność u chorych na TRU związana jest z aktywnością choroby, dużymi dawkami glikokortykosteroidów (GKS) i powikłaniami infekcyjnymi, natomiast u chorych, którzy umierają w późniejszym wieku, zgon jest związany z długotrwałą terapią GKS i zawałem serca. Praca ta miała przełomowy charakter dla badań nad przyczynami śmiertelności w przebiegu TRU i nad znaczeniem powikłań ze strony układu krążenia.
Zajęcie układu krążenia w TRU
Zapalenie osierdzia
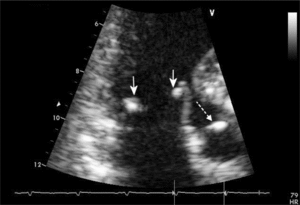
Do zajęcia serca w przebiegu TRU dochodzi często, nawet u ok. 50% chorych (rycina) [3-5]. Najczęściej zajęte jest osierdzie (ponad 60% badanych), przy czym przebieg zapalenia osierdzia jest najczęściej łagodny i tylko w ok. 25% przypadków daje objawy kliniczne. Do rzadkości należą opisy tamponady osierdzia w przebiegu TRU. W badaniu echokardiograficznym często opisuje się pogrubienie blaszek osierdzia bez obecności płynu, które należy wiązać z przebytym procesem zapalnym. Wysiękowe zapalenie osierdzia jest zwykle markerem aktywnej postaci TRU [5,6].
Wady zastawek
Wady zastawek należą do często opisywanych nieprawidłowości echokardiograficznych w TRU. Najczęściej (u ponad 30% chorych) opisywane są nieprawidłowości w zastawce mitralnej, takie jak pogrubienie płatków zastawki, jej zwężenie lub niedomykalność (ponad 25% badanych) [5-7]. Zwapnienia zastawki mitralnej i aortalnej opisywano u chorych na TRU istotnie częściej niż w populacji ogólnej. Zwłaszcza w przypadku zastawki mitralnej stwierdzono zależność ze starszym wiekiem chorych, współwystępowaniem nadciśnienia tętniczego, wysokim stężeniem białka ostrej fazy (CRP) i długim czasem trwania choroby. Toczeń rumieniowaty układowy istotnie wiązał się z obecnością zwapnień w tętnicach wieńcowych i był czynnikiem predykcyjnym przedwczesnej miażdżycy [8]. Zajęcie zastawki aortalnej i trójdzielnej stwierdza się rzadziej. Nieprawidłowości w układzie krążenia u chorych na TRU, w tym niedomykalność zastawki aortalnej, często nie dają objawów klinicznych [9].
Zapalenie wsierdzia
Patognomicznym dla zajęcia wsierdzia w przebiegu TRU jest zapalenie typu Libmana-Sacksa. Stwierdza się je u 20-50% chorych [10]. Badania mikroskopowe jałowych wegetacji występujących na brzegach zastawek wykazały obecność w nich włóknika, histiocytów, limfocytów, komórek plazmatycznych i fibroblastów. Wegetacje najczęściej umiejscowione są na brzegach zastawek, nitkach ścięgnistych i mięśniach brodawkowatych. W badaniach echokardiograficznych mają charakter małych (2 × 4 mm), nieregularnych, brodawkowatych tworów przytwierdzonych do części środkowej płatka, które zaburzają jego ruchomość [11]. Toczniowe zapalenie wsierdzia rzadko doprowadza do hemodynamicznie istotnych wad serca, ale w praktyce klinicznej i niektórych doniesieniach spotyka się przypadki wymagające wymiany zastawek w następstwie ich uszkodzenia [12]. Najistotniejszym powikłaniem zapalenia wsierdzia typu Libmana-Sacksa są zaburzenia zakrzepowo-zatorowe, które mogą być przyczyną udarów mózgu.
Liczne badania potwierdzają, że istotnym czynnikiem wystąpienia uszkodzenia aparatu zastawkowego u chorych na TRU oraz zapalenia wsierdzia Libmana-Sacksa jest obecność przeciwciał antyfosfolipidowych (antiphospholipid antibodies, aPL), w tym głównie przeciwciał antykardiolipinowych (anticardiolipin antibodies, aCL) klasy IgG i antykoagulanta toczniowego (lupus anticoagulant, LA) [13].
Zmiany w mięśniu sercowym
U 30% chorych na TRU występują zmiany w mięśniu sercowym. Są skutkiem przebytego lub aktywnego immunologicznego procesu zapalnego lub zmian niedokrwiennych. W badaniu histopatologicznym stwierdzano proliferację fibroblastów i okołonaczyniową martwicę włóknikowatą. W badaniach echokardiograficznych wczesnym objawem uszkodzenia mięśnia sercowego u chorych na TRU może być zaburzenie funkcji rozkurczowej lewej komory [14].
Nadciśnienie płucne (pulmonary hypertension, PH) jest jednym z najcięższych powikłań w przebiegu TRU. Jeszcze do niedawna występowało rzadko, ale od 1981 roku liczba doniesień na temat występowania PH w TRU istotnie się zwiększyła. Obecnie częstość występowania PH w TRU oceniana jest na 0,5-14% [15]. Najczęściej chorują kobiety w wieku rozrodczym. Rozważa się wiele czynników sprawczych w rozwoju nadciśnienia płucnego związanego z TRU. Należą do nich: zapalenie naczyń oraz zakrzepica naczyń płucnych u chorych z chorobą śródmiąższową płuc, które mogą prowadzić do proliferacji śródbłonka i mięśni gładkich, a następnie uszkodzenia płucnego łożyska naczyniowego. Również sama hipoksja wtórna do chorób płuc może prowadzić do wzrostu oporów w krążeniu płucnym (hypoxic vasoconstriction). Inną przyczyną może być żylne nadciśnienie płucne w wyniku niewydolności lewokomorowej, powikłań zakrzepowo-zatorowych związanych z obecnością aPL [16] czy z nadciśnieniem wrotnym. Obserwacje kliniczne potwierdzają związek PH w przebiegu TRU z gorszym rokowaniem w odniesieniu do przeżycia. Czynnikami, które niekorzystnie rokują, są: objaw Raynauda, małopłytkowość, zakażenia, ciąża, zakrzepica, zapalenie naczyń płucnych i obecność aCL w surowicy, ale potwierdzenie tych obserwacji wymaga dalszych badań [17].
Ryzyko rozwoju chorób układu krążenia w TRU
U chorych na TRU ryzyko rozwoju chorób układu krążenia jest duże. Obecnie ocenia się, że choroba wieńcowa jest odpowiedzialna za 36% wszystkich zgonów w TRU [18]. U chorych na TRU ryzyko choroby wieńcowej i zawału serca jest 5 razy większe niż w ogólnej populacji. Ryzyko zawału serca u kobiet chorych na TRU w wieku 35-44 lat jest 50 razy większe niż wśród kobiet w tym samym wieku bez TRU [19]. Obserwuje się różnice etniczne związane z wiekiem wystąpienia powikłań sercowo-naczyniowych i ciężkością ich przebiegu. Badania przeprowadzone na podstawie rejestru pacjentów z TRU (90 444 badanych) i bez TRU (18 939 916 badanych) hospitalizowanych z powodu choroby wieńcowej w 44 stanach USA w latach 2004-2006 wykazały, że kobiety z TRU i objawami ostrej choroby wieńcowej były o 10,5 roku młodsze od chorych z ostrą chorobą wieńcową bez TRU. Kobiety rasy czarnej z TRU były istotnie młodsze od kobiet rasy białej, a śmiertelność z powodu powikłań wewnątrzszpitalnych w tej grupie chorych była również istotnie większa [20]. Częstsze niż w populacji ogólnej występowanie epizodów sercowo-naczyniowych lub zawału serca u chorych na TRU stwierdzili również badacze szwedzcy w prospektywnym badaniu z udziałem 277 chorych i 7-letnim czasem obserwacji. Ryzyko wystąpienia epizodów sercowo-naczyniowych było 8-9-krotnie większe u chorych w wieku średnim (40-49 lat), a czas do ich wystąpienia był istotnie krótszy niż w populacji ogólnej i wiązał się z aktywnością TRU, obecnością aCL IgG w surowicy, wiekiem chorych i współistnieniem nadciśnienia tętniczego [21]. Badanie 1072 chińskich chorych na TRU wykazało istotny związek powikłań sercowo-naczyniowych z wiekiem powyżej 60 lat, wysokim ciśnieniem tętniczym, występowaniem nefropatii toczniowej ze wzrostem stężenia kreatyniny w surowicy i długotrwałą terapią GKS [22]. Prospektywna praca badaczy szwedzkich (182 chorych na TRU bez wywiadu w kierunku chorób układu krążenia obserwowano do czasu wystąpienia pierwszego epizodu sercowo-naczyniowego) wykazała, że oprócz wieku czynnikami predykcyjnymi dla pierwszego epizodu sercowo-naczyniowego w TRU były: obecność aPL w surowicy, występowanie markerów uszkodzenia śródbłonka naczyń (czynnik von Willebranda, naczyniowa cząsteczka adhezyjna [sVCAM-1]) oraz prawidłowa liczba płytek krwi w przebiegu choroby [23]. Z klasycznych czynników ryzyka znaczenie prognostyczne miały tylko wiek i palenie tytoniu. Podobne wyniki uzyskali autorzy obecnego doniesienia [24,25]. Znaczenie aktywności TRU jako kluczowego czynnika ryzyka w rozwoju powikłań sercowo-naczyniowych potwierdza wiele badań [26,27]. Nie bez znaczenia jest fakt, że wieloletnia choroba zapalna związana z przewlekłym stosowaniem GKS, w wielu przypadkach przebiegająca z upośledzeniem funkcji nerek, wiąże się z rozwojem niektórych klasycznych czynników ryzyka, takich jak nadciśnienie tętnicze, zaburzenia gospodarki węglowodanowej czy lipidowej, w tym hipercholesterolemii [28,29].
Autoprzeciwciała u chorych na TRU mogą przyczyniać się do rozwoju miażdżycy, powodując uszkodzenie śródbłonka i zmiany w metabolizmie lipoprotein zaangażowanych w rozwój miażdżycy. Krążące kompleksy immunologiczne oraz przeciwciała przeciwko komórkom śródbłonka mogą indukować ekspresję prozapalnych i proadhezyjnych fenotypów komórek śródbłonka. Stężenie przeciwciał przeciwko utlenionym lipoproteinom małej gęstości (anti-oxLDL) u chorych na TRU wzrasta proporcjonalnie do stężenia przeciwciał przeciwko dsDNA (anti-dsDNA), aktywacji dopełniacza i aktywności choroby. Badania kliniczne i in vitro przyniosły niejednoznaczne wyniki w odniesieniu do roli anti-oxLDL w rozwoju powikłań sercowo-naczyniowych. U chorych z chorobą wieńcową stwierdzono natomiast wysokie stężenie przeciwciał przeciwko HDL i apolipoproteinie A (głównej frakcji białkowej HDL). Stężenie tych przeciwciał jest istotnie większe u chorych na TRU z przewlekłą zapalną postacią choroby i odwrotnie proporcjonalne do aktywności paraoksonazy, kluczowego enzymu odpowiedzialnego za właściwości antyoksydacyjne cząsteczek HDL [30].
Obraz kliniczny chorób układu krążenia w przebiegu TRU
Odrębnym zagadnieniem jest odmienny od typowego obraz kliniczny choroby wieńcowej i zawału serca u chorych na TRU. Częściej występują tu nagłe zgony sercowe, przebieg choroby wieńcowej jest często skąpoobjawowy, częściej również zgłaszane przez chorych objawy niewydolności wieńcowej są bagatelizowane z racji młodego wieku pacjentów. U chorych z bólem w klatce piersiowej bez jawnych zmian miażdżycowych i zmian w koronarografii występują zaburzenia w mikrokrążeniu wieńcowym potwierdzone w badaniach obrazowych, np. CMRI (rezonans magnetyczny serca [cardiac magnetic resonance]) i SPECT (tomografia emisyjna pojedynczego fotonu [single photon emission computed tomography]), które mogą prowadzić do zawału serca. Zaburzenia perfuzji w mięśniu sercowym potwierdzone w badaniu SPECT z użyciem Tc-99m-MIBI, bez zmian w badaniu elektrokardiograficznym i bez klinicznych objawów choroby wieńcowej wykazano u 36,7% chorych na TRU [31]. Wyniki analizy śmiertelności wewnątrzszpitalnej spowodowanej zawałem serca wykazały, że odsetek zgonów wśród chorych z zawałem serca i TRU był istotnie większy niż u chorych z zawałem i cukrzycą oraz większy niż u chorych z zawałem bez żadnej z tych chorób. Chorzy na TRU z zawałem wymagali dłuższej hospitalizacji niż pozostali pacjenci [32].