IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Pulmonologia
Zatrzymać spiralę przewlekłej obturacyjnej choroby płuc: najnowsze doniesienia
Michael I. Polkey1
John Moxham2
W skrócie
Dla przewlekłej obturacyjnej choroby płuc (POChP) charakterystyczny jest cykl patofizjologiczny, w którym osłabienie i męczliwość mięśni lokomocyjnych ograniczają wydolność fizyczną zarówno z powodu uczucia dyskomfortu w kończynach dolnych, jak i zwiększonego wytwarzania kwasu mlekowego na drodze przemian beztlenowych. Kwas mlekowy jest buforowany przez wodorowęglan, czemu towarzyszy wytwarzanie dwutlenku węgla (CO2). W zaawansowanej POChP dochodzi do ograniczenia przepływu powietrza; chorzy nie są w stanie wydalić powstającego CO2 poprzez nasilenie wentylacji i na skutek retencji wytwarzanego CO2 doznają uczucia braku powietrza, co zniechęca ich do podejmowania wysiłku fizycznego, a to z kolei pogarsza ich wydolność fizyczną. Podstawą działań mających na celu przerwanie tego cyklu jest zorganizowany trening fizyczny, tzw. rehabilitacja pulmonologiczna, ale u pacjentów w zaawansowanej fazie choroby należy zastosować inne strategie terapeutyczne. Wkrótce być może będą dostępne także inne sposoby postępowania, umożliwiające poprawę mechaniki płuc.
Wstęp
Przewlekła obturacyjna choroba płuc (POChP) nadal pozostaje najczęstszą chorobą płuc w populacji osób dorosłych. W Wielkiej Brytanii jest co roku przyczyną 25 tys. zgonów. Prognozuje się, że do 2020 r. POChP stanie się trzecią najczęstszą przyczyną śmierci i piątą przyczyną niepełnosprawności na świecie.2,3 Podstawą obecnej farmakoterapii są długodziałające leki rozszerzające oskrzela, zarówno z grupy antagonistów receptorów muskarynowych, jak i β2-mimetyków, a u wielu pacjentów także wziewne glikokortykosteroidy. Leczenie często jednak nie prowadzi do ustąpienia objawów. Nie ma również dowodów na to, że przedłuża życie lub spowalnia tempo utraty czynności płuc. Istnieje więc pilna potrzeba opracowania nowych metod terapeutycznych.
Wysunięto hipotezę, że dysfunkcja mięśni czworogłowych uda w wyniku przemian anaerobowych powoduje zwiększenie zapotrzebowania oddechowego i w konsekwencji prowadzi do wystąpienia duszności; byłby to samowzmacniający się mechanizm, ponieważ duszność prowadziłaby do zmniejszonej aktywności fizycznej, a ta do postępującego spadku wydolności fizycznej.1 W artykule omówiono różne aspekty tego problemu przedstawione już we wcześniejszej publikacji Michaela Polkeya,1 przy czym szczególny nacisk położono na najnowsze doniesienia.
Powód ograniczenia wydolności fizycznej
Wcześniej zauważono, że u większego odsetka chorych na POChP uczucie dyskomfortu w obrębie nóg pojawiało się podczas ćwiczeń na rowerze niż podczas chodu, lecz w obu przypadkach u niektórych osób występowało niskoczęstotliwościowe zmęczenie mięśni czworogłowych uda.4 Od tamtego czasu opublikowano nowe dane przemawiające za tą hipotezą i wskazujące na możliwość pominięcia jednego z możliwych mechanizmów odpowiedzialnych za ograniczenie wydolności. Pepin i wsp. w dobrze zaprojektowanym badaniu wykazali, że zastosowanie leku rozszerzającego oskrzela podawanego z nebulizatora prowadziło do wydłużenia czasu chodu, lecz nie czasu jazdy na rowerze, ponieważ lek ten, jako oddziałujący na drogi oddechowe, nie działał na mechanizm odpowiedzialny za ograniczenie wydolności fizycznej.5 W Wielkiej Brytanii niewielu chorych na POChP jeździ na rowerze, jednak na kontynencie europejskim ten odsetek jest wyższy (10% chorych w stadium GOLD IV w Copenhagen City Heart Study). Określenie przyczyny ograniczenia wydolności jest jednak o tyle ważne, że czynności związane z pokonywaniem siły grawitacji, takie jak wchodzenie po schodach lub wstawanie z krzesła, zależą od czynności mięśni czworogłowych uda. Tym zagadnieniom poświęca się obecnie wiele inicjatyw badawczych, w tym projekt PROactive (www.proactivecopd.com), w którym uczestniczą dwa ośrodki brytyjskie.
Miopatia mięśni czworogłowych ud
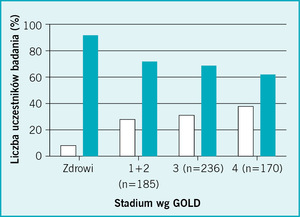
Miopatia mięśni czworogłowych ud w przebiegu POChP była w przeszłości uważana za częsty objaw współistniejący w zaawansowanych stadiach choroby. Takie przekonanie było jednak po części spowodowane tym, że zakres wartości referencyjnych siły mięśni czworogłowych uda nie był dostatecznie precyzyjnie zdefiniowany. Aby tego dokonać, zestawiono dane dotyczące osób z grup kontrolnych badań klinicznych prowadzonych w szpitalach Royal Brompton oraz King’s College w okresie 10 lat. Na podstawie danych 212 osób w wieku odpowiadającym wiekowi chorych na POChP określono równania regresji pozwalające na obliczenie siły mięśni czworogłowych ud jako odsetka wartości należnej skorygowanej względem wieku, wzrostu, beztłuszczowej masy ciała i płci.6 Tak ustalone wartości wykorzystano w badaniu 591 chorych na POChP leczonych w różnych szpitalach w Londynie i we współpracującym ośrodku w Maastricht w Holandii. Analiza niespodziewanie wykazała dość powszechne występowanie osłabienia mięśni czworogłowych ud u chorych na POChP we wszystkich stadiach zaawansowania wg GOLD (na podstawie wartości natężonej objętości wydechowej pierwszosekundowej [FEV1] wyróżnia się cztery stopnie zaawansowania POChP: od I – najniższy, do IV – najwyższy). Odnotowano nieistotny statystycznie wzrost częstości występowania miopatii mięśni czworogłowych w miarę wzrostu zaawansowania choroby: GOLD I/II – 31%, GOLD IV – 38% (ryc. 1).
Ponieważ coraz częściej twierdzi się, że aktywność fizyczna odgrywa rolę w etiologii osłabienia mięśni czworogłowych ud,7 opisane obserwacje potwierdzają również przekonanie o zróżnicowaniu aktywności fizycznej, ocenianej obiektywnie za pomocą trójosiowego akcelerometru, i jej obniżeniu u niektórych pacjentów we wczesnym stadium POChP.8 Ustalono także, iż u pacjentów w stadium III/IV POChP wg GOLD siła mięśni czworogłowych ud w połączeniu z wiekiem jest lepszym predyktorem zgonu niż FEV1 (ryc. 2).
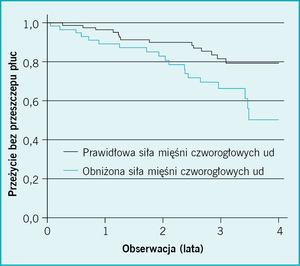
Rycina 2. Przeżycie bez przeszczepu płuc jako funkcja siły mięśni czworogłowych uda. Dane pochodzą z 9. pozycji piśmiennictwa.
Istotnie, wydaje się, że wartości FEV1 poniżej 50% wartości należnej nie mają znaczenia predykcyjnego.9 Za znaczeniem predykcyjnym ograniczonej aktywności fizycznej przemawiają wyniki badań pokazujące występowanie zmian podobnych do obserwowanych w przebiegu innych niż POChP chorób wpływających na czynność płuc, np. ciężkiej skoliozy.10 Z drugiej strony od 2005 r. coraz mniej prawdopodobny wydaje się związek miopatii mięśni czworogłowych ud z układowymi procesami zapalnymi, gdyż nie ma wystarczających dowodów na potwierdzenie tezy o współistnieniu zapalenia mięśni11 i zmiany takie dotyczą co najwyżej pewnej grupy chorych.12
Od 2005 r. poczyniono również pewne postępy w badaniach nad mechanizmami patofizjologicznymi związanymi ze szlakami sygnałowymi atrofii i hipertrofii w mięśniach szkieletowych u chorych na POChP. Wiele modeli szlaków sygnałowych standardowo wykorzystywanych w badaniach na zwierzętach (np. ograniczenie ruchomości, unieruchomienie, sepsa, oparzenia) jest związane z nadmierną ekspresją ligaz ubikwitynowych, szczególnie MuRF (muscle-specific RING-finger protein) i atroginy, które są obecne jako znaczniki we włóknach mięśniowych przeznaczonych do zniszczenia. Nic zatem dziwnego, że dużą nadzieję wzbudziła opublikowana w 2007 r. praca Doucet i wsp. dotycząca nadmiernej ekspresji ligaz ubikwitynowych u chorych na POChP,13 co wskazywało na możliwość funkcjonowania podobnego mechanizmu. Później wykazano jednak, że proponowana koncepcja była znacznym uproszczeniem, a ekspresja ligaz ubikwitynowych paradoksalnie wzrasta, a nie maleje, po rehabilitacji u chorych z POChP ze współistniejącym wyniszczeniem.14 Bardziej prawdopodobny wydaje się udział szlaku sygnałowego miostatyny. Substancja ta jest negatywnym regulatorem wzrostu mięśni, dlatego też mutacje wywołujące zmniejszoną ekspresję miostatyny u zwierząt hodowlanych są bardzo cenione, ponieważ pozwalają uzyskać rasy „podwójnie umięśnione”, czego przykładem może być bydło rasy piemonckiej i owce rasy teksel. U chorych na POChP po przeprowadzeniu rehabilitacji pulmonologicznej obserwuje się zmniejszenie ekspresji miostatyny;14 najwyższe jej stężenia w badanej kohorcie stwierdzano u pacjentów najsłabszych, najmniej aktywnych fizycznie i pokonujących najmniejsze odległości w 6-minutowym teście chodu (ryc. 3).15
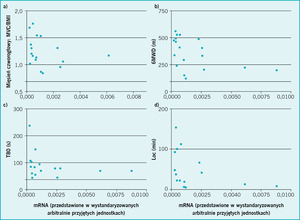
Rycina 3. Ekspresja RNA miostatyny w mięśniach czworogłowych uda u chorych na POChP w zależności od: a) siły mięśniowej, b) wyników 6-minutowego testu chodu, c) wytrzymałości mięśnia czworogłowego uda, d) aktywności fizycznej mierzonej za pomocą trójosiowego akcelerometru. Opublikowano za zgodą European Respiratory Society ©.15