IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Przypadki leczenia insuliną: ostatnia opcja w arsenale terapeutycznym
Anubhav Thukral, MD, Chitra Selvan, MD, Partha Pratim Chakraborty, MD, Ajitesh Roy, MD, Soumik Goswami, MD, Rana Bhattacharjee, MD, Sujoy Ghosh, DM, Satinath Mukherjee, DM, Subhankar Chowdhury, DM
Cukrzyca typu 2 jest chorobą postępującą, dlatego jej naturalny przebieg wymaga rozpoczęcia podawania insuliny u istotnego odsetka pacjentów, zwłaszcza gdy stosowanie leków doustnych nie pozwala na osiągnięcie docelowej glikemii. Większość praktykujących lekarzy i diabetologów przyzna, że przejście do leczenia insuliną i prowadzenie insulinoterapii często nie jest tak łatwe, jak byśmy chcieli. Większość z nich spotyka czasami pacjentów, którzy błagają, aby pomóc im uzyskać odpowiednią kontrolę glikemii za pomocą samych tylko leków doustnych. Często lekarze starają się namówić takich pacjentów na rozpoczęcie stosowania insuliny.
W niniejszym artykule podzieliliśmy się pewnymi doświadczeniami – niektórymi typowymi dla całego świata, a innymi unikatowymi dla Indii – dotyczącymi opieki nad pacjentami leczonymi insuliną. Wnioski wynikające z tych doświadczeń są ważne, ponieważ wskazują, że insulina jest (częściej niż nie jest) naszą ostatnią opcją w arsenale terapeutycznym.
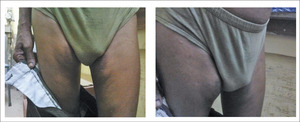
Rycina 1. Przebarwienia z przerostem tkanki tłuszczowej po przyśrodkowych stronach obu ud w miejscach wstrzykiwania insuliny u pacjenta opisanego w przypadku 1.
Przypadek 1
Chorujący od 6 lat na cukrzycę typu 2 45-letni mężczyzna od 2 lat przyjmował insulinę. Jego masa ciała wynosiła 50 kg (wskaźnik masy ciała [BMI] 24 kg/m2). Pacjent trafił do nas z powodu źle kontrolowanej od niedawna glikemii, a także znacznego wzrostu zapotrzebowania na insulinę bez oczywistej przyczyny. W jego wywiadzie nie było gorączki, zakażenia ani stosowania steroidów. W ciągu ostatnich kilku miesięcy był wielokrotnie w szpitalu.
Pacjent wydawał się dobrze wyedukowany i zaniepokojony tą sytuacją. Ku naszemu zaskoczeniu stwierdziliśmy jednak, że wstrzykiwał insulinę po przyśrodkowej stronie ud. Badanie przedmiotowe wykazało w tej okolicy przerost tkanki tłuszczowej z obrzękiem (ryc. 1). Zatłoczona przychodnia, w której brakowało wyszkolonych instruktorów diabetologicznych i pielęgniarek, stworzyła doskonałe warunki do niedostatecznego nadzoru nad miejscem wstrzykiwania leku przez pacjenta.
Przypadek 2
Otyły 55-letni mężczyzna (BMI 28 kg/m2) chorujący na cukrzycę typu 2 od 12 lat od 6 miesięcy przyjmował insulinę. Podczas kilku wizyt u pacjenta stwierdzano zwiększone stężenie glukozy we krwi i stopniowo zwiększano dawkę insuliny. Nie udokumentowano epizodów hipoglikemii.
Pacjent sam wstrzykiwał sobie insulinę i potwierdzono dobrą technikę wykonywania wstrzyknięć. Miejsca wstrzykiwania insuliny wyglądały prawidłowo. Insulina była właściwie przechowywana w domu, a pacjent używał strzykawki dla insuliny w stężeniu 40 j./ml oraz fiolki z lekiem w odpowiednim stężeniu.
Nieoczekiwanie stężenie hemoglobiny A1C (HbA1C) wyniosło 7,2%, co było niezgodne z pomiarami stężenia glukozy we krwi żylnej. Z przyczyn logistycznych pacjent nie wykonywał samodzielnych oznaczeń glikemii w domu. Zastanawiające było, że chociaż dawka mieszanki insulinowej przed śniadaniem została zwiększona z 12 do 36 jednostek w ciągu ostatnich 6 miesięcy, glikemia na czczo była dobrze kontrolowana za pomocą wieczornej dawki 6 jednostek, a glikemia po śniadaniu stopniowo zwiększyła się podczas ostatnich czterech wizyt z 200 do 340 mg/dl, w tym samym okresie stężenie glukozy na czczo zmniejszyło się z 98 do 66 mg/dl.
Szczegółowo zebrany wywiad ujawnił, że przyczyną było nieregularne spożywanie posiłków w dniach oznaczeń glikemii. W normalnym dniu pacjent wstrzykiwał sobie insulinę mniej więcej o godzinie 7:40 rano, spożywał śniadanie o godzinie 8:00, a następnie jadł lunch w południe. Natomiast w dniu badania pościł dłużej, pomijając śniadanie. Następnie badał stężenie glukozy i przyjmował insulinę w południe, co powodowało, że ostatecznie zamiast normalnego lunchu spożywał duży posiłek, który zasadniczo stanowił połączenie śniadania i lunchu. W związku z tym dawka insuliny była zawsze za mała, a poposiłkowe stężenie glukozy zawsze duże. Nie dochodziłoby do tego, gdyby ośrodek, w którym pacjent badał stężenie glukozy, znajdował się bliżej domu lub był otwarty o godzinie 8:00 rano, co umożliwiłoby pacjentowi zachowanie normalnego harmonogramu posiłków w dniach oznaczeń glikemii.
Pacjenta poproszono, aby rozdzielił posiłki, przyjmował woglibozę przed śniadaniem i lunchem oraz badał stężenie glukozy we właściwym czasie. Podzieliliśmy również dawki insuliny, zlecając 16 jednostek insuliny krótko działającej przed śniadaniem i 16 jednostek przed lunchem oraz 6 jednostek mieszanki insulinowej przed kolacją. Po tych modyfikacjach uzyskano dobrą kontrolę stężenia glukozy we krwi.
Przypadek 3
U mężczyzny chorego na cukrzycę typu 2, który przez ostatnie 4 lata przyjmował insulinę z dobrą kontrolą glikemii, miesiąc wcześniej rozpoczęto podawanie mieszanki insulinowej dwa razy dziennie za pomocą pena. Mimo że pacjent był zadowolony z wygody i łatwości stosowania pena, stężenie glukozy we krwi stało się bardzo zmienne. Postanowiliśmy potwierdzić odpowiednią technikę wykonywania wstrzyknięć i poprosiliśmy pacjenta, aby przyniósł pen do przychodni. Chory przyniósł go z założoną fiolką insuliny, ale bez igły. Kiedy o to zapytaliśmy, dowiedzieliśmy się, że pacjent wstrzykiwał insulinę bez igły. Sądził, że to normalne, że nic nie czuje, ponieważ stosowanie pena miało być bezbolesne. W rzeczywistości pacjent próbował podawać insulinę śródskórnie zamiast podskórnie. Ten przypadek ilustruje, że połączenie suboptymalnej edukacji z agresywnym marketingiem przez firmy sprzedające wstrzykiwacze może prowadzić do nieporozumień ze strony pacjentów.
Przypadek 4
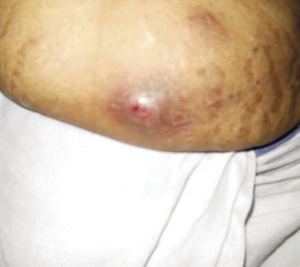
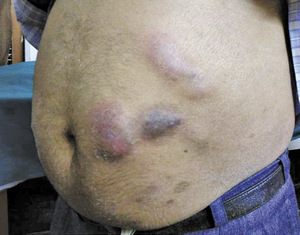
Kobieta chora na cukrzycę typu 2, która przyjmowała insulinę od 6 lat, osiągając zadowalającą kontrolę glikemii, zgłosiła się z powodu hiperglikemii oraz ropni w miejscu wkłuć pojawiających się od miesiąca (ryc. 2). Uważny wywiad ujawnił, że przed wstrzykiwaniem i po nim pacjentka wycierała końcówkę igły do wstrzykiwania insuliny bawełnianym wacikiem.