IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Dermatologia
Świerzb – najnowsze zasady diagnostyki, leczenia i profilaktyki
lek. med. Paweł Traczewski1
lek. med. Iwona Bielawska2
dr n. med. Monika Różewicka-Czabańska2
prof. dr hab. med. Mariola Marchlewicz2
prof. dr hab. med. Romuald Maleszka2
Wprowadzenie
Świerzb, wywoływany przez roztocze Sarcoptes scabiei var. hominis, jest jedną z najczęstszych dermatoz pasożytniczych i stanowi istotny problem medyczny i społeczny. W postaci klasycznej objawia się silnym uogólnionym świądem i grudkową wysypką w przestrzeniach międzypalcowych rąk, zgięciach i fałdach skórnych, w okolicach brzucha, na zewnętrznych narządach płciowych u mężczyzn i w okolicach brodawek piersiowych u kobiet. Choroba dotyczy wszystkich grup wiekowych i społecznych, jednak występuje z różną częstością w poszczególnych populacjach i regionach świata. Zarówno w diagnostyce, jak i leczeniu świerzbu w ostatnich dziesięcioleciach dokonał się istotny postęp, czego wyrazem są aktualne zalecenia IUSTI/WHO. W artykule omówiono epidemiologię, różnorodność form klinicznych, możliwe powikłania, współczesne metody diagnostyki i leczenia oraz profilaktykę świerzbu.
Świerzb (scabies) jest zakaźną chorobą skóry wywoływaną przez świerzbowca ludzkiego (Sarcoptes scabiei var. hominis), ektopasożyta należącego do roztoczy. W języku greckim sarx oznacza błysk, koptein oznacza ciąć, natomiast w języku łacińskim scabere oznacza drapać.1 Nazwa choroby i pasożyta odwołuje się zatem do dolegliwości świądowych, powodowanych przez świerzbowce drążące tunele w naskórku.2 Po licznych nieudanych próbach zidentyfikowania czynnika wywołującego chorobę dokonali tego w 1687 roku przy użyciu mikroskopu świetlnego dwaj włoscy badacze Bonomo i Cestoni. Również jako pierwsi postawili oni przełomową tezę, że świerzb jest chorobą zakaźną, a Bonomo twierdził, że można leczyć ją za pomocą preparatów stosowanych zewnętrznie.3
Epidemiologia
Na świerzb choruje na świecie ok. 300 mln osób rocznie, co stanowi 5 proc. ogólnej populacji.4 W Polsce w roku 2008 według rejestru Państwowego Zakładu Higieny całkowita liczba zarażeń wyniosła 11 044, a częstość zachorowań oceniono na 29/100 tys. zdrowej populacji.5 W 2009 roku ustał ustawowy obowiązek zgłaszania i rejestracji świerzbu w naszym kraju, dlatego brak aktualnych danych epidemiologicznych na ten temat.6 Choroba dotyczy wszystkich grup społecznych bez względu na wiek, płeć, rasę czy status socjoekonomiczny. Badania epidemiologiczne przeprowadzone w Mali, Indiach i Brazylii potwierdzają, że przeludnienie, zwłaszcza w pomieszczeniach sypialnych, zwiększa ryzyko zakażenia.7 Przyczyniają się do niego także:
- wyniszczenie fizyczne,
- obniżona odporność,
- choroby upośledzające funkcję barierową skóry,
- niski poziom higieny,
- wiek poniżej 15. r.ż. – świerzb jest najczęstszy u niemowląt i małych dzieci,
- pora roku – zimą dochodzi do zakażeń częściej niż latem.2
Kumulacja wielu czynników ryzyka odpowiada za szczególnie częste występowanie świerzbu na niektórych obszarach.7 Przykładem są wyspy w cieśninie Torresa należące do Australii, gdzie zachorowalność na świerzb wśród rdzennych mieszkańców jest sześć razy wyższa niż w pozostałych rozwiniętych regionach świata. Chorują głównie dzieci, a częstymi powikłaniami infestacji pasożytniczej są nadkażenia bakteryjne skóry, jak również poważne przewlekłe choroby serca, nerek czy nawet sepsa. W 2013 roku Światowa Organizacja Zdrowia (WHO) umieściła świerzb na liście neglected tropical diseases (zaniedbanych chorób tropikalnych). WHO zwróciła uwagę na zaniechania w zakresie wydatków zarówno w sektorze prywatnym, jak i publicznym, niedostateczną troskę poświęcaną temu problemowi na poziomie lokalnym, krajowym i międzynarodowym oraz wyższy wskaźnik zachorowań wśród najbiedniejszych.8
Etiopatogeneza
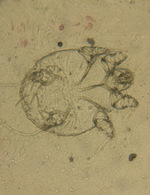
Świerzb wywoływany jest przez świerzbowca ludzkiego (ryc. 1), który jest obligatoryjnym ektopasożytem ludzkim. Te posiadające osiem odnóży roztocza nie mają zdolności do skoku ani lotu. Pełzają z prędkością 2,5 cm na minutę na rozgrzanej skórze.2 Samica drąży w warstwie rogowej naskórka ślepo zakończone nory świerzbowcowe, w których składa dziennie dwa-trzy jaja, z ok. 10 proc. po mniej więcej trzech tygodniach rozwijają się osobniki dorosłe.9 Świerzbowce żywią się komórkami naskórka, co jest jednym z głównych czynników ograniczających czas przeżycia poza skórą. Wynosi on trzy dni, co pozwala na przerwanie szerzenia się zakażenia przez podjęcie odpowiednich działań profilaktycznych.4 Do innych czynników należy temperatura (gdy spada poniżej 20°C, świerzbowce są niemal całkowicie nieruchome) i wilgotność otoczenia.4,7 Świerzbowiec w ciągu godziny od kontaktu z powierzchnią skóry przedostaje się do warstwy rogowej naskórka.10 Okres wylęgania świerzbu w przypadku pierwotnej infestacji wynosi zwykle trzy-cztery tygodnie. Oznacza to, że w tym czasie pacjent, choć nie ma objawów choroby, może stanowić źródło zarażenia dla osób z najbliższego otoczenia, które także powinny być objęte leczeniem. W przypadku reinfestacji okres inkubacji wynosi jeden-trzy dni. Uważa się, że różnice w czasie ujawnienia się objawów świerzbu po pierwszej i kolejnej ekspozycji na Sarcoptes scabiei są uwarunkowane reakcją nadwrażliwości typu IV na antygeny pasożyta, której efektem jest rozwój zmian chorobowych. Skrócenie okresu wylęgania po reekspozycji na czynnik wywołujący jest obserwowane także w innych chorobach związanych z uruchomieniem odpowiedzi komórkowej, np. w zespole Lyella czy rumieniu trwałym. Z kolei na udział odpowiedzi humoralnej wskazują podwyższone stężenia IgE i IgG, a także IL-4 w surowicy krwi chorych. Ponadto wykazano, że aktywowane limfocyty T CD8, obecne w wykwitach skórnych w świerzbie norweskim, mogą stymulować zaburzenia odpowiedzi keratynocytów prowadzące do hiperproliferacji naskórka. Dane te świadczą o zasadniczej roli limfocytów T w patogenezie objawów klinicznych świerzbu.4 Do zarażenia świerzbowcem dochodzi najczęściej przez bezpośredni kontakt ze skórą osoby zarażonej, np. przez kontakt seksualny.2 Wielu ekspertów twierdzi, że infestacja poprzez szybkie podanie bądź nawet uścisk ręki jest w praktyce niemożliwa.11 Inną drogą szerzenia się choroby jest kontakt pośredni, np. spanie w jednym łóżku czy używanie tej samej odzieży. Świerzb odzwierzęcy jest chorobą samoograniczającą się, bez znaczenia epidemiologicznego, gdyż inne gatunki świerzbowca niż Sarcoptes scabiei var. hominis nie mogą przejść całego cyklu życiowego w skórze człowieka.2,4