IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Neurofizjologia kliniczna
Obraz kliniczny i elektrofizjologiczny najczęstszych mononeuropatii
Rafał Rola
Wprowadzenie
Uszkodzenia nerwów obwodowych nazywamy neuropatiami. W przypadku uszkodzenia pojedynczego nerwu stosuje się określenie mononeuropatia. Najczęstszymi przyczynami mononeuropatii są zespoły z uwięźnięcia nerwów w miejscach anatomicznych cieśni lub uszkodzenia pourazowe. Najczęstszą mononeuropatią obwodowego układu nerwowego jest zespół cieśni kanału nadgarstka. W przypadku uszkodzenia większej liczby nerwów (zazwyczaj z przewagą uszkodzenia długich nerwów kończyn dolnych) używane jest pojęcie polineuropatii. Czynniki etiologiczne polineuropatii są inne niż w przypadku mononeuropatii i zazwyczaj są ogólnoustrojowe – metaboliczne (zaburzenia hormonalne, cukrzyca, niedoczynność tarczycy), toksyczne (alkohol, polekowe), niedoborowe (niedobory witaminowe, ogólne niedożywienie) lub zapalne (zespół Guilliana-Barrégo, przewlekła zapalna polineuropatia demielinizacyjna [CIDP]). Zazwyczaj objawy polineuropatii są symetryczne z przewagą uszkodzenia nerwów kończyn dolnych. Mononeuropatiami mnogimi nazywamy niesymetryczne uszkodzenia kilku nerwów zazwyczaj w obrębie kończyn górnych i dolnych. W niniejszym artykule zostaną omówione jedynie najczęstsze mononeuropatie obwodowego układu nerwowego. Rozpoznanie neuropatii oparte jest na wywiadzie i badaniu klinicznym, a potwierdzane badaniem neurofizjologicznym. Zwłaszcza w przypadku mononeuropatii właściwie zebrany wywiad oraz badanie kliniczne są w większości przypadków wystarczające do postawienia rozpoznania uszkodzenia danego nerwu. Badanie neurofizjologiczne wykonywane jest w celu określenia stopnia uszkodzenia danego nerwu (objawy kliniczne, takie jak parestezje, dyzestezje, osłabienie czucia powierzchniowego, są subiektywne i nie mogą być podstawą do oceny stopnia uszkodzenia np. włókien czuciowych), typu uszkodzonych włókien (uszkodzenie włókien czuciowych, ruchowych, mieszane), miejsca, rodzaju uszkodzenia nerwu (aksonalne, demielinizacyjne) oraz dynamiki zmian neuropatycznych (uszkodzenie świeże, dawniej przebyte, w trakcie reinerwacji). Badanie elektromiograficzne ma niezwykle istotne znaczenie rokownicze w przypadku stwierdzenia uszkodzenia aksonalnego badanego nerwu. Badanie elektrofizjologiczne nie wskazuje na czynnik etiologiczny obserwowanych zmian. Zwłaszcza w przypadku stwierdzenia polineuropatii w badaniu neurofizjologicznym konieczne jest dalsze poszukiwanie czynnika etiologicznego (jeśli jest on nieustalony). W diagnostyce obwodowego układu nerwowego coraz ważniejszą rolę pełnią badania neuroobrazowe, takie jak ultrasonografia czy rezonans magnetyczny. Metody te stanowią istotne uzupełnienie danych z badania klinicznego i neurofizjologicznego. Badanie neurofizjologiczne ocenia w sposób funkcjonalny działanie nerwów obwodowych, natomiast badanie neuroobrazowe ukazuje zmiany strukturalne nerwu i niekiedy może być pomocne w ustalaniu etiologii obserwowanych zmian (nieprawidłowe wyrośla kostne, blizny łącznotkankowe wciągające nerw lub dyslokacja nerwu z anatomicznego miejsca). Badania te są istotne, zwłaszcza w przypadku mononeuropatii z uwięźnięcia, w planowaniu dalszego postępowania terapeutycznego. Badaniom neuroobrazowym w diagnostyce uszkodzeń obwodowego układu nerwowego zostanie poświęcony kolejny artykuł w serii. W niniejszym doniesieniu przedstawione zostaną najczęstsze mononeuropatie obwodowego układu nerwowego z ich krótką charakterystyką kliniczną i neurofizjologiczną.
Mononeuropatie kończyn górnych
Najczęstszymi mononeuropatiami nerwów kończyn górnych są mononeuropatie nerwów pośrodkowego, łokciowego, promieniowego, pachowego i nadłopatkowego. Neuropatie te mogą być związane z przewlekłym uciskiem nerwu w miejscach anatomicznych cieśni (mononeuropatie z uwięźnięcia) lub z nagłym zadziałaniem siły mechanicznej na nerw (mononeuropatie pourazowe). Stopień uszkodzenia nerwu obwodowego może być różny i jest pochodną siły oraz czasu trwania ucisku na nerw. W przypadkach neuropatii z uwięźnięcia działająca siła mechaniczna (ucisk wywołany np. obrzękiem tkanek sąsiadujących lub wzrostem ciśnienia w kanale anatomicznym) na nerw może być stosunkowo nieduża i przejściowa, ale wraz z wydłużającym się czasem jej trwania może trwale uszkadzać nerw. W przypadku mononeuropatii pourazowych krótko działająca siła mechaniczna może uszkodzić strukturę nerwu. Klasyczny podział uszkodzeń nerwów obwodowych wg Seddona zakłada trzystopniową klasyfikację.
Neuropraksja jest odcinkowym uszkodzeniem nerwu najczęściej demielinizacyjnym bez przerwania ciągłości aksonu czy uszkodzenia osłonek łącznotkankowych nerwu. Przewodzenie w miejscu uszkodzenia jest zaburzone (zwolnienie przewodzenia lub blok przewodzenia), a w odcinkach dystalnych zachowane. W mięśniach unerwianych przez dany nerw nie stwierdza się cech aktywnego odnerwienia. Rokowanie w przypadku neuropraksji jest korzystne – dochodzi do spontanicznej remielinizacji uszkodzonego odcinka nerwu i powrotu funkcji efektora. Klasycznym przykładem neuropraksji jest większość przypadków uszkodzenia nerwu promieniowego w rowku kości ramiennej (tzw. porażenie sobotniej nocy).
W przypadku aksonotmesis dochodzi do przerwania aksonu i zwyrodnienia obwodowej części włókna nerwowego z towarzyszącym rozpadem osłonek mielinowych. Natomiast nienaruszone są śródnerwie, onerwie i nanerwie, a także komórki Schwanna. Po okresie rozpadu obwodowej części aksonów może dojść do spontanicznego odrostu włókien osiowych w obrębie zachowanych tub Schwanna z odtworzeniem osłonek mielinowych i powrotem funkcji nerwu. W badaniu neurofizjologicznym stwierdza się cechy uszkodzenia aksonalnego włókien ruchowych z obecnymi w badaniu EMG mięśnia efektora objawami początkowo aktywnego odnerwienia, następnie objawów wczesnej i dokonanej reinerwacji. Rokowanie dotyczące powrotu funkcji nerwu zależy od liczby uszkodzonych włókien.
Neurotmesis (przerwanie ciągłości nerwu) związane jest z całkowitym przerwaniem ciągłości aksonów i osłonek łącznotkankowych nerwu. Wiąże się to z zaburzeniem właściwego odżywienia włókien nerwowych, a samoistna reinerwacja i regeneracja są często niemożliwe. Konieczna jest interwencja chirurgiczna i zszycie nerwu.
Dokładne określenie stopnia uszkodzenia nerwu często jest niemożliwe w pierwszych dobach po uszkodzeniu nerwu ze względu na brak objawów aktywnego odnerwienia w mięśniach efektorach, które pojawiają się po kilku dniach. Stwierdzenie bloku przewodzenia pozwala w przybliżeniu określić miejsce uszkodzenia nerwu, a badanie ultrasonograficzne może wykazać cechy przerwania ciągłości nerwu.
Neuropatie nerwu pośrodkowego
Zespół cieśni nadgarstka (ZCN) jest najczęstszą mononeuropatią. Szacuje się, że ZCN występuje u około 1% populacji. Choroba dotyczy przede wszystkim kobiet (z częstością występowania 6%), podczas gdy u mężczyzn występuje u około 0,6%. Etiologia większości przypadków ZCN jest idiopatyczna, na drugim miejscu przyczyną ZCN jest obciążenie zawodowe, na trzecim czynniki ogólnoustrojowe. Wśród czynników ogólnoustrojowych sprzyjających wystąpieniu ZCN należy wymienić zaburzenia endokrynologiczne (cukrzycę, niedoczynność tarczycy, akromegalię), choroby tkanki łącznej (reumatoidalne zapalenia stawów), zakażenia i procesy zapalne (sarkoidoza, gruźlica, borelioza), stany, w których dochodzi do retencji płynów w przestrzeni zewnątrzkomórkowej (III trymestr ciąży). Spośród czynników miejscowych sprzyjających powstaniu ZCN należy wymienić gangliony i tłuszczaki w okolicy nadgarstka, wrodzony wąski kanał nadgarstka, anomalie tętnicy promieniowej oraz urazy (złamanie typu Colesa kości promieniowej). Czynnikami zwiększającymi ryzyko ZCN są obciążenia zawodowe związane z pracą manualną i narażeniem na długotrwałe obciążenie stawów nadgarstka oraz przedłużające się zgięcie lub prostowanie nadgarstka. Na ZCN narażeni są lekarze stomatolodzy, technicy stomatologiczni, monterzy, pakowacze, maszynistki, osoby obsługujące komputer oraz fryzjerzy.
Istotą patomechanizmu ZCN jest wzrost ciśnienia w obrębie kanału nadgarstka powyżej 35 mm Hg, co upośledza przepływ krwi w naczyniach odżywczych nerwu pośrodkowego i prowadzi do jego niedokrwienia. Niedokrwienie nerwu wywołuje ektopowe pobudzenia we włóknach czuciowych, czego objawem klinicznym są parestezje w zakresie unerwienia nerwu pośrodkowego. Ucisk mechaniczny powoduje również początkowo uszkodzenie osłonki mielinowej, co wywołuje odcinkową demielinizację włókien czuciowych i ruchowych nerwu. Powtarzający się wielokrotnie ucisk mechaniczny prowadzi w późniejszym stadium choroby do uszkodzenia aksonalnego i zwyrodnienia aksonów dystalnie od miejsca ucisku. Włókna czuciowe są bardziej wrażliwe na ucisk mechaniczny niż ruchowe. Wywołane wzrostem ciśnienia w kanale nadgarstka parestezje zwykle występują w nocy, prawdopodobnie wskutek nieprawidłowego ułożenia kończyny i zastoju żylnego w obrębie kanału nadgarstka oraz w niektórych sytuacjach dnia codziennego, np. podczas jazdy na rowerze lub prowadzenia samochodu. Pacjenci zwykle sami zauważają, że kilkukrotne poruszanie ręką przynosi ulgę w przypadku pojawienia się objawów czuciowych. Jest to związane ze zmniejszeniem ciśnienia w obrębie kanału nadgarstka. Patomechanizm ten znajduje również zastosowanie w diagnostyce klinicznej ZCN. Zwykle objawy czuciowe początkowo występuję jedynie w nocy lub nad ranem. W ciągu dnia parestezje nerwu pośrodkowego mogą być wywołane przy użyciu testów prowokacyjnych, które zwiększają ciśnienie w obrębie kanału nadgarstka (niżej). Objawy ZCN są stosunkowo typowe i rozpoznanie nie jest trudne. Mimo to wiele przypadków ZCN długo jest nierozpoznawanych, a za przyczynę dolegliwości czuciowe uznaje się zmiany zwyrodnieniowe odcinka szyjnego kręgosłupa.
Objawy kliniczne zespołu cieśni nadgarstka
Łacińska nazwa ZCN, brachialgia paraesthetica nocturna, w pełni oddaje kliniczne cechy choroby. Parestezje pojawiają się zwykle w nocy i nad ranem i dotyczą początkowo opuszek palców od I do IV (zakres unerwienia nerwu pośrodkowego). Objawom tym może towarzyszyć ból barku. Parestezje mogą wybudzać pacjenta, a kilkukrotne ruchy kończyną przynoszą ulgę w dolegliwościach. W ciągu dnia parestezje nie występują lub pojawiają się w sytuacjach nadmiernego zgięcia grzbietowego lub dłoniowego dłoni, np. w trakcie jazdy na rowerze lub w czasie długotrwałego prowadzenia samochodu. W późniejszym okresie parestezje występują również w ciągu dnia. Objawy czuciowe zwykle pojawiają się w kończynie dominującej, a w ok. 60% przypadków obustronnie. Wraz z rozwojem choroby pojawiają się objawy osłabienia czucia powierzchniowego w zakresie unerwienia nerwu pośrodkowego świadczące o ubytku czynnych włókien czuciowych. Objawy ruchowe obejmują początkowo upośledzenie ruchów manipulacyjnych dłoni, a w późniejszym okresie zanik kłębu kciuka związany z ubytkiem aksonalnym włókien ruchowych. Skalę zaawansowania klinicznego ZCN przedstawia tabela 1. Należy wyraźnie podkreślić, że nasilenie objawów czuciowych nie koreluje ze stopniem uszkodzenia włókien czuciowych nerwu pośrodkowego. U niektórych pacjentów dolegliwości są bardzo dokuczliwe przy nieznacznym uszkodzeniu włókien czuciowych, u innych dolegliwości czuciowe bywają zauważane dopiero w zaawansowanym stadium neuropatii.
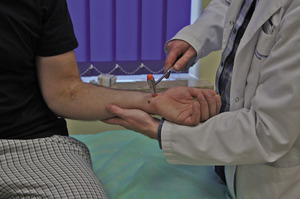
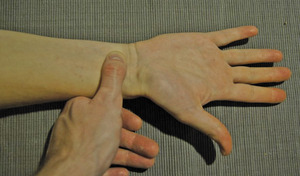
W badaniu klinicznym w początkowym stadium zaawansowania można nie stwierdzić odchyleń od stanu prawidłowego. Zastosowanie testów prowokacyjnych zwiększających ciśnienie w kanale nadgarstka (np. testu Phalena, w którym maksymalne zgięcie dłoniowe przez minutę powoduje pojawienie się parestezji w zakresie unerwienia nerwu pośrodkowego – ryc. 1), opukiwanie nerwu pośrodkowego przed nadgarstkiem (test Tinela lub Hoffmanna-Tinela – ryc. 2) lub wykonanie testu uciskowego (Paleya i McMurtry’ego, czyli ucisku nadgarstka w rzucie nerwu pośrodkowego przez minutę – ryc. 3) znacznie zwiększa czułość badania klinicznego. W przypadku występowania objawów obustronnie przydatny w ustaleniu dominującej strony uszkodzenia jest zmodyfikowany test Phalena (ryc. 4) – parestezje pojawiają się wcześniej po stronie bardziej uszkodzonego nerwu pośrodkowego.