Możliwe powikłania to: nawet w początkowych okresie choroby zespół hemofagocytarny, nazywany zespołem aktywacji makrofagów (MAS). Późnym powikłaniem może być skrobiawica. Powikłania te niosą ryzyko zgonu.2 W tabeli 1 przedstawiono częstość występowania objawów klinicznych w systemowym MIZS.2
Nielicznostawowe MIZS (skąpostawowe)
Nielicznostawowe MIZS jest najczęstszą postacią choroby, występuje u około 50-65% chorych, 3-5 razy częściej chorują dziewczynki, może wystąpić w każdym wieku, często we wczesnym dzieciństwie.
Postacią choroby, w której zapalenie stawów zajmuje nie więcej niż 4 stawy przez cały czas choroby, jest postać przetrwała, natomiast jeżeli w dalszym czasie trwania choroby (powyżej pierwszych 6 miesięcy) dochodzi do zajęcia 5 lub więcej stawów, to określamy ją mianem rozszerzającej. Najczęściej zajęte (w około 80% przypadków) są stawy kolanowe, w dalszej kolejności skokowe i nadgarstkowe, rzadziej biodrowe. Nie obserwujemy objawów ogólnych, rzadko występują skargi na bóle stawów, najczęstszym objawem jest utykanie lub przykurcz zgięciowy kolana.
Wyróżnikiem tej postaci choroby jest częste występowanie zapalenia błony naczyniowej oka (występujące w około 30% przypadków) o tzw. zimnym (bezobjawowym) przebiegu, w 10% przypadków zapalenie błony naczyniowej oka może wyprzedzać wystąpienie zmian stawowych. Laboratoryjne wskaźniki procesu zapalnego (OB, CRP, leukocytoza) są prawidłowe lub miernie podwyższone, istotne jest występowanie przeciwciał przeciwjądrowych (PPJ/ANA) w surowicy (do 80% przypadków). RF jest ujemny. Antygeny zgodności tkankowej HLA: DR8, DR5, DR6.
W rozpoznaniu różnicowym tej postaci choroby należy głównie uwzględnić urazy, zakażenia i reaktywne zapalenia stawów oraz nowotwory krwi i guzy kości.
Możliwe powikłania to: najczęściej zaburzenia rozwojowe kończyn z zajętymi stawami (wydłużenie kończyny z powodu przyspieszenia wzrostu kości przez proces zapalny), zaburzenia wzrastania całego organizmu oraz powikłania oczne – zaćma, jaskra, zrosty tylne, stale aktywny proces zapalny prowadzący nawet do utraty wzroku.
Wielostawowe MIZS, seronegatywne (RF-)
Występuje u około 15-25% chorych, 2-3 razy częściej chorują dziewczynki, w każdym wieku, szczyt zachorowań przypada na 2-6 oraz 11-14 r.ż.
Klinicznie objawia się zapaleniem co najmniej 5 stawów, w większości przypadków symetrycznym zajęciem drobnych stawów rąk, nadgarstków, stawów kolanowych, barkowych, skokowych, rzadziej stawów biodrowych i skroniowo-żuchwowych, może dojść do zajęcia kręgosłupa szyjnego. Początek choroby może być skryty, ze stopniowym nasilaniem się sztywności porannej, tzw. bezbólową sztywnością stawów, dominuje poczucie dyskomfortu i zmęczenia.
Rzadziej wystąpienie objawów może być gwałtowne z burzliwym przebiegiem, stanami podgorączkowymi, niekiedy obserwowane są powiększone węzły chłonne oraz wątroba i śledziona. Zajęte stawy są obrzęknięte i ucieplone, występuje obrzęk okołostawowy, chore dziecko układa kończyny w typowym przykurczu (zgięciu antalgicznym). Występują wysokie laboratoryjne wskaźniki procesu zapalnego (OB, CRP, leukocytoza), niedokrwistość niedobarwliwa oraz nadpłytkowość, rzadko występują dodatnie PPJ, anty-CCP oraz RF ujemny. Antygeny zgodności tkankowej HLA: DR5, DR8. W rozpoznaniu różnicowym należy wykluczyć inne układowe zapalne choroby tkanki łącznej, reaktywne i zakaźne oraz alergiczne zapalenia stawów, immunologicznie uwarunkowane choroby jelit z zajęciem stawów.
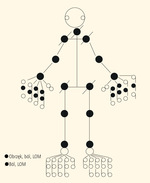
Rycina 1. Diagram z liczbą zajętych stawów w wielostawowym MIZS. LOM – obrzęk, ból, ograniczenie ruchomości
Możliwe powikłania to: najczęściej trwałe deformacje w narządzie ruchu, osteoporoza, zaburzenia wzrastania, powikłania oczne, rzadziej skrobiawica (ryc. 1).
Wielostawowe MIZS, seropozytywne (RF+)
Występuje u około 5% chorych, 3 razy częściej chorują dziewczynki, szczyt zachorowań 11-14 r.ż. Proces chorobowy zajmuje co najmniej 5 stawów, z reguły jest to symetryczne zajęcie drobnych stawów rąk i stóp, mogą być zajęte także inne stawy, również kręgosłupa szyjnego. Obraz kliniczny choroby najbardziej przypomina serododatnie reumatoidalne zapalenie stawów u dorosłych. Niekiedy obecne są guzki reumatoidalne. Występuje sztywność poranna, w części przypadków choroba może mieć gwałtowny, agresywny przebieg z charakterystycznymi deformacjami palców typu butonierek lub łabędzich szyjek. Objawom klinicznym towarzyszą znacznie podwyższone laboratoryjne wskaźniki procesu zapalnego (OB, CRP, leukocytoza), niedokrwistość niedobarwliwa oraz nadpłytkowość. Rzadko występują dodatnie PPJ, RF(+), obecne przeciwciała anty-CCP.10 Antygeny zgodności tkankowej HLA: HLA DR4. W badaniu RTG szybka progresja zmian radiologicznych, zwężenie szpar stawowych, geody, nadżerki lub zrosty kostne. W rozpoznaniu różnicowym należy wykluczyć inne układowe zapalne choroby tkanki łącznej oraz łuszczycowe, reaktywne, zakaźne i alergiczne zapalenia stawów.
Możliwe powikłania to: trwałe deformacje w zakresie rąk i stóp, osteoporoza, zaburzenia wzrastania, powikłania oczne, rzadziej skrobiawica.
Zapalenie stawów z towarzyszącym zapaleniem przyczepów ścięgien (enthesitis-related arthritis)
Występuje u około 10-15% chorych, 3 razy częściej chorują chłopcy, w każdym wieku, szczyt zachorowań powyżej 8 r.ż. U większości chorych notowany jest dodatni wywiad rodzinny (RZS, ZZSK, choroba Reitera, zapalenie naczyniówki), RF(-), PPJ(-). Antygeny zgodności tkankowej HLA: HLA-B27 (u 85% chorych obecny), HLA DRB1.
Klinicznie objawia się zajęciem dużych stawów, zwłaszcza kończyn dolnych, głównie kolanowych, skokowych i stawów palucha, ale także stawów mostkowo-obojczykowych, niekiedy już we wczesnym okresie może wystąpić zapalenie stawów krzyżowo-biodrowych. Zapalenie stawów obwodowych jest zazwyczaj łagodne i krótkotrwałe, mogą występować uporczywe bóle pięt i stóp, zapalenia powięzi podeszwy, częste są entezopatie, objawy pozastawowe z reguły są łagodne, u 10-20% chorych może wystąpić zapalenie błony naczyniowej oka. Najczęściej zajęte procesem chorobowym jest ścięgno Achillesa i rozcięgno podeszwowe, w dalszej kolejności przyczepy ścięgniste do guzowatości piszczelowej i okołokręgosłupowe. Wskaźniki laboratoryjne ostrego procesu zapalnego zależą od aktywności choroby i mogą być w normie lub podwyższone. W przebiegu choroby może rozwinąć się pełny obraz kliniczny zesztywniającego zapalenia stawów kręgosłupa (ZZSK), zespół Reitera, autoimmunologiczne zapalenie jelit. W rozpoznaniu różnicowym należy wziąć pod uwagę m.in. urazy, jałowe martwice kości, dyskopatie, nowotwory.