Pulmonologia
Czy rodzaj inhalatora ma znaczenie?
O nowościach i indywidualnym podejściu do pacjenta
lek. Dominika Jędrzejewska
dr n. med. Joanna Miłkowska-Dymanowska
- Charakterystyka dostępnych inhalatorów – typy, sposób działania, zalety i wady
- Cechy inhalatora, na które przy jego wyborze zwraca uwagę lekarz i pacjent
- Konieczność kontrolowania techniki inhalacji podczas każdej wizyty pacjenta w celu eliminacji ewentualnych błędów
Terapia wziewna stanowi podstawę leczenia takich chorób, jak astma czy przewlekła obturacyjna choroba płuc (POChP), ale znajduje też zastosowanie w innych jednostkach chorobowych, np. mukowiscydozie czy chorobach infekcyjnych układu oddechowego. Wśród leków stosowanych w formie wziewnej wyróżniamy m.in. β2-mimetyki, leki przeciwcholinergiczne, glikokortykosteroidy, antybiotyki, leki mukoaktywne i dornazę α. Leki te mogą być stosowane samodzielnie lub jako kombinacja dwóch, a nawet trzech substancji w jednym urządzeniu1-4.
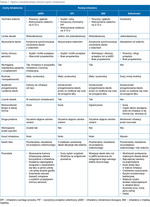
Typy inhalatorów
Wyróżniamy kilka rodzajów inhalatorów:
- inhalatory suchego proszku (DPI – dry powder inhaler), np. Dysk, Turbuhaler, Easyhaler, Spiromax, Breezhaler, Ellipta. Lek ma formę suchego proszku i jest uwalniany do płuc za pomocą energicznego wdechu o odpowiednim szczytowym przepływie wdechowym (PIF – peak inspiratory flow). Przed inhalacją konieczne jest wykonanie maksymalnego wydechu, a w trakcie inhalacji szybkiego i silnego wdechu, który następnie należy wstrzymać na 5-10 s bezpośrednio po inhalacji. Wyróżniamy inhalatory DPI jednodawkowe, wielodawkowe i rezerwuarowe, ale wszystkie wymagają każdorazowego załadowania dawki, co może stanowić problem dla osób z ograniczonymi zdolnościami manualnymi3-9
- inhalatory ciśnieniowe dozujące (pMDI – pressurized metered-dose inhaler; BA-pMDI – breath-actuated pMDI, inhalator ciśnieniowy aktywowany wdechem), np. Inhaler, Autohaler. W inhalatorze znajduje się lek w formie roztworu lub zawiesiny. Jest uwalniany w formie aerozolu pod dużym ciśnieniem i z dużą prędkością, przez co znaczna część leku osadza się na tylnej ścianie gardła i w jamie ustnej, nawet mimo jego prawidłowej inhalacji. Technika inhalacji przy użyciu pMDI wymaga ścisłej koordynacji uwolnienia dawki leku z początkiem wdechu (nie dotyczy BA-pMDI). Wdech powinien być powolny i głęboki. Przed inhalacją należy wykonać maksymalny wydech, a zaraz po niej wstrzymać oddech na kilka sekund (5-10 s), aby umożliwić optymalną dystrybucję i depozycję aerozolu w drogach oddechowych3-9
- inhalatory z miękką mgiełką (SMI – soft mist inhaler; MDLI – metered-dose liquid inhaler, inhalator cieczowy dozujący MDLI), np. Respimat. Proces powstawania aerozolu polega na przetłoczeniu pod wysokim ciśnieniem płynnej porcji leku przez zestaw kanalików i rozpyleniu go w postaci tzw. miękkiej mgły o dłuższym czasie uwalniania i mniejszej prędkości niż w pMDI, dzięki czemu cząsteczki leku lepiej penetrują do płuc. Uwolnienie dawki nie wymaga ścisłej koordynacji z wdechem3-9
- nebulizatory4-6,9.
Nebulizatory
Nebulizacja polega na przekształceniu płynnej formy leku (roztworu lub zawiesiny) w aerozol wdychany przez pacjenta. Zaletą takiej metody podawania leków wziewnych jest ciągła i długotrwała inhalacja niezależnie od fazy i jakości wdechu, co jest szczególnie ważne u pacjentów niewspółpracujących, np. małych dzieci, osób otępiałych, nieprzytomnych4-6,9. Wyróżniamy trzy podstawowe typy nebulizatorów:
- nebulizator pneumatyczny (ciśnieniowy/kompresorowy/tłokowy) – urządzenie stacjonarne lub przenośne, które za pomocą sprężonego powietrza wytwarza z cieczy aerozol wdychany przez chorego. Za jego pomocą można podawać praktycznie wszystkie leki do inhalacji. Powstały różne warianty tego typu inhalatora (aktywowane wdechem, z komorą inhalacyjną, wspomagane wdechem/pulsacyjne), by zredukować straty leku w trakcie wydechu. Inhalatory pneumatyczne są głośniejsze od ultradźwiękowych, ale dużo tańsze w produkcji i sprzedaży. Ich wadą jest szybkie zużywanie się części (sprężarki), przez co słabo nadają się do intensywnego stosowania, jak np. w mukowiscydozie4-6,9
- nebulizator ultradźwiękowy – do przekształcenia cieczy w aerozol jest wykorzystywany generator ultradźwięków. Do zalet tych urządzeń należą: cicha praca, duża wydajność i jakość wytwarzanego aerozolu oraz nieochładzanie go w przeciwieństwie do inhalatorów pneumatycznych. Wśród wad należy wymienić: ograniczoną liczbę leków możliwych do podania, ponieważ ultradźwięki uszkadzają strukturę rozpraszanych substancji (nie można podawać np. leków w postaci zawiesiny, glikokortykosteroidów, antybiotyków, leków bronchodylatacyjnych), duży koszt urządzenia i jego spore rozmiary4-6,9
- nebulizator siateczkowo-membranowy typu MESH – aerozol powstaje dzięki wibracjom i przeciśnięciu płynnego leku przez drobne otwory siateczki (perforowaną membranę). Są to nebulizatory ciche i wydajne, często zasilane bateriami. Niestety ich zakup wiąże się z wysokim kosztem i nie wszystkie leki można podać za ich pomocą (np. leki w formie zawiesiny)4-6,9.
W tabeli 1 przedstawiono ogólną charakterystykę najważniejszych typów inhalatorów3-9.
Czym się kierować przy wyborze inhalatora?
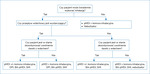
Przy wyborze inhalatora należy brać pod uwagę nie tylko specyfikę danego urządzenia (rozmiar, łatwość obsługi, licznik dawek, dostępność, cenę, wygląd), lecz także czynniki zależne od chorego, takie jak wiek, zdolności poznawcze, motoryczne, umiejętność wykonania odpowiednio głębokiego wdechu, wstrzymanie go przez 5-10 s po inhalacji, zdolność koordynacji ruchowo-wdechowej (pMDI), załadowanie dawki leku (DPI), współchorobowość (choroby neurologiczne, dolegliwości stawowo-kostne itp.) i preferencje pacjenta5-10. Algorytm doboru odpowiedniego inhalatora przedstawiono na rycinie 1.
Jest wiele czynników wpływających na wybór odpowiedniego inhalatora. Najważniejsze dla pacjenta cechy inhalatora to najczęściej mały rozmiar, łatwość obsługi, mobilność, licznik dawek, łatwość przygotowania dawki i szybkość podania leku oraz trwałość urządzenia. Inne cechy mogące mieć znaczenie to brak konieczności koordynacji uwolnienia dawki z wdechem, konstrukcja inhalatora, czy jest to urządzenie wielokrotnego użytku, całkowita liczba dawek, częstotliwość dawkowania lub np. cena, kolor, kształt. Nie zawsze to, co lekarz uważa za istotne przy wyborze urządzenia (np. łatwość w obsłudze), jest najważniejsze dla pacjenta (np. cena), dlatego należy zapytać o jego preferencje. W trakcie doboru odpowiedniego inhalatora należy brać pod uwagę nie tylko upodobania pacjenta, lecz także jego wcześniejsze doświadczenia z inhalatorami. Częsta zmiana inhalatorów lub jednoczesne stosowanie różnych rodzajów inhalatorów może powodować u chorego niepewność i więcej błędów w używaniu urządzeń, a w konsekwencji brak kontroli choroby i częstsze zaostrzenia. Najlepiej przepisywać pacjentowi leki w urządzeniach, których obsługa jest mu znana, ponieważ nieprawidłowa technika inhalacji powoduje gorszą depozycję płucną leku, a co za tym idzie – słabszy efekt terapeutyczny. W związku z tym słabsza kontrola choroby doprowadza do częstszych zaostrzeń, które wymagają wielokrotnych wizyt u lekarza i hospitalizacji, to zaś pociąga za sobą większe zużycie leków ratunkowych i doustnych glikokortykosteroidów, czego konsekwencją są wyższe koszty terapii oraz postęp choroby11-13.
Najczęstsze błędy popełniane przez pacjentów i sposoby radzenia sobie z nimi
Do najczęściej popełnianych przez pacjentów błędów związanych z używaniem inhalatorów należą: brak wykonania pełnego wydechu przed inhalacją leku, nieumiejętność wstrzymania oddechu po inhalacji lub zbyt krótkie jego wstrzymanie, trudności z wygenerowaniem odpowiedniego przepływu wdechowego (PIF) i głębokością wdechu, a także brak synchronizacji momentu uwolnienia dawki z wdechem (pMDI). Inne błędy to m.in.: nieprawidłowe przechowywanie leku (np. w wilgotnym środowisku), niepoprawne przygotowanie inhalatora lub dawki leku, niewłaściwa pozycja ciała/inhalatora w trakcie inhalacji, zbyt słaba siła wdechu i wydychanie powietrza do inhalatora5-10.
Wykorzystywane są różne metody i techniki mające na celu ułatwić pacjentowi prawidłowe zainhalowanie leku i zminimalizować liczbę popełnianych błędów. Rozwiązaniem dla pacjentów mających problem z synchronizacją uwolnienia dawki z wdechem może być stosowanie komory inhalacyjnej, tzw. spejsera. Jest to pojemnik mocowany do inhalatora pMDI, który tworzy dodatkową przestrzeń dla aerozolu, przez co zmniejsza jego prędkość. Zaletami używania komór inhalacyjnych są ponadto: mniejsze osadzanie się cząsteczek w jamie ustnej i gardle (mniej działań niepożądanych), lepsza depozycja płucna (skuteczniejsze działanie leków), ograniczenie drażniącego wpływu aerozolu na górne drogi oddechowe i odruchowego skurczu oskrzeli (kaszel)5,6,8-10.