|
Tabela 2. Niekardiologiczne przyczyny bólu w klatce piersiowej |
|
Płucne Zatorowość płucna Odma opłucnowa Zapalenie płuc Zapalenie opłucnej Żołądkowo-jelitowe Zapalenie/owrzodzenie Schorzenia przełyku Choroba refluksowa przełyku Skurcz przełyku Zapalenie przełyku Choroby pęcherzyka żółciowego Zapalenie trzustki Schorzenia układu mięśniowo-szkieletowego Zapalenie chrząstek żebrowych Fibromialgia Złamanie żeber Półpasiec Przyczyny psychogenne Zaburzenia lękowe Lęk paniczny Hiperwentylacja Zaburzenia występujące pod postacią somatyczną |
Chociaż zadaniem lekarza na oddziale ratunkowym jest przede wszystkim wyłonienie pacjentów ze schorzeniami zagrażającymi życiu, często uzasadnione jest też przeprowadzenie pogłębionej diagnostyki w celu określenia przyczyny objawów, zwłaszcza jeśli mają one nawracający charakter.
Do poważniejszych przyczyn bólu w klatce piersiowej, które można pomylić z niedokrwieniem mięśnia sercowego, należą m.in. zapalenie osierdzia, rozwarstwienie aorty i zatorowość płucna. Ból w zapaleniu osierdzia częściej zmienia się w zależności od oddechowych ruchów klatki piersiowej i zmian pozycji ciała, ale może to być również silny, stały ból zlokalizowany za mostkiem.10 Za rozpoznaniem zapalenia osierdzia przemawia obecność szmeru tarcia osierdzia w badaniu osłuchowym, jednak przy przyjęciu tarcie osierdzia nie zawsze jest wyraźnie słyszalne. Zamiast tego u pacjenta z zapaleniem osierdzia można niekiedy stwierdzić uniesienie odcinka ST w wielu odprowadzeniach, a więc nakładanie się objawów podmiotowych i obrazu EKG może prowadzić do błędnego rozpoznania świeżego zawału mięśnia sercowego i nieuzasadnionego podania leków trombolitycznych lub wykonania koronarografii w trybie pilnym.59 W przypadkach wątpliwych pomocne może być wczesne badanie echokardiograficzne, które uwidoczni płyn w osierdziu oraz obecność lub brak dysfunkcji skurczowej mięśnia sercowego.
Rozwarstwienie aorty to kolejna przyczyna bólu w klatce piersiowej, która wymaga pilnej diagnostyki, gdyż tylko wczesna interwencja (w tym zabiegowa) może zmniejszyć dużą wczesną śmiertelność w tej chorobie. Ostre rozwarstwienie aorty występuje jednak znacznie rzadziej niż świeży zawał mięśnia sercowego. W tym pierwszym przypadku pacjenci zwykle opisują rozdzierający ból o nagłym początku, często promieniujący do pleców. Inne wskazówki diagnostyczne to deficyt tętna na obwodzie, znaczne różnice ciśnienia tętniczego mierzonego na lewym i prawym ramieniu, ogniskowe ubytki neurologiczne oraz ból, który nie słabnie nawet po podaniu opioidowych leków przeciwbólowych w dużych dawkach. W rozwarstwieniu aorty uniesienie odcinka ST jest rzadkie (<5-10% w grupie z rozwarstwieniem proksymalnego odcinka aorty)60 i zwykle wynika z zajęcia ujść tętnic wieńcowych lub z obecności krwi w worku osierdziowym, ale jeżeli wystąpi, jest często błędnie interpretowane i prowadzi do niewłaściwego leczenia.
Inne kardiologiczne przyczyny bólu w klatce piersiowej, które należy wziąć pod uwagę, to stenoza aortalna, nadciśnienie płucne i kardiomiopatia przerostowa. Nawet u 20% pacjentów z typowym bólem w klatce piersiowej w koronarografii stwierdza się prawidłowe tętnice wieńcowe, ale rezerwa naczyniorozkurczowa krążenia wieńcowego jest zmniejszona. Częściej obserwuje się to u kobiet i przypisuje nieprawidłowościom w mikrokrążeniu wieńcowym. Chociaż u takich pacjentów objawy wiążą się ze znaczną chorobowością, ryzyko zgonu z przyczyn sercowych jest w tej grupie małe.61
Zatorowość płucna może być groźną dla życia przyczyną bólu w klatce piersiowej o etiologii pozasercowej. Zazwyczaj towarzyszy jej duszność, przyspieszenie oddechu i ból o charakterze opłucnowym. Obraz EKG, taki jak cechy przeciążenia prawej komory, odwrócenie załamka T w odprowadzeniach znad ściany przedniej lub blok prawej odnogi pęczka Hisa, może imitować zmiany niedokrwienne; najczęściej jednak w EKG spotyka się tylko tachykardię zatokową.62 Zwiększone stężenie troponiny, związane zazwyczaj z istotnym przeciążeniem prawej komory, pozwala wyłonić grupę chorych obarczonych wysokim ryzykiem zgonu.63
Ból w klatce piersiowej trudny do odróżnienia od wieńcowego często wywołują schorzenia przełyku. W badaniu obejmującym 910 pacjentów, których poddano testom motoryki przełyku po wykluczeniu choroby serca, 28% miało zaburzenia motoryki przełyku, a kolejne 21% – spoczynkowe nieprawidłowości ciśnienia w przełyku, które mogły powodować ból.64 Te i inne wyniki badań65 wskazują, że zaburzenia czynnościowe przełyku są częstą przyczyną bólu w klatce piersiowej u pacjentów, u których wykluczono ostry zespół wieńcowy.
Zaburzenia psychiczne u chorych zgłaszających się na oddział ratunkowy z bólem w klatce piersiowej występują stosunkowo rzadko. W jednym z badań 35% z 229 pacjentów objętych przesiewową oceną spełniało kryteria rozpoznania zaburzeń lękowych (u 18% pacjentów) lub depresji (u 23% pacjentów) zawarte w „Diagnostic and Statistical Manual of Mental Disorders, Revised Third Edition”, ale psychospołeczny komponent zespołu bólu w klatce piersiowej został rozpoznany przez lekarzy oddziału ratunkowego tylko u 6% z tych pacjentów.66 Sformalizowana przesiewowa ocena wszystkich pacjentów z pewnością zwiększyłaby odsetek rozpoznań psychiatrycznych.
Częstość występowania niekardiologicznych przyczyn bólu w klatce piersiowej u pacjentów zgłaszających się na oddział ratunkowy była oceniana w wielu badaniach. Fruergaard i wsp.67 przeprowadzili jedno z nielicznych wszechstronnych badań, w których próbowano określić przyczyny bólu w klatce piersiowej. W przeciwieństwie do większości prac, w których selektywne badania wykonywano dopiero po wykluczeniu ostrego zespołu wieńcowego, w pracy Fruergaarda i wsp. wszystkich 148 pacjentów bez niebudzącego wątpliwości rozpoznania zostało poddanych licznym badaniom mającym na celu znalezienie przyczyny dolegliwości (ryc. 2).
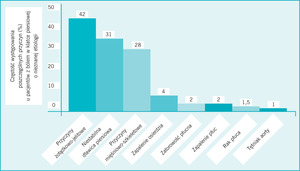
Rycina 2. Częstość występowania poszczególnych rozpoznań u pacjentów z bólem w klatce piersiowej o nieznanej etiologii
U większości (77%) ustalono tylko jedno rozpoznanie, ale u 21% pacjentów rozpoznano dwie, a u 3 trzy przyczyny. Dane te są zgodne z wynikami innych badań, w których często stwierdzano nakładanie się kilku przyczyn bólu w klatce piersiowej.
Dodatkowe wstępne badania diagnostyczne
Wytyczne American College of Cardiology (ACC)/American Heart Association (AHA) zalecają u wszystkich pacjentów z podejrzeniem ostrego zespołu wieńcowego wykonanie EKG i oznaczenie stężenia biomarkerów sercowych. W zaleceniach American College of Radiology radiologicznej ocenie pacjentów z ostrym bólem w klatce piersiowej, ale małym prawdopodobieństwem ostrego zespołu wieńcowego przypisano wartość 9 (badanie najbardziej zalecane).68 W dużym badaniu obejmującym 5000 zdjęć RTG klatki piersiowej u pacjentów na oddziale ratunkowym, w tym 629 wykonanych z powodu głównego objawu, jakim był ból w klatce piersiowej, stwierdzono, że co czwarte (25%) badanie RTG miało znaczący wpływ na dalsze postępowanie u pacjenta.69 Dane na temat wartości zdjęcia RTG klatki piersiowej u pacjentów zaliczonych wcześniej do grupy małego ryzyka na podstawie wywiadu i badania przedmiotowego są jednak ograniczone.
Oddziały diagnostyki kardiologicznej pacjentów z bólem w klatce piersiowej i przyspieszone protokoły diagnostyczne
Oddziały zajmujące się pacjentami z bólem w klatce piersiowej (CPU) powstały jako rozwiązanie umożliwiające szybką diagnostykę i wykluczanie ostrego zespołu wieńcowego u pacjentów z grupy małego ryzyka w sposób efektywny kosztowo i pozwalający uniknąć rutynowej hospitalizacji i długotrwałego pobytu w szpitalu. Oddziały te zapewniają zintegrowane, oparte na przyjętych schematach postępowanie diagnostyczne umożliwiające dalsze stratyfikowanie pacjentów w grupie małego ryzyka na podstawie krótkoterminowej obserwacji i powtarzanej oceny zmiennych klinicznych, obrazu EKG i stężenia biomarkerów sercowych.9,11,15,70 Zwykle postępowaniem kieruje lekarz oddziału ratunkowego, ale warunkiem skuteczności podejmowanych działań jest ścisła współpraca z kardiologami i pozostałym personelem zaangażowanym w opiekę nad pacjentem (np. radiologami, specjalistami medycyny nuklearnej, pielęgniarkami).70 CPU pozwalają szybko uzyskać informacje diagnostyczne i prognostyczne, stanowiąc etap pośredni, na którym pacjenta kwalifikuje się albo do dalszej diagnostyki w trybie ambulatoryjnym, albo do hospitalizacji.
Jeśli na którymkolwiek etapie wyniki badań (EKG, stężenie biomarkerów) są dodatnie, wskazując na uszkodzenie mięśnia sercowego, pacjent jest przyjmowany do szpitala w celu dalszej diagnostyki i leczenia. Jeśli natomiast wyniki są ujemne, u pacjenta typowo wykonuje się badanie obciążeniowe. Standaryzacja oceny pacjentów z grupy małego ryzyka zmniejsza zarówno zmienność wykonywanych badań dodatkowych, jak i koszt diagnostyki.
Badanie wysiłkowe na bieżni
Próba wysiłkowa na ruchomej bieżni jest jednym z podstawowych badań wykonywanych w celu stratyfikacji ryzyka u pacjentów diagnozowanych w CPU.11,71 Do jej zalet należą stosunkowo niski koszt, dostępność, łatwość wykonania i możliwość uzyskania istotnych informacji dotyczących rokowania. Kryterium kwalifikacji do tego badania jest zdolność pacjenta do wykonania wysiłku oraz prawidłowy obraz wyjściowego EKG, umożliwiający interpretację zmian odcinka ST wywołanych wysiłkiem. Jeśli obraz EKG uniemożliwia interpretację zmian zachodzących pod wpływem wysiłku, konieczne jest zastosowanie metody obrazowania serca, przy czym można posłużyć się obciążeniem farmakologicznym (w zależności od zdolności pacjenta do wykonania wysiłku).
Skuteczność i bezpieczeństwo wykonywania prób wysiłkowych w ramach diagnostyki prowadzonej w CPU potwierdzono w wielu badaniach obejmujących pacjentów poddawanych próbie wysiłkowej po 12-godzinnej lub krótszej obserwacji, podczas której nie stwierdzono cech przemawiających za ostrym zespołem wieńcowym.72-77Naukowy Komitet Doradczy AHA stwierdził, że próba wysiłkowa przerywana w momencie wystąpienia objawów wykonywana po 8-12 godz. obserwacji u pacjentów z grup małego i średniego ryzyka jest bezpieczna.78 Taki sposób postępowania u pacjentów w CPU charakteryzuje się bardzo dużą ujemną wartością predykcyjną w odniesieniu do występowania wczesnych i późnych powikłań. Chociaż jego dodatnia wartość predykcyjna jest mała, dodatnie wyniki próby wysiłkowej nie są częste. Pozwala też ograniczyć liczbę niepotrzebnych hospitalizacji i dzięki temu zmniejszyć koszty. U wybranych pacjentów z grupy małego ryzyka z powodzeniem stosowano skrócony protokół diagnostyczny. Przed próbą wysiłkową albo nie dokonywano seryjnych oznaczeń biomarkerów sercowych, albo wykonywano ich niepełny zestaw72-76 i jeśli wyniki były negatywne, przeprowadzano próbę wysiłkową. W przypadku tej strategii diagnostycznej nie obserwowano żadnych zdarzeń niepożądanych w czasie 30 dni od epizodu bólowego.72,76Choć u pacjentów z grup małego i średniego ryzyka próbę wysiłkową łączy się często z dodatkowym badaniem obrazowym (echokardiografią lub scyntygrafią perfuzyjną mięśnia sercowego), w aktualnych wytycznych ACC/AHA dotyczących badań wysiłkowych i postępowania w przypadkach ostrego zespołu wieńcowego bez uniesienia odcinka ST zaleca się, aby u chorych zdolnych do wysiłku fizycznego, u których w spoczynkowym EKG nie stwierdza się istotnych nieprawidłowości uniemożliwiających późniejszą interpretację zmian wywołanych wysiłkiem, wykonywać samą próbę wysiłkową bez dodatkowego obrazowania.11,79
Ważnym parametrem zwiększającym trafność oceny rokowania jest wydolność fizyczna organizmu. Niezdolność do wykonania wysiłku o intensywności więcej niż 3 równoważników metabolicznych (MET – metabolic equivalent) [jednostka energii odpowiadająca zużyciu tlenu w warunkach podstawowych (w spoczynku), wynosząca 3,5 ml O2/kg/min – przyp. red.] wiąże się ze zwiększonym ryzykiem.80Z kolei u pacjentów zdolnych do wysiłku o intensywności ponad 10 MET, u których nie stwierdza się cech niedokrwienia w obrazie wysiłkowego EKG, bardzo rzadko obserwuje się niedokrwienie w badaniu metodą scyntygrafii perfuzyjnej.81 Stratyfikacja ryzyka może być jeszcze dokładniejsza dzięki uwzględnieniu wielu parametrów próby wysiłkowej (np. w postaci wskaźnika Duke).82 Jeśli chory nie osiągnie 85% maksymalnej częstości rytmu serca przewidzianej dla danego wieku, a w EKG nie widać oznak niedokrwienia, badanie uznaje się za niediagnostyczne i można rozważyć dalszą diagnostykę, np. obciążeniowe badanie obrazowe.