Według badania przeprowadzonego w Japonii i opublikowanego w 2013 r.5 u osób starszych (>65 r.ż.), u których po raz pierwszy rozpoznano padaczkę, najczęściej spotykanym typem napadów były napady częściowe złożone bez wtórnego uogólnienia, wywodzące się z płata skroniowego. U ok. 78% pacjentów stosowana była monoterapia, co jest zgodne z wcześniej opublikowanymi obserwacjami.6,7 Wśród tych pacjentów 96% była wolna od napadów przez ponad rok. Najczęściej stosowanym lekiem przeciwpadaczkowym w tej grupie pacjentów była karbamazepina.
Ze względu na profil bezpieczeństwa leku u pacjentów w wieku podeszłym zaleca się rozpoczynanie terapii od gabapentyny lub lamotryginy (tab. 3). Zwykle leczenie padaczki u osób starszych jest skuteczne już przy niskich dawkach leków przeciwpadaczkowych. Politerapia w tej grupie chorych stosowana jest rzadko.
Terapia napadów nieświadomości
Typowe napady nieświadomości
Jako leki pierwszego rzutu zaleca się stosowanie etosuksymidu, kwasu walproinowego i lamotryginy, przy czym etosuksymid i kwas walproinowy wykazują zbliżoną, a większą niż lamotrygina skuteczność (opis przypadku 2). Lamotrygina i etosuksymid są natomiast lepiej tolerowane niż kwas walproinowy. Etosuksymid może nasilać występowanie napadów uogólnionych toniczno-klonicznych. Dlatego u dzieci preferowane jest stosowanie etosuksymidu ze względu na dużą skuteczność i dobrą tolerancję leku, u młodzieży natomiast kwasu walproinowego ze względu na ryzyko współwystępowania napadów toniczno-klonicznych.8,12
Dane dotyczące pochodnych benzodiazepiny (klobazam i klonazepam) i lewetyracetamu w leczeniu tego typu napadów są sprzeczne.
Brakuje przekonywujących dowodów skuteczności leczenia topiramatem, zonisamidem, amantadyną i acetazolamidem, choć dotychczas opublikowane dane sugerują skuteczność w pojedynczych przypadkach u osób, u których leki pierwszego rzutu były nieskuteczne. Zatem stosowanie tych leków powinno zostać zarezerwowane do leczenia napadów opornych na leczenie pierwszego rzutu (leki drugiego rzutu).
Karbamazepina, okskarbazepina, wigabatryna, tiagabina i fenytoina mogą indukować lub nasilać występowanie napadów nieświadomości. Fenobarbital może być pomocny w leczeniu, jeśli jest stosowany w małych dawkach, podczas gdy w większych może nasilać występowanie typowych napadów nieświadomości. Według obserwacji na modelach zwierzęcych gabapentyna, pregabalina, lakozamid, parampanel i retygabina są nieskuteczne w leczeniu typowych napadów nieświadomości.8
Nietypowe napady nieświadomości
Kwas walproinowy i etosuksymid wydają się skuteczne. Użyteczne w leczeniu mogą być również klobazam i rufinamid.8 Racjonalne wydaje się rozpoczynanie terapii od leczenia kwasem walproinowym lub etosuksymidem, następnie ich połączenia, a w razie braku powodzenia takiej terapii rozważenie dołączenia klobazamu lub rufinamidu.
Mioklonie powiek z napadami nieświadomości (zespół Jeavonsa)
Jako leczenie pierwszego rzutu zaleca się stosowanie kwasu walproinowego i lewetyracetamu. Lamotrygina wydaje się potencjalnie skuteczna w leczeniu tego zespołu. Etosuksymid nie jest zalecany w monoterapii ze względu na ryzyko współwystępowania uogólnionych napadów toniczno-klonicznych, ale może być stosowany jako lek dodany do leków pierwszego rzutu.8 Możliwe jest stosowanie w terapii mioklonii powiek z napadami nieświadomości kwasu walproinowego, etosuksymidu, benzodiazepin, lewetyracetamu i fenobarbitalu.12 Przy braku skuteczności monoterapii kwasem walproinowym lub lewetyracetamem wskazane jest rozważanie leczenie dwoma tymi lekami. Etosuksymid, fenobarbital i benzodiazepiny natomiast powinny być stosowane jako leki trzeciego rzutu w terapii dodanej do kwasu walproinowego lub lewetyracetamu.
Mioklonie nieświadomości
W większości przypadków napady oporne są na leczenie w monoterapii. Zaleca się stosowanie politerapii złożonej z kwasu walproinowego i etosuksymidu. Istnieją doniesienia o korzyściach z zastosowania lamotryginy, lewetyracetamu i rufinamidu w leczeniu mioklonii nieświadomości,9-11 które należy rozważyć jako leków drugiego rzutu.
Młodzieńcza padaczka nieświadomości
Zgodnie z opinią ekspertów europejskich i amerykańskich kwas walproinowy i lamotrygina są lekami pierwszego rzutu, a w leczeniu drugiego lub trzeciego rzutu można stosować etosuksymid, amantadynę i dietę ketogenną.12
Opis przypadku 2
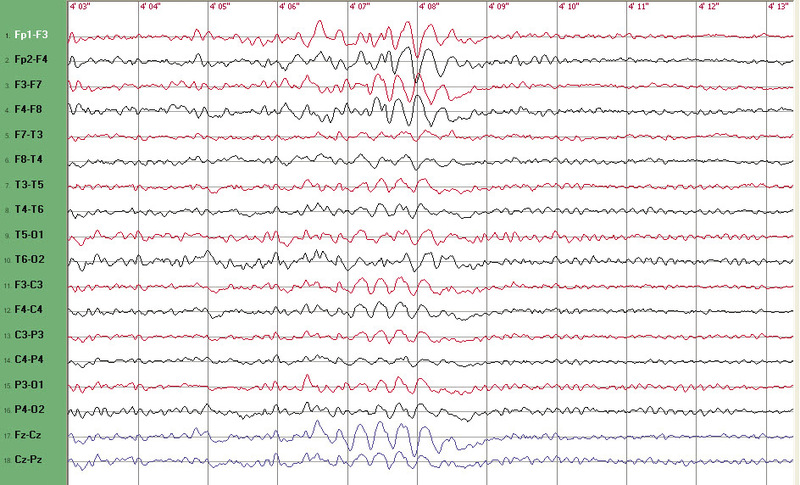
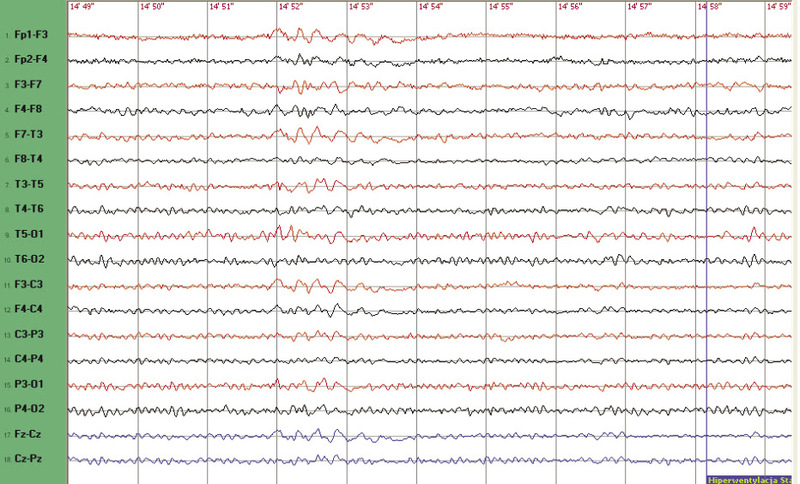
Trzydziestopięcioletnia pacjentka leczona od 8 r.ż. z powodu występowania tzw. napadów zawieszeń, występujących do kilku w ciągu dnia została przyjęta w celu modyfikacji leczenia przeciwpadaczkowego. Ponadto zgłaszała występowanie utrat przytomności z towarzyszącymi drgawkami kończyn oraz długo trwającym stanem pomrocznym po napadzie, pojawiających się z częstością ok. 1 na 2-3 dni. Podawała również incydenty wybuchów agresji. Chory była leczona psychiatrycznie z powodu nerwicy i zaburzeń depresyjnych. Mimo stosowania wielu leków przeciwpadaczkowych (kwas walproinowy, lamotrygina, wigabatryna, topiramat, karbamazepina, gabapentyna, lewetyracetam, okskarbazepina) nie uzyskano zadowalającego efektu klinicznego. Część leków okazywała się nieskuteczna (m.in. okskarbazepina, wigabatryna, lamotrygina), a część była odstawiana z powodu działań niepożądanych, w tym nasilenia zaburzeń psychiatrycznych (m.in. kwas walproinowy, lewetyracetam). Pacjentka od ok. 4 lat leczona była topiramatem w dawce 400 mg/24 h i karbamazepiną w dawce 1200 mg/24 h. W EEG zarejestrowano uogólnione grupy fal wolnych theta o częstości ok. 3Hz (ryc. 1). Do leczenia dołączono etosuksymid (1000 mg/24 h), a następnie odstawiono topiramat, którego stosowanie pacjentka wiązała z nasileniem objawów psychiatrycznych. Uzyskano zmniejszenie częstości występowania utrat przytomności do 1 na 2 miesiące, zmniejszenie objawów psychiatrycznych i poprawę zapisu EEG (ryc. 2).
Omówienie
Dotychczasowe leczenie ukierunkowane było na opanowanie napadów częściowych. Włączenie do leczenia petinimidu (leku o udowodnionym działaniu przeciwpadaczkowym w leczeniu napadów nieświadomości) związane było ze zmniejszeniem częstości występowania napadów nieświadomości. W dalszej perspektywie, obserwując stan kliniczny pacjentki wskazane byłoby podjęcie próby odstawienia karbamazepiny, która może indukować występowanie napadów nieświadomości oraz ponownego dołączenia kwasu walproinowego, by zapobiegać napadom uogólnionym toniczno-klonicznym. Niestety takie rozwiązanie może nieść ryzyko nasilania zaburzeń psychiatrycznych. Zatem występowanie napadów toniczno-klonicznych z jednej strony, a zaburzeń psychiatrycznych z drugiej mogą być klinicznymi wykładnikami dawkowania kwasu walproinowego. Jeżeli nie uda się zmniejszyć częstości występowania napadów toniczno-klonicznych przed nasileniem zaburzeń psychiatrycznych podczas zwiększania dawek kwasu walproinowego, wskazane byłoby zmniejszenie dawki kwasu walproinowego do poziomu nie nasilającego zaburzeń psychiatrycznych i podjęcie próby dołączenia lamotryginy jako leku potencjalnie skutecznego w leczeniu napadów nieświadomości i toniczno-klonicznych o korzystnym profilu działania w połączeniu z kwasem walproinowym.
Wyniki badań eksperymentalnych
Obserwacje dotyczące skuteczności i działań niepożądanych politerapii padaczki na modelach zwierzęcych wskazują na addycyjną zależność okskarbazepiny w połączeniu z kwasem walproinowym, karbamazepiną i fenobarbitalem. Przy równoczesnym stosowaniu okskarbazepiny i fenytoiny lub gabapentyny obserwowano efekt addycyjny w zakresie skuteczności, natomiast nie obserwowano nasilenia działań niepożądanych.19 Połączenie tiagabiny z fenobarbitalem, karbamazepiną, fenytoiną, lamotryginą i topiramatem, a także kwasem walproinowym i gabapentyną wywiera efekt addycyjny, podnosząc jednocześnie stężenie kwasu walproinowego w osoczu w tym ostatnim połączeniu.19,20 Badania na zwierzętach wskazują również na wysoką skuteczność terapeutyczną połączenia lamotryginy z kwasem walproinowym i topiramatem oraz topiramatu z felbamatem lub okskarbazepiną z jednoczesnym antagonizmem w zakresie działań niepożądanych.19 Przeciwnie, połączenie lamotryginy z karbamazepiną wykazuje synergizm tych leków w nasilaniu działań niepożądanych i jednoczesny antagonizm w zakresie terapeutycznym. Topiramat wykazuje synergistyczne działanie terapeutyczne w połączeniu z karbamazepiną i fenobarbitalem oraz z felbamatem lub tiagabiną, a addycyjne w połączeniu z fenytoiną. Topiramat stosowany razem z gabapentyną, lamotryginą lub wigabatryną nie zapobiegał napadom padaczkowym w zwierzęcym modelu napadów mioklonicznych. Jednak w modelu zwierzęcym napadów toniczno-klonicznych topiramat w połączeniu z lamotryginą wykazuje synergistyczny efekt terapeutyczny oraz antagonizm w zakresie działań niepożądanych.20 Nie powinno się stosować połączenia okskarbazepiny z felbamatem (mimo addycyjnego efektu terapeutycznego) lub lamotryginą (antagonizm terapeutyczny) ze względu na sumowanie działań niepożądanych w testach prowadzonych na zwierzęcych modelach padaczki. Lewetyracetam wykazuje addycyjny efekt terapeutyczny w połączeniu z innymi lekami przeciwpadaczkowymi, zwłaszcza karbamazepiną, okskarbazepiną i topiramatem.
Połączenie wigabatryny z fenobarbitalem odznacza się synergizmem z jednoczesnym wzrostem stężenia fenobarbitalu w mózgu. Połączenie wigabatryny z kwasem walproinowym lub klonazepamem wywiera efekt addycyjny.